Una mujer de 45 años de edad presentó un historial de 4 meses de erosiones dolorosas en la mucosa oral y los labios, e informó una pérdida de peso de 12 kg debido a dificultades para comer. En los últimos 2 meses había notado erosiones exudativas dolorosas en los pliegues inguinales y el perineo, así como conjuntiva eritematosa y desgarro fácil. Le habían recetado varios medicamentos sistémicos y tópicos, pero su estado había empeorado progresivamente.
En el examen físico, las superficies del borde bermellón de los labios, las encías y el paladar duro tenían múltiples pápulas verrugosas blancas, fisuras, erosiones y costras que formaban un patrón de adoquines. El dorso de la lengua tenía surcos y giros que le daban una apariencia cerebriforme (Fig. 1A y B). En el perineo, se observó una erosión bien demarcada con una superficie blanquecina exudativa, además de placas eritematosas elevadas, dolorosas y supurantes con una superficie verrugosa en los pliegues inguinales (Fig. 1C) y axila derecha. El examen completo de la piel también reveló dos pequeñas ampollas flácidas y una erosión en la espalda y una erosión superficial en la conjuntiva tarsal inferior izquierda.
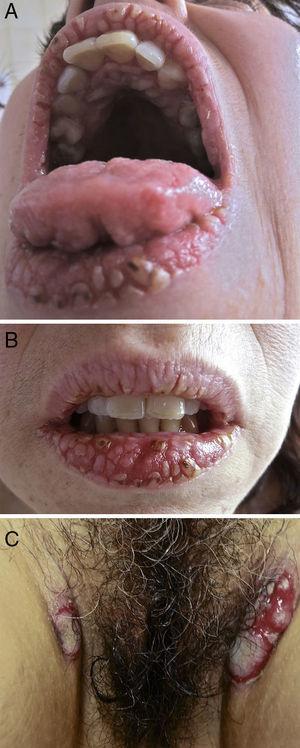
(A, B) Pápulas verrugosas blancas dolorosas, fisuras, erosiones y costras en el borde bermellón de los labios y el paladar duro (patrón de adoquines); surcos y giros en el dorso de la lengua (lengua cerebriforme). © Placas eritematosas supurantes, elevadas con una superficie verrugosa en los pliegues inguinales.
El examen histológico de una de las ampollas flácidas en la espalda reveló una ampolla intraepidérmica y acantólisis suprabasal (Fig. 2A), así como un infiltrado inflamatorio epidérmico y dérmico denso, rico en neutrófilos y eosinófilos (Fig. 2B). El examen histológico de la placa vegetativa inguinal izquierda mostró hallazgos idénticos, además de hiperplasia epidérmica pseudoepiteliomatosa (Fig. 2C). La inmunofluorescencia directa de la piel peligrosa mostró tinción intercelular de la epidermis por depósitos de inmunoglobulina (Ig) G (Fig. 2D).

(A) Intraepidermal blister and a dense epidermal and dermal inflammatory infiltrate (hematoxylin–eosin, original magnification, ×10). (B) Suprabasal acantholysis and inflammatory infiltrate, rich in neutrophils and eosinophils (hematoxylin–eosin, original magnification, ×40). (C) Pseudoepitheliomatous epidermal hyperplasia and dense inflammatory dermal infiltrate (hematoxylin–eosin, original magnification, ×10). (D) Direct immunofluorescence showing immunoglobulin G intercellular epidermal deposits.
A diagnosis of pemphigus vegetans was established. El paciente fue tratado con prednisolona sistémica 60 mg / día (1 mg / kg / día) con una forma cónica lenta, azatioprina 150 mg/día y tacrolimus tópico 1 mg/g pomada en los labios. Las lesiones cutáneas y mucosas retrocedieron por completo en dos meses y el paciente se mantuvo en azatioprina 150 mg/día.
El pénfigo vegetans es una variante rara del pénfigo vulgar, y se cree que representa una respuesta reactiva de la piel al insulto autoinmune del pénfigo vulgar.1 Se caracteriza por ampollas flácidas que estallan en erosiones y eventualmente forman vegetaciones papilomatosas, especialmente en áreas intertriginosas y en el cuero cabelludo o la cara.1,2 La afectación del borde bermellón de los labios es un sello clínico de la afectación oral.3 La lengua puede mostrar cambios de tipo cerebriforme.1 El exuberante patrón de adoquines de los labios y la mucosa oral asociado con una marcada pérdida de peso en el caso actual destaca la importancia de las manifestaciones orales de pénfigo vegetano.
La acantólisis suprabasal es un hallazgo histopatológico temprano en el pénfigo vulgar y el pénfigo vegetante. Con el tiempo, las lesiones adquieren un aspecto verrugoso e hiperqueratótico y las muestras de biopsia de pénfigo vegetano pueden exhibir hiperplasia epidérmica, papilomatosis y abscesos eosinofílicos intraepidérmicos.2,4 Se ha propuesto la presencia de una respuesta eosinofílica, la formación de microabscesos y el alcance de la vesiculación como posibles características histopatológicas para distinguir el pénfigo vegetano del pénfigo vulgar.4
La inmunofluorescencia directa suele mostrar depósitos de IgG y posiblemente de C3 en la superficie de los queratinocitos. Los anticuerpos intercelulares circulantes contra desmogleínas, generalmente de la clase IgG, se detectan en la mayoría de los pacientes por inmunofluorescencia indirecta.5 El paciente descrito en este informe tenía títulos elevados de anticuerpos anti-desmogleína 3 (>200 UR/ml) y anti-desmogleína 1 (142 UR/ml).
El diagnóstico diferencial clínico debe incluir la enfermedad de Hayley-Hayley, el pénfigo IgA y el pénfigo paraneoplásico5,mientras que el diagnóstico diferencial histológico debe incluir el pénfigo vulgar, la enfermedad de Hayley–Hayley, la enfermedad de Darier y la enfermedad de Grover. Piodermatitis: la piostomatitis vegetante puede parecerse clínica e histopatológicamente al pénfigo vegetante y solo los estudios de inmunofluorescencia indirecta y directa pueden distinguir con precisión entre estas dos entidades.6