- 12th Annual Pharamaceuticals Report
- Taulukko 1. Taking a Red Eye History
- aloittaminen
- Taulukko 2. Other Possible Red Eye Causes
- virusperäinen sidekalvotulehdus
- allerginen sidekalvotulehdus
- bakteeriperäinen konjunktiviitti
- kuivasilmäisyys
- valaiseva Uusi hoito punoitukseen
- Episcleriitti
- ruusufinni
- Subjunktiivinen verenvuoto
- piilolinssien kuluminen
- sarveiskalvon komplikaatiot
- uveiitti
- Harjoitushelmet
12th Annual Pharamaceuticals Report
Tutustu tämän kuun numeron muihin erikoisartikkeleihin:
Dry Eye Drugs: New Approaches to an Old Problem
the Changing Landscape of glaukooma Therapy
punasilmäisyys on edelleen yleinen ongelma sekä silmätautien että perusterveydenhuollon käytännöissä. Vaikka punasilmäisyydestä on vähän epidemiologista tietoa, se ei vaadi kattavaa tutkimusta tunnistamaan sen sosioekonomisia vaikutuksia väestöön. Menetetyt koulu-ja työajat sekä lääkärikäyntien ja lääkemääräysten kustannukset pahentavat usein potilaan kärsimystä. Kun ehto esittelee, optometristit voivat minimoida nämä punasilmäiset rasitukset tarkka diagnoosi ja nopea hoidon aloittaminen, vaikka se on palliatiivinen.
Taulukko 1. Taking a Red Eye History |
|
| oireet | kutina, kirvely, repeytyminen, vuotaminen (märkivä, limakalvo, seroosi), kipu, vierasesineen tunne, valonarkuus, diplopia, näön hämärtyminen |
| alkaminen ja kulku | kesto, akuutti vs. krooninen, etenevä tai paikallaan pysyvä |
| sijainti | yksipuolinen tai kahdenvälinen |
| Silmähistoria | aiemmat kohtaukset, aiempi altistus tartunnan saaneille, trauma tai kemiallinen vamma, piilolinssien kuluminen, paikallisesti annettujen tai käsikauppatippojen käyttö; nykyisiä hoitoyrityksiä |
| sairaushistoria | Viimeaikaiset ylähengitystieinfektiot tai sairaus, atopia, ihotaudit, järjestelmien perusteellinen tarkastelu, nykyiset lääkkeet |
| sosiaalihistoria | ympäristötekijät (tietokoneen käyttö, ammatti, harrastukset, savualtistus, seksuaalihistoria, soveltuvin osin) |
aloittaminen
kuten kaikilla toimistokäynneillä, perusteellinen historia on ratkaisevan tärkeää (Taulukko 1). Historian jälkeen kliinikkojen tulisi aloittaa lokalisointiprosessi karkealla tutkimuksella rakolampun ulkopuolella huoneen valot päällä. Erityisesti huomioi potilaan iho, kasvot, kädet ja kynnet. Joskus vastaus voi olla aivan edessämme, kuten ruusufinniin liittyvässä rinophymassa. Tärkeintä on, että potilas katsoo kaikkiin katseasentoihin. Tämä tarjoaa de-suurennetun näkymän, joka voi auttaa sinua havaitsemaan silmien sisäiset tai keskinäiset epäsymmetriat, lisäksi riittävä adnexal havainto.
silmä näyttää punaiselta verisuonen laajentuman vuoksi. Ciliary injektio, joka johtuu laajentumisesta anterior ciliary valtimon oksat, merkitsee tulehdus sarveiskalvon, iiris tai sädekehässä (Kuva 1).1 sidekalvon injektio, kuitenkin, johtuu laajentumista enemmän posteriorinen ja pinnallinen sidekalvon alusten, joka aiheuttaa dramaattisempi injektio.1 vaikka sitä ei käytetä usein, sidekalvon luokitteluasteikot auttavat saamaan tarkan ja johdonmukaisen arvion bulbaarisesta punoituksesta sekä vierailujen välillä että ryhmän harjoittajien keskuudessa.2 ulkoinen valokuvaus on toinen vaihtoehto.
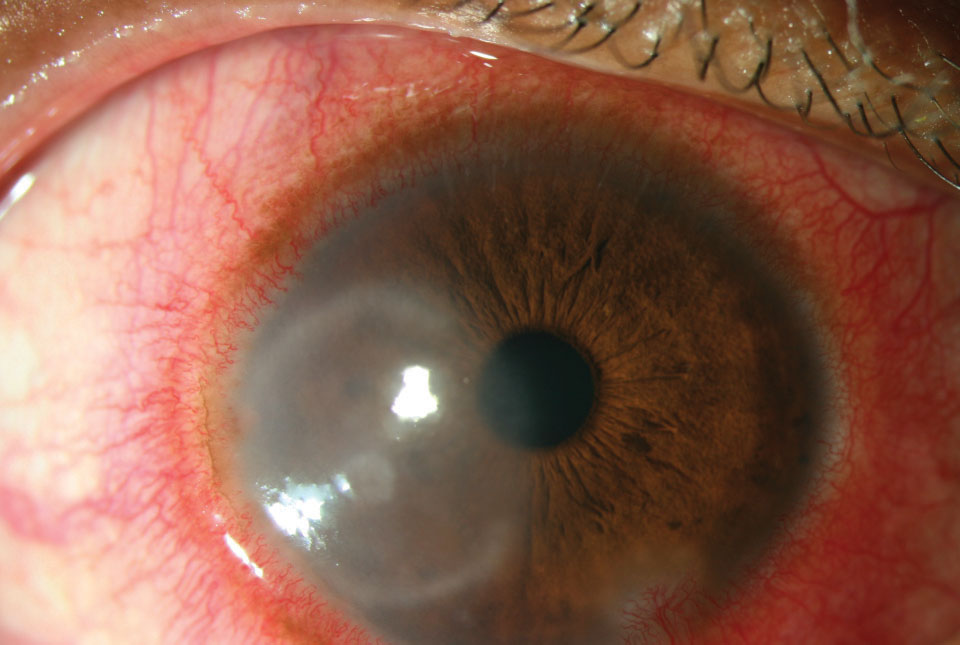
Kuva. 1. Voimakas värisuora pippurisumutteesta. Klikkaa kuvaa suuremmaksi.
kuten aina, aloita näöntarkastus tarkkuusarvioinnilla. Käytä tarvittaessa paikallispuudutusainetta potilaan kanssa, jolla on sarveiskalvon hankausta tai roskaa. Ainoa hyväksyttävä lykkäys olisi happo-tai emäsvammoilla, jotka ovat todellinen silmähätä ja nopea kastelu menee näöntarkkuuden mittauksen edelle. Oppilas ja ekstraocular motiliteettiin arviointi on avain tarkistaa puolivälissä laajentuneen oppilas nähnyt kulma sulkeminen tai lihasten rajoitus Yhdenmukainen silmäkuopan selluliitti.
rakolampun biomikroskopian aikana mitataan mahdollisen valonarkuuden vakavuus. Evert sekä ylä-ja alaluomet ja kiinnittää erityistä huomiota alaluomi, koska joskus sidekalvon roskan kätkeytyy kertaiseksi palpebral halkeama. Sidekalvontulehduksessa morfologisen vasteen tyyppi: papillaarinen, follikulaarinen, kalvomainen/pseudomembranoottinen, cicatrizing tai granulomatoottinen.
seuraavaksi juurrutetaan värjäysaineita, kuten fluoreseiinia, ja muistetaan, että ruusu-Bengali pistää enemmän kuin lissamiinivihreä. Arvioi aina toinen silmä tapauksissa yksipuolinen tauti, mutta ole varovainen ristikontaminaation epäiltyjen virus tapauksissa.
Taulukko 2. Other Possible Red Eye Causes
- Vernal conjunctivitis
- Atopic conjunctivitis
- Toxic/chemical conjunctivitis
- Elevated episcleral venous pressure
- Angle closure
- Malignancies
- Peripheral ulcerative keratitis
- Mechanical (mucus fishing)
- Phlyctenular keratoconjunctivitis
- Giant papillary conjunctivitis
- Reactive arthritis
- Cicatricial pemphigoid
- Erythema multiforme
- Floppy eyelid syndrome
- Orbital pseudotumor
- dakryokystiitti
- Kanalikuliitti
- Trichiasis
- Entropion
- Hordeola
- Pinguecula
- Pterygia
- sarveiskalvon infiltraatti/haavauma
- Limbaalisen kantasolujen toimintahäiriö (kuva 5)
kun mitataan silmänpainetta (IOP), desinfioi applanation tonometri oikein 1:10 laimennetulla valkaisuaineella, kuten sekä tonometrin valmistajat että Centers for Disease Control and Prevention.3alkoholipyyhkeitä, joissa on 70% isopropyylialkoholia ja 3% vetyperoksidia, ei suositella. Vaihtoehtoja IOP: n määrittämiseksi ovat kertakäyttöiset tonometrin kärjet, rebound-tonometria ja suojapeitteiset laitteet.
perusteellisen anteriorisen segmentin arvioinnin jälkeen laajentumispäätös vaihtelee lääkärien välillä ja riippuu kokeen tuloksista tai historiasta. Esimerkiksi heikentynyt näkö olisi varmasti syy arvioida silmänpohjaa täysin. Toinen esimerkki olisi kertomus nopeasta vierasaineesta, joka voisi mahdollisesti tunkeutua silmään.
kliininen tarkkanäköisyys määrittää seuraavan toimintatavan. Seuraavat punasilmäiset algoritmit-joita on runsaasti-voi olla hyödyllistä. Vaikka luettelo ei ole kattava, joitakin yleisiä diagnooseja ovat (Taulukko 2):
virusperäinen sidekalvotulehdus
sidekalvotulehdus on yleisin punasilmäisyyden aiheuttaja ja virus on eniten kohdattu variantti. Munarakkulat ovat klassinen kliininen merkki, vaikka ne voivat näkyä myös klamydia ja medicamentosa. Adenovirus serotyypit ovat vastuussa akuutti epäspesifinen follikulaarinen sidekalvotulehdus, krooninen keratoconjunctivitis, pharyngoconjunctival fever (PCF) ja epidemia keratoconjunctivitis (EKC). Kaikissa muodoissa esiintyy preaurikulaarista lymfadenopatiaa, joten tunnustele imusolmukkeita kaikille epäillyille tapauksille.
epäspesifisessä follikulaarisessa sidekalvontulehduksessa on lieviä merkkejä ja oireita, mukaan lukien sidekalvon hyperemia ja luomen turvotus. Noin kolme viikkoa kestävä taudinkulku voi vaihdella itsestään rajoittuvasta vaikeasti visuaalisesti heikentävään. Riittävää varovaisuutta on noudatettava, jotta estetään viruksen leviäminen potilaan lähiomaisiin ja työtovereihin. Krooninen sidekalvotulehdus kestää pidempään, voi uusiutua kuukausien lepotilan ja yleensä sama ylähengitystieinfektio. PCF: llä on nielutulehdus ja kuume, se on erittäin tarttuva ja tarttuu usein henkilökohtaisen kontaktin, uima-altaiden tai fomiittien välityksellä.
PCF-hoito on useimmiten palliatiivista, ellei pseudomembraaneja esiinny (kuva 2). Potilasvalistus on ratkaisevan tärkeää, ja siihen tulisi sisältyä yhteisten kontaktien välttäminen, mahdollisten virussäiliöiden desinfiointi ja puhdistaminen sekä tiheä käsienpesu. Lasten ja aikuisten tulee välttää koulu-tai työtehtäviä niin kauan kuin on sallittua, kunnes tila häviää adenoviruksen leviämisalttiuden vuoksi.
povidoni—jodi-jota on perinteisesti käytetty desinfiointiin ennen leikkausta-näyttää erittäin lupaavalta adenoviruspopulaatioiden hillitsemiskeinona EKC: ssä. Eräässä tutkimuksessa todettiin, että povidoni-jodi vähensi dramaattisesti adenoviruspitoisuuksia verrattuna 0, 1%: iin deksametasonista ja keinotekoisista kyynelistä.4 hoito paransi myös vuotoa, hyperemiaa, pinnallista pistekeratiittia ja pseudomembraanin muodostumista. Vaikka povidoni-jodi on 5% steriilissä liuoksessa, tutkijat eivät löytäneet mitään hyötyä yli 1%: n pitoisuuksista adenovirusta vastaan.4
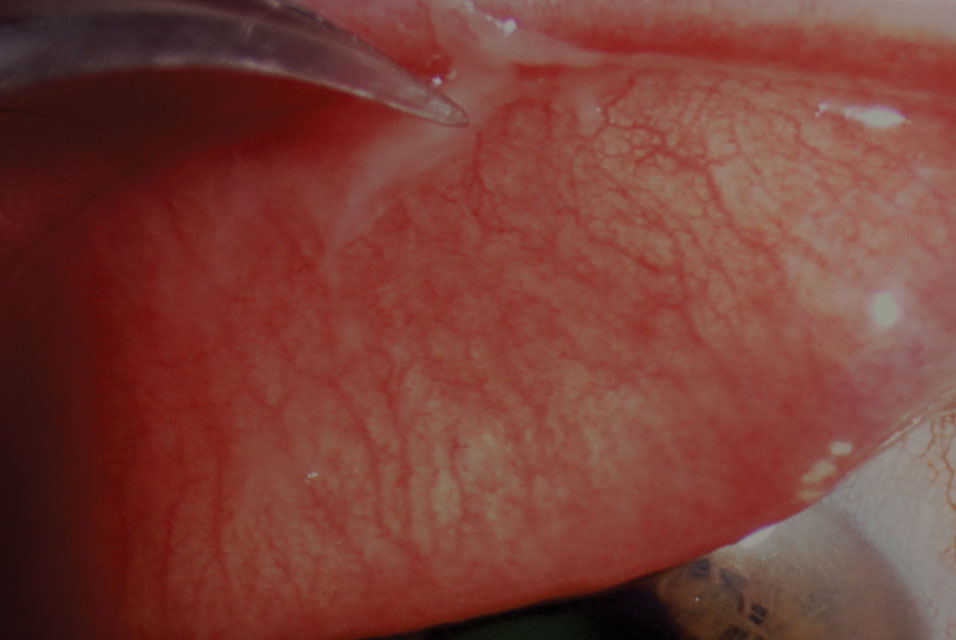
Kuva. 2. Pihdit pseudomembraanin poisto virusperäisessä sidekalvontulehduksessa. Klikkaa kuvaa suuremmaksi.
allerginen sidekalvotulehdus
allergisten sairauksien määrä on lisääntynyt dramaattisesti viime vuosikymmeninä, minkä vuoksi allerginen sidekalvotulehdus on usein esiintyvä tila.5 Tämä molemminpuolinen patologia, joka voi olla kausiluonteinen (90% tapauksista) tai monivuotinen, osoittaa silmäluomen turvotusta, sidekalvon injektiota ja vakavien lievään limakalvojen vuotoon.6 Periorbital laskimoiden tukkoisuutta, tunnetaan ”allerginen shiners,” näkyy tummia alemman adnexa ja tulokset yhdistymisen veren toissijainen turvotusta poskionteloiden onteloita. Kutina edustaa tunnusmerkillistä oiretta. Tyypillisiä liitännäistekijöitä ovat ympäristöallergeenit, kuten ruohot ja pölyt, ulkoilman saasteet, savualtistus sekä kosketus eläimiin, kuten koiriin ja kissoihin. Aikaisempi atopia, jos sarveiskalvossa on merkkejä sairaudesta ja jos silmälasien terävyys on heikentynyt, voi olla perusteltua tehdä sarveiskalvon topografia atooppisen keratoconuksen määrittämiseksi.
allergisen konjunktiviitin ensimmäisenä hoitona lääkärit voivat neuvoa potilaita yksinkertaisiin toimiin, kuten vähentämään altistumista allergeenille ja käyttämään kylmiä pakkaa, keinotekoisia kyyneleitä ja silmäluomen hygieniaa. Tutkimus osoittaa terapeuttinen vaikutus merkkejä ja oireita allergisen sidekalvontulehduksen käyttämällä kylmä pakkaa ja keinotekoinen kyyneleet yksin jälkeen valvoa siitepölyaltistuksen.6 ajankohtainen silmän aineet-yksin tai yhdessä-ovat toinen vaihtoehto. Päätös reseptilääkkeistä tai käsikauppalääkkeistä vaihtelee lääkärin ja sairauden vakavuuden mukaan. Allergiakonsultointi voi olla aiheellinen potilaille, jotka eivät reagoi hoitoon.
bakteeriperäinen konjunktiviitti
tämä on toiseksi yleisin tarttuvan konjunktiviitin aiheuttaja, Erään tutkimuksen mukaan 135 tapausta 10 000 yksilöstä vuosittain Yhdysvalloissa.7 todellinen esiintyvyys bakteeri sidekalvotulehdus, kuitenkin, on vaikeampi määrittää, koska harjoittajat kohtelevat useimmissa tapauksissa empiirisesti ilman kulttuuria, ja monet tapaukset ovat itse rajoitettu ja ratkaista ilman väliintuloa.
yleisimpiä etiologioita ovat Staphylococcus aureus, Streptococcus pneumoniae ja Haemophilus influenza.8 yksinkertaista tapausta voidaan hoitaa laajakirjoisella fluorokinolonilla. Lapsipotilaille Polytrim (Allergan) on erinomainen ensimmäinen vaihtoehto, koska se kattaa H. influenssa.
potilailla esiintyy tyypillisesti märkivää eritettä ja molemminpuolista osuutta. Lisäluokitus perustuu kalvojen, papillien tai munarakkuloiden vaikeusasteeseen ja esiintymiseen sekä tarvittaessa viljelyyn. Sairauden keston ja alkamisen tunteminen (ts., akuutti, hyperakuutti tai krooninen) on avain historian saamiseen ja voi nopeasti kaventaa erojen luetteloa.
krooniseen bakteerien sidekalvontulehdukseen liittyy usein mattamaisia, karstaisia ripsiä, jotka tarjoavat bakteereille suuren pinta-alan (kuva 3). Tämä johtaa trichiasis, telangiectasia, hordeola ja madarosis. Ennustettavasti, tämä suuri bakteerikuorma voi aiheuttaa huonompi sarveiskalvon värjäytymistä ja kertymistä vastuuvapauden. S. aureus on yleisin kroonisten tapausten aiheuttaja, jota seuraa sauvanmuotoinen gramnegatiivinen bakteeri Moraxella lacunata. Lisäksi kannet ja ripset, canaliculi ja kyynelvuoto sac voi toimia säiliö bakteereja Actinomyces israelii ja S. pneumoniae, aiheuttaa canaliculitis tai dacryocystitis, joka voi esiintyä samalla tavoin krooninen sidekalvotulehdus.
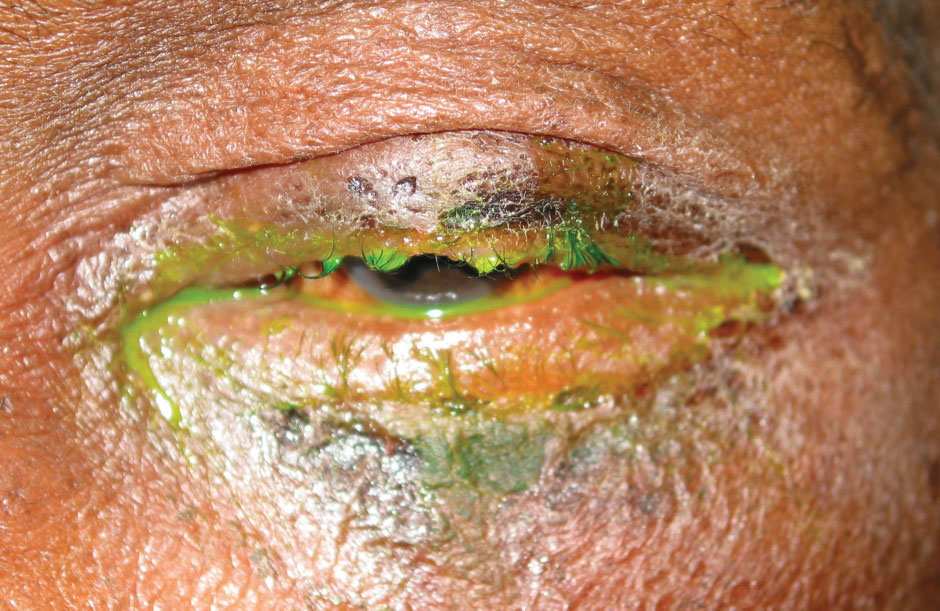
Kuva. 3. Madaroosi ja märkivä vuoto potilaalla, jolla on bakteeri-infektio. Klikkaa kuvaa suuremmaksi.
akuutti bakteeri sidekalvotulehdus on nopeasti alkaa mucopurulent vastuuvapauden, tulehtunut bulbar sidekalvon ja papillae. Oireet häviävät tyypillisesti 14 päivän kuluessa. Turvonneet kannet, kemoosi ja liiallinen mukopurulenttinen vuoto osoittavat harvinaisemman hyperakuutin muodon. Hyperakuutti tapauksissa voi myös esiintyä pseudomembraanit ja tarjouksen preauricular solmut. Koska se on vahvasti yhteydessä Neisseria gonorrhoeae-ja Neisseria meningitidis-bakteereihin, viljelmällä voi olla perusteltua olla vakava esiintymistapa. Tutustu historia tahansa sukupuolitauti (STD) ja harkita verinäytteitä, jos esitys etenee nopeasti hoidosta huolimatta.
klamydia on yleisin raportoitava sukupuolitauti Yhdysvalloissa, ja sen esiintyvyys on 2,9 miljoonaa yksilöä.9 tartunnan aiheuttavat C. trachomatis, C. pneumoniae ja C. psittaci. C. trachomatis, aiheuttava organismi trakooma, tuottaa follikulaarinen vaste sekä ylemmän palpebral ja limbal bulbar sidekalvon. Jälkimmäisen alueen mahdollinen arpeutuminen johtaa Herbertin kuoppiin. Vaikka se on harvinainen Yhdysvalloissa, se aiheuttaa merkittävän riskin muissa maissa, joissa terveydenhuollon ja hygienian saatavuus on rajallinen.C. trachomatis-serotyyppien D-K aiheuttama aikuisten inkluusiotulehdus on kuitenkin melko yleinen Yhdysvalloissa. Tälle esitykselle on ominaista palpebraalisen sidekalvon follikkelit – enemmän alemmassa fornixissa-ja vastuuvapauden. Hoitovaihtoehtoja ovat 100 mg oraalista doksisykliiniä kahdesti vuorokaudessa tai 1000 mg: n kerta-annos atsitromysiiniä.11
Uusi laajakirjoinen antiseptinen aine-povidoni-jodi 0, 6% ja deksametasoni 0.1%—tutkitaan sekä adenoviruksen ja bakteerien sidekalvontulehdus on lupaava. Faasin II tutkimuksessa QID-annos osoitti tilastollisesti merkitsevää paranemista kliinisessä paranemisessa ja viruksen hävittämisessä verrattuna kantaja-aineeseen kuudentena päivänä.12
kuivasilmäisyys
potilaat, jotka valittavat kuivasilmäisyyttä, ovat usein myös punasilmäisiä. Mutta se, että potilas valittaa kuivuutta, ei automaattisesti tarkoita kuivasilmäisyyden diagnoosia. Lääkärien on aloitettava täydellinen kuivasilmätutkimus, joka sisältää validoidun kuivasilmäkyselyn ja kyynelten eroajan meibografian (valokuvaus) tai meiboskopian (transilluminaatio) ja ilmaisun lisäksi meibomian rauhasen tilan määrittämiseksi. Epätäydellinen tutkimus voi johtaa epätarkoituksenmukaiseen ja tehottomaan hoitoon (esim.doksisykliinin määrääminen potilaalle, jolla on merkittävä rauhasten menetys).
valaiseva Uusi hoito punoitukseen
potilaat hakevat usein käsikaupparatkaisuja punaiseen silmäänsä. Kuitenkin paikallisten vasokonstriktorien, kuten tetrahydrotsoliinin ja nafatsoliinin, käyttö antaa vain tilapäistä helpotusta hyperemiaan. Ne kannustavat usein liialliseen käyttöön nopean tachphylaksinsa vuoksi.
Lumifyn (brimonidiinitartraatti 0, 025%, Bausch + Lomb) vapauttaminen markkinoille tarjoaa turvallisen ja tehokkaan paikallisen itsehoitolääkkeen hyperemiaan, johon liittyy paljon pienempi rebound-hyperemian ja takyfylaksian riski sen alfa-2-selektiivisen vaikutusmekanismin vuoksi.1 alemmat silmän punoitusarvot minuutin kohdalla viittaavat toiminnan nopeaan alkamiseen.1 annos on yksi pisara vaikuttaa silmään kuuden-kahdeksan tunnin välein, ei saa ylittää neljä kertaa päivässä.
1. McLaurin E, Cavet ME, Gomes PJ, ciolino JB. Brimonidine oftalmic solution 0, 025% for reduction of ocular redication: a randomized clinical trial. Optom Vis Sci. 2018;95(3):264-71.
debridement-skaalaustekniikalla voidaan poistaa Marxin (LOM) ja keratinisoidun kannen marginaalin rivistä kertyneitä kudoksia ja roskia.13 Tämän saavuttamiseksi, käytä sivusuunnassa liikkeen golfmailan spud pitkin LOM poistaa lissamiini vihreä värjätty solut.
lääkärin tulee neuvoa potilasta kuivasilmäisyyden kroonisesta luonteesta. Pahenemisvaiheita esiintyy jopa potilailla, jotka ovat yleensä hyvin hallinnassa. Lääkärin tulisi suositella erityistä keinotekoista kyynel-tai luomikuorintatuotetta sen varmistamiseksi, että potilas käyttää parasta hoitoa tiettyyn kuivasilmäisyyteen (esim.rasvapohjainen, säilöntäaineeton). Muita hoitomuotoja ovat muun muassa ajankohtaiset tulehduskipulääkkeet, kalaöljy, tetrasykliinit ja kosteuslasit.
Episcleriitti
tämä tila on yleensä diffuusi tai yksinkertainen ja siihen liittyy hyvänlaatuinen, lievä tulehdus, joka häviää päivien tai viikkojen kuluessa.14 Se sijaitsee usein välillä palpebral halkeamia.15 potilaat valittavat lievää epämukavuutta tai ärsytystä ja saattaa esiintyä epiphoralla. Koska epislceritis liittyy sidekalvon ja pinnallinen episcleral plexi, teennäinen näyttää kirkkaan punainen. Tämä on toisin kuin syvä episcleral plexus osallistuminen skleritis ja tyypillinen sinivioletti sävy.16 lisäksi silmänpaine voi olla koholla episcleraalisen laskimopaineen lisääntymisen vuoksi.17
Episcleriitti on yleensä itsestään rajoittuva tila, jossa lähes 20%: n resoluutio ilman hoitoa, ja potilaan koulutus tai paikallinen voiteluaine voi riittää.14 ajankohtainen steroideihin kuulumattomat tulehduskipulääkkeet eivät hyödytä tekokyyneleitä.18 kliinikot voivat valita hoitoon lievä ajankohtainen steroidi.
yleisesti käytetty menetelmä episcleriitin ja skleriitin erottamiseksi on fenylefriinin käyttö tukkeutuneiden sidekalvojen ja pinnallisten episcleraalisten verisuonten tyhjentämiseen. Jotkut puoltavat 2,5 prosentin pitoisuuden käyttöä, kun taas toiset suosivat 10 prosenttia.14,19 skleriitissä oleva syvä episcleral plexus ei saa vaalentua.
ruusufinni
silmän ruusufinni esiintyy 6-50%: lla ihon ruusufinniä sairastavista potilaista.20 koska ihon ruusufinni vaikuttaa yleensä kasvoihin, pelkkä potilaan katsominen voi johtaa sen erilaistumiseen. Merkkejä tai oireita ovat polttaminen tai kirvely, telangiectaic luomen marginaalit, sidekalvon injektio, valonarkuus ja näön hämärtyminen. Kansallisen Ruusufinniasiantuntijakomitean mukaan silmän ruusufinnin diagnosointiin tarvitaan vain yksi tai useampi näistä.20
noin 20% ruusufinnipotilaista saa ensin silmäoireita.20 varhaisten tutkimusten vastaisesti pienten lasten silmän ruusufinni-raportit ovat lisääntyneet dramaattisesti viime vuosikymmenen aikana.21 diagnoosin tekeminen tässä väestöryhmässä on haasteellista, kun otetaan huomioon sekä silmien ruusufinniä koskeva vähäinen epäily että se, että yli 30-vuotiailla potilailla esiintyy yleensä kasvojen oireita.21 tetrasykliinin käyttöä tulee välttää, jos se todetaan.
Demodex-tartunta—sekä D. folliculorum että D. brevis-on yleisempi ruusufinnipotilailla, joskin punkin rooli sairaudessa jää epäselväksi. Tämä on otettava huomioon tapauksissa, joissa silmän ruusufinnille tyypillinen hoito ei tehoa.22 potilaat ovat usein neuvotaan käyttämään kansi pensaikot silmän ruusufinni, ja jotkut puolestapuhuja 50% teepuuöljy pensaikot käsitellä Demodex huolta.23
Subjunktiivinen verenvuoto
tämä veren kerääntyminen sidekalvon alle, tyypillisesti ala-ja ohimoalueille, ei yleensä vaadi hoitoa ja häviää muutamassa viikossa (Kuva 4).24,25 etiologies varten subjunktivaalinen verenvuoto (SCH) ovat trauma (esim., piilolinssin aiheuttama nuoremmilla potilailla, silmän hankaus, tylppä vamma), infektiot (esim., akuutti hemorraginen sidekalvotulehdus), antikoagulaatio,
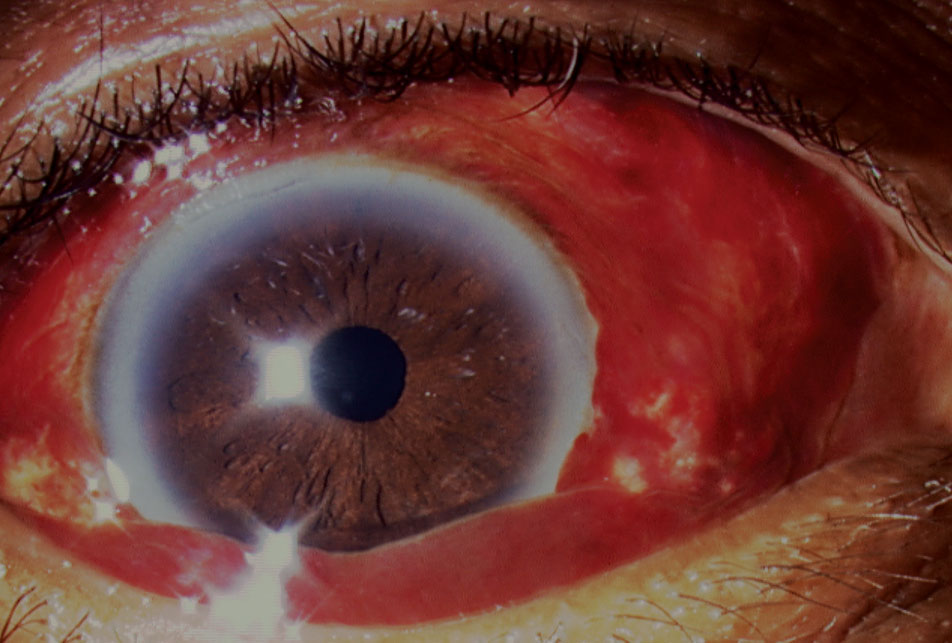
Kuva. 4. Silmän voiteluaineita tarvittiin tässä tapauksessa sarveiskalvovaurioita aiheuttaneen subjunktiivisen verenvuodon rakkulaisuuden vuoksi. Klikkaa kuvaa suuremmaksi.
Valsalva manööverit ja systeeminen sairaus (esim., verenpainetauti, verenvuotohäiriöt).25 SCHs voi johtua verisuonten kasvaimia, kuten Kaposin sarkooma, ja syvä hemangiomas voi aiheuttaa toistuvia jaksoja varhaisessa aikuisiässä.24 raportit SCHs liittyy kaulavaltimon kouru fistelejä olemassa.26 selittämätön molemminpuolinen SCHs lapsipotilaalla tulisi ilmoittaa lääkärin harkitsemaan ei-sattumanvaraista tai vahingossa traumaattinen tukehtuminen, tai Perthes oireyhtymä.27 tässä keskiruumiin voimakas puristus johtaa laskimopaineen jyrkkään kasvuun ylälaskimolaskimon ympärillä.
piilolinssien kuluminen
uudemmat materiaalit ja kulumisaikataulut ovat vähentäneet tämän esiintyvyyttä, mutta piilolinssien käyttö erityisesti liiallisen kulumisen yhteydessä voi altistaa lukuisille punasilmäisyyksille. Liikakuluminen johtaa suurempaan alttiuteen bakteerin aiheuttamalle sidekalvontulehdukselle, sillä bakteerit voivat kertyä hypoksisen sarveiskalvon luomille mikrokystisille alueille. Ensilinjan hoito piilolinsseihin liittyvään punasilmäisyyteen tulisi lopettaa mykiön kuluminen, ellei ongelma johtunut huonosta istuvuudesta tai insertioon liittyvästä ongelmasta.
sidekalvon hyperemiaa esiintyy sekä uusilla että vakiintuneilla käyttäjillä. Injektio on tyypillisesti hajanainen, kehämäinen ja sillä voi olla useita etiologioita, mukaan lukien väärä istuvuus, huono linssin huolto, sitoutumattomuus hävittämisohjelmaan ja linssiliuoksen haittavaikutus. Tämä voi johtaa vakavampiin komplikaatioihin, kuten superior limbic keratoconjunctivitis, joka esittelee merkittävän superior limbus-injektion. Piilolinssin aiheuttama akuutti punainen silmä—akuutti tulehdus, jolle on ominaista äkillinen kipu ja valonarkuus—johtuu yön yli kulumisesta ja esiintyy todennäköisemmin H. influenzae-kolonisaation yhteydessä.28 lääkärin tulisi sulkea pois varhainen mikrobikeratiitti skannaamalla huolellisesti infiltraattien varalta. Tähän löydökseen liittyy usein kipua ja valonarkuutta. Piilolinssin aiheuttama perifeerinen haavauma voi myös esiintyä tunkeutumisen, mutta yleensä on lievempiä oireita.29
sarveiskalvon komplikaatiot
punasilmäistä potilasta tutkittaessa on arvioitava koko limbus ja sarveiskalvo, jotta voidaan määrittää injektion laajuus sekä sulkea pois mahdolliset sarveiskalvon leesiot, jotka voivat olla peitettynä luomilla primaarisessa katseessa (eli flyktenulokset, infiltraatit). Sarveiskalvon osallistuminen on mahdollista monenlaisia sidekalvotulehdus, lukuun ottamatta allerginen sidekalvotulehdus, ja on todennäköisempää krooninen ja aggressiivinen tapauksissa. Herpes simplex-keratiitti voi ilmetä useilla eri tavoilla, mukaan lukien rakkulat, dendriittinen haavauma, strooman keratiitti ja endoteliitti. Haavainen esitys voi tuntua pelottavalta, mutta monet samat menetelmät punasilmätutkimus edelleen voimassa. Sen määrittäminen, onko haavauma tarttuva, ohjaa hoitoa ja hoitoa. Tarttuva haavaumat ovat yleensä suurempia ja keskeinen, oireita kipua ja valonarkuutta ja merkkejä etukammion reaktio.
mekaanisen vamman tutkiminen, oli se sitten hankausta tai vierasta esinettä, olisi aloitettava terävällä historialla, jotta tapahtuman luonne voidaan määrittää. Samanlaisia anterior uveiitti, merkkejä ovat kipu, epiphora, valonarkuus ja värekarvojen. Tärkeitä testejä ovat luodin eversion ja tiputus fluoreseiinin väriaine arvioida sarveiskalvon ja jälkiä. Hoito sarveiskalvon hankausta liittyy tyypillisesti profylaktisesti ajankohtainen antibiootteja, Paikkaus ja sykloplegia kunnes sarveiskalvo uudelleen epiteelin. Mielenkiintoista Nepalissa tehdyssä tutkimuksessa havaittiin, että 96% potilaista, joilla oli sarveiskalvon hiertymä, paranivat ilman infektiota.30
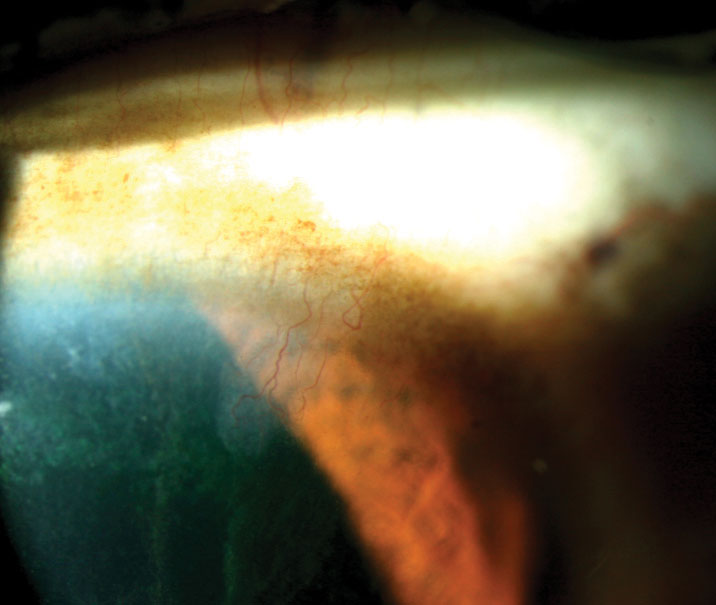
Kuva. 5. Huomaa klassinen ”Jääpuikko” – värjäyskuvio, joka ulottuu tämän limbaalisen kantasolujen puutosta sairastavan potilaan pupillia kohti. Klikkaa kuvaa suuremmaksi.
uveiitti
tämän tulisi aina kuulua akuuttia sidekalvon hyperemiaa sairastavan potilaan ylimpiin eroavaisuuksiin. Injektio on tyypillisesti ympäripyöreä, ja sen anteriorisessa kammiossa on vaihtelevasti soluja ja soihtuja. Sarveiskalvon löydökset, mukaan lukien keratic saostumia, esiintyy tyypillisesti alaosassa sarveiskalvon. Epäillyt tapaukset edellyttävät laajentuneen tentti arvioida lasiaisen ja verkkokalvon merkkejä tai vaurioita, jotka viittaavat väli-ja posterior osallistuminen.
solujen ja soihtujen luokittelu on tärkeää johdonmukaisuuden säilyttämiseksi, erityisesti käytettäessä useita eri harjoittajia. Näissä asetuksissa harkitse luokitteluasteikkoja uveitis nomenclature-ryhmän standardoinnista, jossa käytettiin 1mm x 1mm rakosädettä solujen määrän ja leimahduksen tason näyttämiseksi.31 paikallisesti käytettävät kortikosteroidit ovat anteriorisen uveiitin hoidon tukipilari. Tiputusaika riippuu taudin vakavuudesta, ja aggressiivinen varhainen hoito on yleinen käytäntö.
Harjoitushelmet
ratkaisemattomissa tai toistuvissa tapauksissa työdiagnoosia on harkittava uudelleen. Laajentunut tentti voi auttaa sulkea pois posterior sairaus. Tarkastele uudelleen järjestelmien tarkastelua havaitaksesi unohtuneet kohteet tai oireet. Muita diagnostisia testejä, kuten viljelmiä märkivä vastuuvapauden, koepaloja epäiltyjen kasvain ja verikokeita sarkoidoosi, kilpirauhasen tai autoimmuunisairauksien voi olla hyödyllistä.
tohtori Vo on apulaisprofessori Western Universityssä Pomonassa, Kaliforniassa
tohtori Williamson on residenssitarkastaja Memphisin VA Medical Centerissä.
1. Bhatia K, Sharma R. Eye Emergencies. Julkaisussa: Adams J, toim. Emergency Medicine Kliiniset Essentials. 2. Philadelphia: Saunders; 2013: 209-26.
2. Macchi I, Bunya VY, Massaro-Giordano m, et al. Uusi asteikko sidekalvon bulbarin punoituksen arviointiin. Ocul Surf. 2018;16(4):436-40.
3. Junk AK, Chen PP, Lin SC, et al. Tonometrien desinfiointi: American Academy of Oftalmology-järjestön raportti. Silmätaudit. 2017;124(12):1867-75.
4. Kovalyuk N, Kaiserman I, Mimouni M, et al. Adenoviruksen keratokonjunktiviitin hoito yhdistelmällä povidoni-jodi 1, 0% ja deksametasoni 0, 1% tippaa: kliininen prospektiivinen kontrolloitu satunnaistettu tutkimus. Acta Oftalmol. 2017; 95(8):e686-e692.
5. Mantelli F, Lambiase A, Bonini S. Kliiniset tutkimukset allergisessa sidekalvossa: systemaattinen katsaus. Allergia Eur J Allergia Clin Immunol. 2011;66(7):919-24.
6. Bilkhu PS, Wolffsohn JS, Naroo SA, et al. Nonfarmakologisten hoitojen tehokkuus akuuttiin kausiluonteiseen allergiseen sidekalvotulehdukseen. Silmätaudit. 2014;121(1):72-8.
7. Smith AF, Waycaster C. arvio bakteerien sidekalvontulehduksen suorista ja epäsuorista vuosikustannuksista Yhdysvalloissa. BMC Oftalmoli. 2009;9(1):1-11.
8. Cavuono K, Zutshi D, Karp CL, et al. Päivitys bakteeriperäisestä sidekalvontulehduksesta Etelä-Floridassa. Silmätaudit. 2008;115(1):51-6.
9. Centers for Disease Control and Prevention. Sukupuolitautien tila vuonna 2017. www.cdc.gov/std/stats17/infographic.htm. Accessed January 27, 2019.
10. Allen SK, Semba RD. Trakooman uhka Yhdysvalloissa 1897-1960. Surv Ophthalmol. 2002;47(5):500-9.
11. Georgalas I, Rallis K, Andrianopoulos K, et al. Kerta-annoksen atsitromysiinin ja tavanomaisen atsitromysiinin/doksisykliinin välisen hoidon arviointi ja regressiokurssin kliininen arviointi potilailla, joilla oli aikuisiän sidekalvotulehdus. Curr Eye Res. 2013; 38(12): 1198-1206.
12. Shire aloittaa vaiheen 3 kliinisen tutkimusohjelman shp640: lle tarttuvassa sidekalvontulehduksessa aikuisille ja lapsille. Silmänlumetta. silmänlumetta.news/articles/shire-initiates-phase-3-clinical-trial-program-for-shp640-in-infectious-conjunctivitis-for-adults-and-children. Accessed Helmikuu 25, 2019.
13. Korb DR, Blackie C. Debridement-skaalaus: uusi menettely, joka lisää meibomian rauhasen toimintaa ja vähentää kuivasilmäisyyden oireita. Sarveiskalvo. 2013;32(12):1554-7.
14. Daniel Diaz J, Sobol EK, Gritz DC. Kovakalvon häiriöiden hoito ja hoito. Surv Ophthalmol. 2016;61:702-17.
15. Bowling B. Kanskin kliininen Silmätautioppi. Philadelphia: Saunders; 2015.
16. Okhravi N, Odufuwa B, McCluskey P, Lightman S. Scleritis. Surv Ophthalmol. 2005;50(4):351-63.
17. Pikkel J, Chassid O, Srour W, et al. Onko episcleriitti liittyy glaukooma? J Glaukooma. 2015;24(9):669-71.
18. Williams CPR, Browning AC, Sleep TJ ym. Satunnaistettu kaksoissokkotutkimus, jossa tutkittiin ketorolaakkia ja keinokyyneleitä episcleriitin hoidossa. Silmä (Lond). 2005;19(7):739-42.
19. Sims J. Scleritis: Esitykset, tautiyhdistykset ja johtaminen. Postgrad Med J. 2012; 88 (1046): 713-18.
20. Kaksi AM, Wu W, Gallo RL, Hata TR. Ruusufinni: osa I. Johdanto, luokittelu, histologia, patogeneesi ja riskitekijät. J Am Acad Dermatol. 2015;72(5):749-58.
21. Suzuki T, Teramukai S, Kinoshita S. Meibomian rauhaset ja silmän pintatulehdus. Ocul Surf. 2015;13(2):133-49.
22. Brown M, Hernández-Martín A, Clement a ym. Vaikea Demodex folliculorum-liittyvä silmän ruusufinni tytöllä onnistuneesti hoidettu ivermektiini. Jama Dermatol. 2014;150(1):61-63.
23. Wladis EJ, Adam AP. Treatment of ocular rosacea. Surv Ophthalmol. 2018;63(3):340-46.
24. Tarlan B, Kiratli H. Subconjunctival hemorrhage: Risk factors and potential indicators. Clin Ophthalmol. 2013;7:1163-70.
25. Wu AY, Kugathasan K, Harvey JT. Idiopathic recurrent subconjunctival hemorrhage. Can J Ophthalmol. 2012;47(5):28-9.
26. Pong JCF, Lam DKT, Lai JSM. Spontaneous subconjunctival haemorrhage secondary to carotid-cavernous fistula. Clin Exp Ophthalmol. 36(1):90-91.
27. Spitzer SG, Luorno J, Noel LP. Yksittäisiä verenpurkaumia ei-sattuneessa vammassa. J AAPOS. 9(1):53-56.
28. Sankaridurg PR, Vuppala N, Sreedharan a, Vadlamudi J, Rao GN. Gramnegatiiviset bakteerit ja piilolinssi aiheuttivat akuutin punasilmäisyyden. Indian J Oftalmol. 1996;44(1):29-32.
29. Alipour F, Khaheshi S, Soleimanzadeh M, Heidarzadeh S, Heydarzadeh S. piilolinsseihin liittyvät komplikaatiot: katsaus. J Oftalmic Vis Res. 2017; 12(2): 193-204.
30. Upadhyay MP, Karmacharya PC, Koirala s, et al. Bhaktapurin silmätutkimus: Silmävamma ja antibioottiprofylaksia sarveiskalvon haavaumien ehkäisyyn Nepalissa. Br J Oftalmoli. 2001;85(4):388-92.
31. Jabs DA. Uveiitti-nimikkeistön standardointi kliinisten tietojen raportointia varten. Ensimmäisen kansainvälisen Työpajan tulokset. Am J Oftalmoli. 2005;140(3):509-16.