longembolie (PE) is een veel voorkomende oorzaak van cardiovasculair overlijden, met een toenemende incidentie.1-4 de belediging van een acute toename van de rechter ventriculaire (RV) afterload secundair aan trombusobstructie in de longslagaders, hypoxemische vasoconstrictie en afgifte van pulmonale arteriële vasoconstrictoren kan leiden tot RV disfunctie en dilatatie en verminderde linkerventrikel (LV) preload, met resulterende cardiovasculaire collaps in de meest ernstige gevallen.Anticoagulatie is de steunpilaar van de behandeling van alle PEs met uitstekende resultaten bij patiënten met een laag risico.6,7
er is echter een subgroep van patiënten met PE met een gemiddeld hoog en hoog risico die baat kan hebben bij een meer geavanceerde therapie, waaronder systemische fibrinolyse, kathetergeoriënteerde therapie (CDT) met of zonder infusie van fibrinolytica of pulmonale embolectomie, aangezien deze opties de trombuslast actief verminderen om de RV-afterload te verminderen. Bij die patiënten die de initiële presentatie overleven, kunnen zich langdurige gevolgen ontwikkelen, waaronder aanhoudende RV disfunctie, chronische trombo-embolische pulmonale hypertensie en verminderde kwaliteit van leven en inspanningstolerantie.8,9
systemische fibrinolyse bleek de trombuslast en de pulmonale arteriële druk snel te verminderen. Echter, dit is op het risico van een grote bloeden tarief dat meer dan 20 procent en de gevreesde complicatie van intracraniale bloeding (ICH) in 3 procent.Bezorgdheid over bloedingscomplicaties heeft geleid tot onderbenutting van systemische fibrinolyse, waarbij een groot deel van de patiënten een absolute of relatieve contra-indicatie heeft.Gezien het aantal bijwerkingen was systemische fibrinolyse over het algemeen beperkt tot degenen met het hoogste risico, met aanwijzingen voor hemodynamisch gevaar of cardiogene shock. CDT is in toenemende mate gebruikt om actieve verbetering aan te bieden in RV afterload voorbij anticoagulatie alleen, maar met een verminderde dosis of geen fibrinolytische therapie.
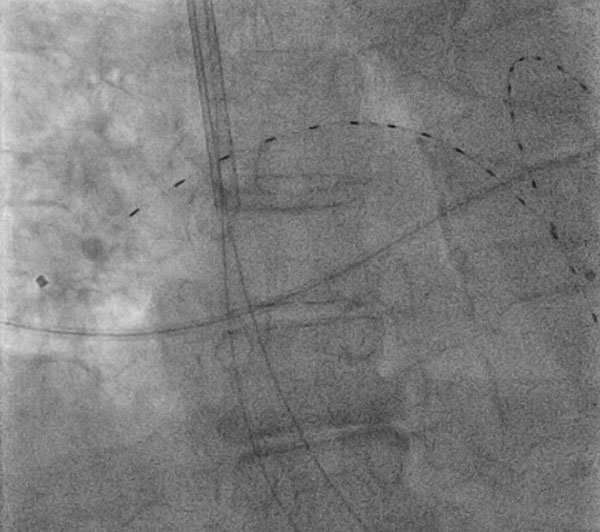 Figuur 1: Een 74-jarige vrouw vertoonde bilaterale proximale longembolie met persisterende tachycardie en ontving kathetergeoriënteerde, ultrasound-gefaciliteerde, lage dosis fibrinolyse onder fluoroscopische begeleiding via toegang in de rechter halsader. Het afgebeelde apparaat is het endovasculaire Ekosonisch systeem (Ekos, Bothell, WA) in de bilaterale longslagaders.
Figuur 1: Een 74-jarige vrouw vertoonde bilaterale proximale longembolie met persisterende tachycardie en ontving kathetergeoriënteerde, ultrasound-gefaciliteerde, lage dosis fibrinolyse onder fluoroscopische begeleiding via toegang in de rechter halsader. Het afgebeelde apparaat is het endovasculaire Ekosonisch systeem (Ekos, Bothell, WA) in de bilaterale longslagaders. CDT ’s omvatten CDT’ s die fibrinolytische middelen (d.w.z., weefselplasminogeenactivator) met of zonder echografie, evenals apparaten die de stolsellast verminderen door een verscheidenheid aan mechanische methoden zonder fibrinolytische middelen. Het best bestudeerde en enige us Food and Drug Administration-approved katheter-directed device voor de behandeling van PE is het Ekosonic endovasculaire systeem (EKOS, Bothell, WA) (figuur 1). De 5.4 Franse infusiekatheters worden direct in de longslagaders geplaatst, meestal via interne halsader of femorale ader toegang, en bevatten een ultrasone kern die ultrasone golven vrijmaakt naast een reeks poriën die t-PA leveren.
in vitro studies hebben een verbeterde penetratie en binding van t-PA aan fibrine aangetoond in aanwezigheid van echografie.In een kleine studie met 59 patiënten met PE met een gemiddeld risico, gerandomiseerd naar ultrageluid-gefaciliteerde, lage dosis fibrinolyse plus anticoagulatie vs. anticoagulatie alleen had de interventiegroep een grotere afname van de diameterverhouding RV-LV en de systolische druk van de longslagader, en een significantere verbetering van de RV-functie na 24 uur.Na 90 dagen follow-up was er een trend naar een grotere afname van de grootte van de RV in de interventiegroep (p = 0,07); er was echter geen verschil in systolische arteriedruk.
“CDT is in toenemende mate gebruikt om actieve verbetering van RV afterload aan te bieden naast anticoagulatie alleen, maar met een verlaagde dosis of zonder fibrinolytische therapie.”
in een groter, enkelarmig, multicenter onderzoek werd laag gedoseerde fibrinolyse door middel van echografie geëvalueerd bij 150 patiënten met massale of submassieve PE. Na 48 uur was er een significante afname van de diameterverhouding RV-LV, de systolische druk van de longslagader en de trombusbelasting.Er was één ernstige en 15 matige bloeding, zonder intracraniale bloeding. Infusiekatheters zonder echografie (bijvoorbeeld Cragg-McNamara, pigtail katheter) bieden ook de afgifte van fibrinolytica in de longslagaders met aanzienlijk minder kosten in vergelijking met door echografie gefaciliteerde fibrinolyse. Hoewel beperkt tot kleine retrospectieve studies, zijn kathetergerichte fibrinolyse met en zonder echografie geëvalueerd en vertonen vergelijkbare resultaten.16,17 deze bevindingen zijn niet gevalideerd in een gerandomiseerd-gecontroleerd onderzoek, hoewel een onderzoek nog gaande is (NCT02758574).18
een meta-analyse evalueerde 16 studies naar katheter-gerichte trombolyse en vond een belangrijke complicatie van 4,7 procent en een intracraniale bloeding van 0,35 procent.19 Een recente analyse van de resultaten in het ziekenhuis op basis van de neiging maakte gebruik van de nationale Overnamedatabank om systemische vs. katheter-gerichte fibrinolyse en toonden lagere mortaliteit en bloedingen in het ziekenhuis bij patiënten die katheter-gerichte fibrinolyse kregen.Er zijn geen prospectieve, gerandomiseerde onderzoeken geweest waarin systemische fibrinolyse werd vergeleken met katheter-gerichte fibrinolyse.
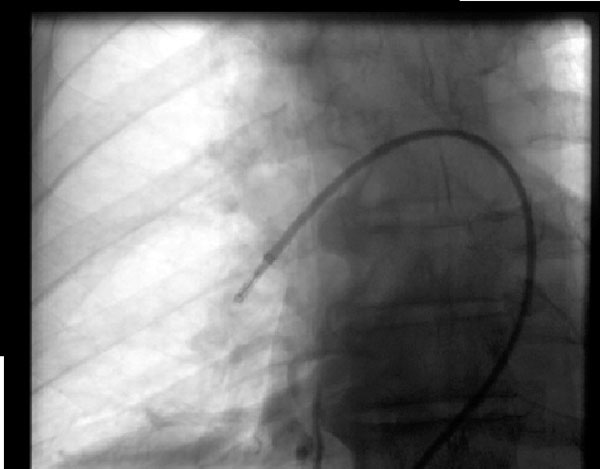 Figuur 2: Aspiratietrobectomie
Figuur 2: Aspiratietrobectomieeen 68-jarige man ontwikkelde een dag na een operatie aan de wervelkolom een massieve longembolie en was geen kandidaat voor fibrinolyse, en onderging dus aspiratietrobectomie onder fluoroscopische begeleiding met verbetering van zijn hemodynamiek. Het afgebeelde apparaat is het Indigo embolectomie systeem (Penumbra, Alameda, CA) in de rechter longslagader.
vaak rechtvaardigen patiënten een geavanceerde therapie, maar hebben ze contra-indicaties voor zelfs lage doses t-PA. Bij dergelijke patiënten is pulmonale embolectomie een mogelijke optie. Echter, het vereist een sternotomie en cardiopulmonale bypass met hoge doses heparine. Mechanische CDT biedt een percutane optie die geen gebruik maakt van fibrinolyse. Er zijn verschillende mechanische CDT ‘ s, waaronder aspiratie of zuig mechanische thrombectomie (Figuur 2), maceratie met een pigtail katheter, en rheolytische thrombectomie.
er zijn verschillende beperkingen aan elk beschikbaar systeem, zoals adequate manipulatie van de longslagaders als gevolg van de grootte van de katheter, bloedverlies tijdens aspiratie en beperkte mogelijkheid om trombus te verwijderen, met name als het ouder en fibroter is. Er kan een rol zijn voor gecombineerde mechanische en fibrinolytische therapie voor een verbeterde trombusklaring.21 gegevens voor mechanische CDT zijn beperkt tot kleine, single-center case series, maar laten een redelijk technisch succes zien.22-25 CDT biedt ook een bailout behandeling optie voor patiënten met aanhoudende shock ondanks systemische fibrinolyse of patiënten die zijn geplaatst op extracorporale membraanoxygenatie.
“er zijn geen kwalitatief hoogwaardige studies die de verschillende CDT vergeleken met elkaar of met systemische trombolyse.”
er zijn geen kwalitatief hoogwaardige studies die de verschillende CDT vergeleken met elkaar of met systemische trombolyse. Gezien het huidige percentage CDT-gebruik bij PE met een gemiddeld risico en de potentiële risico ‘ s en kosten van deze interventies, zijn evaluatie van langetermijnresultaten, waaronder pulmonale hypertensie en inspanningstolerantie, naast kwalitatief betere gegevens over klinische resultaten op korte termijn noodzakelijk.Concluderend kan worden gesteld dat CDT een veelbelovende behandelingsoptie is voor patiënten met acute PE en een alternatieve geavanceerde therapie biedt voor patiënten die slechte kandidaten zijn voor systemische trombolyse of pulmonale embolectomie. Het blijft een spannend gebied met snelle ontwikkeling van nieuwe therapieën, maar vereist verder onderzoek voorafgaand aan zijn wijdverspreide gebruik in PE met een gemiddeld risico.Brett Carroll, MD, voltooide onlangs zijn Vascular Medicine Fellowship in Brigham and Women ‘ s Hospital en is nu directeur Vascular Medicine in het Beth Israel Deaconess Medical Center, beide in Boston, MA.
- Jimenez D, De Miguel-Diez J, Guijarro R, et al. Ik Heb Een Vraag Over Dit Product.
- Huang W, Goldberg RJ, Anderson FA, et al. Am J Med 2014; 127: 829-39 e5.
- Cohen AT, Agnelli G, Anderson FA, et al. Tromb Hemost 2007; 98: 756-764.
- Mozaffarian D, Benjamin EJ, Go AS, et al. Oplage 2016; 133: e38-360.
- Piazza G, Goldhaber SZ. Oplage 2010; 122: 1124-9.
- Aujesky D, Obrosky S, Stone RA, et al. Am J Resp Crit Care Med 2005; 172: 1041-6.
- Kearon C, Akl EA, Ornelas J, et al. Chest 2016; 149: 315-52.
- Piazza G, Goldhaber SZ. N Eng J Med 2011; 364: 351-60.
- Sista AK, Miller LE, Kahn SR, Kline JA. Vasc Med 2017; 22: 37-43.
- Goldhaber SZ, Haire WD, Feldstein ML, et al. Wedstrijden in Nieuw-Caledonië;341:507-11.
- Goldhaber SZ, Visani L, De Rosa M. Lancet 1999; 353: 1386-9.
- Stein PD, Mat F. Am J Med 2012; 125: 465-70.
- Siddiqi F, Odrljin TM, Fay PJ, et al. Bloed 1998; 91: 2019-25.
- Kucher N, Boekstegers P, Muller OJ, et al. Oplage 2014; 129: 479-86.
- Piazza G, Hohlfelder B, Jaff MR, et al. Ik heb een vraag over dit artikel.
- Liang NL, Avgerinos ED, Marone LK, et al. Vasc Endovasculaire Surg 2016; 50: 405-10.
- Graif A, Grilli CJ, Kimbiris G, et al. J Vasc Interv Radiol 2017; 28: 1339-47.Avgerinos ED, Mohapatra A, Rivera-Lebron B, et al. J Vasc Surg Veneuze Lymfatische Aandoening 2018; 6: 126-32.
- Bloomer TL, El-Hayek GE, McDaniel MC, et al. Katheter Cardiovasc Interv 2017; 89: 754-60.
- Arora s, Panaich s, Ainani N, et al. Am J Cardiol 2017; 120: 1653-61.
- Liu B, Liu M, Yan L, et al. J Int Med Res 2017; 1 Januari;.
- Ciampi-Dopazo JJ, Romeu-Prieto JM, Sanchez-Casado M, et al. J Vasc Interv Radiol 2018; 29: 101-6.
- Tukaye DN, McDaniel M, Liberman H, et al. Ik heb een vraag over dit artikel.
- Hubbard J, Saad WE, Sabri SS, et al. Trombose 2011; 2011: 246410.Donaldson CW, Baker JN, Narayan RL, et al. Katheter Cardiovasc Interv 2015; 86: e81-7.
- George B, Parazino M, Omar HR, et al. Reanimatie 2018; 122: 1-5.
klinische onderwerpen: Antistollingsbehandeling, aritmieën en klinische EP, cardiale chirurgie, dyslipidemie, hartfalen en cardiomyopathieën, invasieve cardiovasculaire angiografie en interventie, pulmonale hypertensie en veneuze trombo-embolie, vasculaire geneeskunde, SCD/ventriculaire aritmieën, atriumfibrilleren/supraventriculaire aritmieën, cardiale chirurgie en aritmieën, cardiale chirurgie en hartfalen, lipidenmetabolisme, statines, acuut hartfalen, pulmonale hypertensie, interventies en vasculaire geneeskunde
: ACC publicaties, Cardiologie interventies, Verenigde Staten Food and Drug Administration, bloeddruk, cardiopulmonale Bypass, dilatatie, embolectomie, inspanningstolerantie, extracorporale Membraanoxygenatie, femorale ader, fibrine, fibrinolyse, fibrinolytische middelen, Follow-Up Studies, heparine, ziekenhuis mortaliteit, hypertensie, pulmonale, indigokarmijn, intracraniale bloedingen, halsslagader, patiënt overname, longslagader, longembolie, kwaliteit van leven, retrospectieve Studies, Shock, cardiogene, sternotomie, afzuiging, tachycardie, Thrombectomie, trombolytische therapie, trombose, Weefselplasminogeenactivator, hoog-energetische schokgolven, vasoconstrictie, vasoconstrictoren
< terug naar lijst