Fisiología normal del Sistema Urogenital
La microbiota normal del sistema urogenital proporciona una protección crítica inespecífica contra enfermedades infecciosas. En los machos, la microbiota normal se compone de especies bacterianas relacionadas con la microbiota de la piel y se encuentra dentro de la uretra distal. En las mujeres, la microbiota normal se encuentra dentro de la vagina y el tercio distal de la uretra. Dentro de la vagina, normalmente hay una población de bacterias llamadas Lactobacillus acidophilus, que ayudan a mantener los niveles de pH ácido. La mayoría de las bacterias patógenas no tienen tanta probabilidad de prosperar en ambientes ácidos; por lo tanto, este pH ácido, en combinación con un epitelio escamoso más grueso de la vagina, sirve como protección contra posibles infecciones (McCance & Huether, 2019).
Fisiopatología de la Clamidia
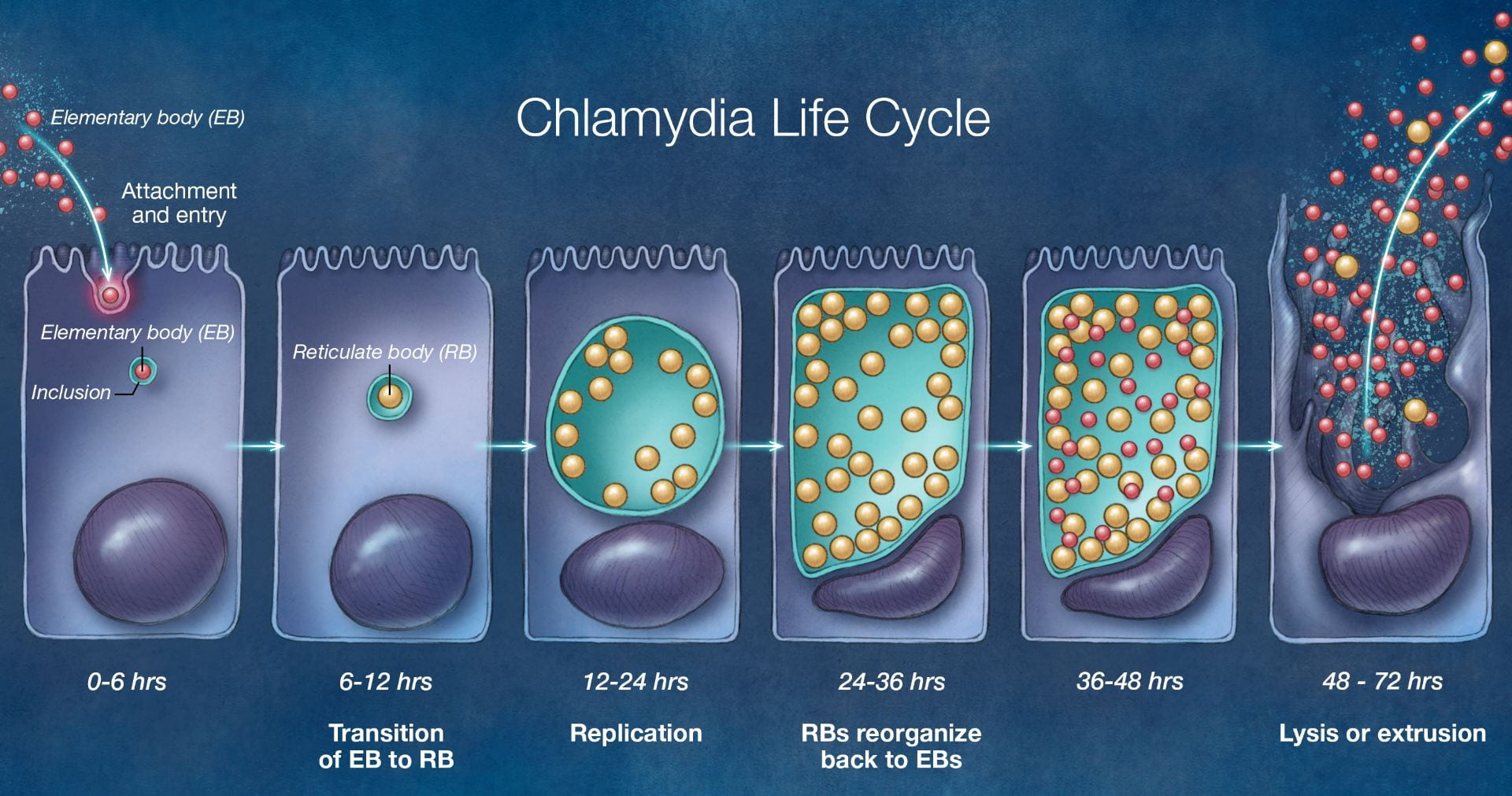
Figura 6: Ciclo de vida de la bacteria patógena C. trachomatis.
Imagen tomada de https://www.std.uw.edu/go/pathogen-based/chlamydia/core-concept/all
Los casos de enfermedades de transmisión sexual están en un momento de alta ahora mismo. Hay 1,8 millones de casos de clamidia en los Estados Unidos, lo que representa un aumento del 19% desde 2014 (LaChance, 2019). Es la infección bacteriana más comúnmente reportada en los Estados Unidos y la enfermedad de transmisión sexual más común en todo el mundo. Es causada por la bacteria Chlamydia trachomatis que infecta tanto a hombres como a mujeres. La clamidia trachomatis es una bacteria anaeróbica gram negativa que se replica dentro de las células eucariotas (Mohseni, 2019). Es un organismo débil que depende de su huésped para los nutrientes y la supervivencia. Vive dentro de un huésped para reproducirse y sobrevivir. C. trachomatis se dirige a las células epiteliales escamoso cilíndricas del endocérvix y el tracto genital superior en las mujeres, y a la conjuntiva, la uretra y el recto tanto en hombres como en mujeres (Mohseni, 2019). La clamidia tiene dos formas de desarrollo, cuerpos elementales (EB) y cuerpos reticulados (RB). Los cuerpos elementales son la versión infecciosa de C. trachomatis y los cuerpos reticulados son la versión de crecimiento de C. trachomatis («Fisiopatología de la clamidia», s. d.). Los cuerpos elementales son metabólicamente inactivos y entran en la célula huésped a través de la endocitosis. Una vez que entra en la célula huésped, se forma en cuerpos reticulados metabólicamente activos. Los cuerpos reticulados luego comienzan a usar los nutrientes de la célula huésped y comienzan a reproducirse y formar múltiples cuerpos reticulados a través de la fisión binaria. Los RBs comienzan a formar EBs para infectar más células. Este exceso de producción de EBs hace que la célula se rompa y muera. EBs y RBs se liberan en la matriz extracelular y más células huésped vienen e intentan comer estos cuerpos y el ciclo continúa («Fisiopatología de la clamidia», s. d.).

Figura 7: Cervicitis y flujo vaginal como resultado de una infección por C. trachomatis.
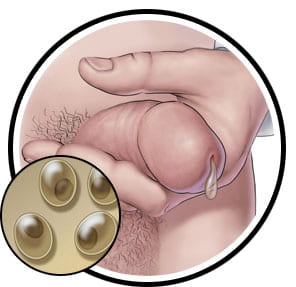
Figura 7: Secreción del pene causada por infección de C. trachomatis.
Imágenes tomadas de https://www.sexandu.ca/stis/chlamydia/
Hay 18 serovares serológicamente variantes de Chlamydia trachomatis. Los serovares A, B, Ba, C están asociados con conjuntivitis crónica, que puede conducir a ceguera. Los serovares L1-L3 causan linfogranuloma venéreo, que comienza como una lesión de la piel y se disemina al sistema linfático y causa infección. Los serovares D-K están asociados con la infección del tracto genital (Mohseni, 2019). La enfermedad se puede transmitir a través del sexo oral, vaginal o anal con alguien que tiene clamidia. También se puede transmitir verticalmente de una madre a sus hijos durante el parto («Datos sobre enfermedades de transmisión sexual – clamidia», 2014). La tasa de prevalencia es más alta en las mujeres que en los hombres. Es dos veces más frecuente en mujeres que en hombres. Es más frecuente en mujeres de 15 a 24 años y hombres de 20 a 24 años (Mohseni, 2019). Las tasas de infección son aproximadamente 6 veces más altas en los afroamericanos que en los caucásicos. Algunos de los factores de riesgo de clamidia incluyen el número de parejas sexuales de por vida, el no uso de anticonceptivos de barrera, las mujeres jóvenes, el origen étnico Negro/Hispano/Nativo Americano y Nativo de Alaska y la homosexualidad (Cashman, 2019). La clamidia generalmente es asintomática en la mayoría de las personas, pero si no se trata, puede causar múltiples síndromes clínicos, como infección genital, cervicitis, uretritis, enfermedad inflamatoria pélvica. El cuello uterino es el sitio más común de infección genital en las mujeres y la infección puede ascender y causar enfermedad inflamatoria pélvica. Estos síndromes pueden causar síntomas como flujo vaginal, sangrado intermenstrual, disuria, piuria, infertilidad tubárica, embarazo ectópico y dolor pélvico crónico (Hsu, s. d.). La mayoría de los hombres rara vez tienen problemas de salud debido a la clamidia sin embargo, algunos hombres pueden mostrar síntomas como secreción del pene, sensación de ardor al orinar y dolor e hinchazón en los testículos. La clamidia sin tratar también puede aumentar la probabilidad de transmitir o contraer el VIH («Datos sobre enfermedades de transmisión sexual – Clamidia», 2014).
Los CDC recomiendan exámenes de detección regulares para la prevención general. Las pruebas endocervicales de NAAT o de orina son algunas de las pruebas de detección recomendadas (Mohseni, 2019). Las pruebas de detección se recomiendan para cualquier persona que haya tenido una nueva pareja o más de una pareja sexual en los últimos 6 meses. Se recomienda que todos los hombres y mujeres sexualmente activos de 25 años o menos se sometan a pruebas de detección al menos una vez al año («Infecciones por clamidia», 2019). También se recomienda la detección para mujeres embarazadas y mujeres mayores de 25 años si existen factores de riesgo identificables. La clamidia trachomatis se puede tratar con tratamiento antibiótico y la tasa de pronóstico es del 95% si se inicia temprano y se completa el ciclo completo (Mohseni, 2019).
Diagnóstico de laboratorio-
- La prueba de amplificación de ácido nucleico NAAT detecta material genético específico para el organismo. Puede detectar organismos vivos o inviables. Se pueden usar muestras de orina, hisopos vaginales, hisopos uretrales, hisopos endocervicales e hisopos rectales para recoger muestras para análisis (Hanh & Geisler, 2018). Sensibilidad > 95%, especificidad > 99% (Cashman, 2019).
- Se recogen células columnares de cultivo para detectar C. trachomatis. Menor sensibilidad que NAAT, aproximadamente el 50% (Hanh & Geisler, 2018).