

- Dr. Carman: Parabéns pela conclusão de um processo de revisão do sistema de classificação CEAP de quase três anos, muito extenso. Com o CEAP atualizado pela última vez em 2004 e bem enraizado na prática de doenças venosas, por que o Fórum venoso Americano (AVF) sentiu que precisava de uma atualização após 15 anos?Dr. Lurie: Obrigado por me dar a oportunidade de falar sobre a classificação revista. A classificação do CEAP baseia-se na nossa compreensão actual da patologia venosa e das manifestações dos distúrbios venosos crónicos, que naturalmente mudam ao longo do tempo. Por conseguinte, a classificação do CEAP exige revisões periódicas. As primeiras revisões foram feitas em 2004 após o CEAP existir por 7 anos, e levou mais tempo para a segunda atualização. O AVF considerou que era necessário analisar se a classificação precisava de revisão. Houve uma série de sugestões ao longo do tempo que apontaram para deficiências e deficiências da actual classificação do CEAP. Em primeiro lugar, uma task force teve de examinar se essas revisões eram necessárias e, em caso afirmativo, sugerir quais eram razoáveis para a sua actualização. Dr. Carman: Pode explicar sucintamente como começou o processo de revisão e as quatro principais considerações utilizadas para a revisão?Dr. Lurie: essa é uma questão muito importante. Cada vez que você revisar uma classificação, embora necessário, novas questões são criadas. Tendo isto em mente, decidimos que esta revisão deveria ser feita com muito cuidado para não ter impacto nas utilizações anteriores da classificação CEAP. Uma das principais considerações foi que uma classificação revista ou atualizada seria compatível para trás. Quaisquer publicações ou relatórios que estavam usando o CEAP antes podem continuar a ser analisados sem interrupção; ainda não se sabe se o conseguimos. Decidimos também que essas alterações deveriam basear-se em provas. Se uma revisão parecer razoável, mas não dispuser de dados que a apoiem, essas revisões não serão provavelmente aceites. A outra parte importante foi que há praticantes que acham que a classificação do CEAP não é muito prática. O que considerámos muito seriamente para cada alteração sugerida foi o quão prática era a mudança, se aumentaria a utilização da classificação do CEAP, ou dificultaria a sua implementação.
- pode explicar e discutir as diferenças entre instrumentos discriminativos e instrumentos de avaliação? Como é que um instrumento discriminativo como o CEAP melhora a nossa prática clínica?
- Dr. Carman: possivelmente o componente mais frequentemente utilizado do CEAP é o C ou o componente clínico. No entanto, nas duas últimas revisões, os componentes etiologia, anatomia e fisiologia são os que mais foram expandidos e se tornaram mais inclusivos e descritivos na natureza. Do seu ponto de vista, acha isso mais útil clinicamente ou de um propósito de reportagem? Quando relatamos porções expandidas, particularmente as porções anatômicas e fisiológicas, nós realmente não relatamos Essas de uma forma de pesquisa. Qual é a praticidade destas prorrogações em curso?
- Dr. Carman: quais são os três pontos fortes da actualização da classificação do CEAP 2020?
- Dr. Carman: Qual é a maior limitação da actualização do CEAP 2020?
- Dr. Carman: para a primeira publicação consensual em 1996, a AVF procurou endosso do Conselho Conjunto da sociedade para Cirurgia Vascular (SVS) e do capítulo norte-americano da Sociedade Internacional para Cirurgia Cardiovascular. Você referiu anteriormente a classificação do CEAP como um documento de consenso, mas dada a crescente variedade de médicos envolvidos na prática de doenças venosas, por que este documento foi limitado a membros da sociedade AVF sem a inclusão de outras sociedades membros nos painéis ou endossos de outras sociedades?Dr. Lurie: primeiro, tenho de revelar que não estou a falar em nome da AVF neste momento. Tens toda a razão. A história da classificação do CEAP é que ele foi inicialmente desenvolvido no Simpósio Vascular do Pacífico. Isto foi para a Comissão da AVF, e foi finalizado lá como um consenso que requeria o tempo, participação e endosso de todas as sociedades para tornar essa classificação totalmente nova acessível e utilizável.
Dr. Carman: Parabéns pela conclusão de um processo de revisão do sistema de classificação CEAP de quase três anos, muito extenso. Com o CEAP atualizado pela última vez em 2004 e bem enraizado na prática de doenças venosas, por que o Fórum venoso Americano (AVF) sentiu que precisava de uma atualização após 15 anos?Dr. Lurie: Obrigado por me dar a oportunidade de falar sobre a classificação revista. A classificação do CEAP baseia-se na nossa compreensão actual da patologia venosa e das manifestações dos distúrbios venosos crónicos, que naturalmente mudam ao longo do tempo. Por conseguinte, a classificação do CEAP exige revisões periódicas. As primeiras revisões foram feitas em 2004 após o CEAP existir por 7 anos, e levou mais tempo para a segunda atualização. O AVF considerou que era necessário analisar se a classificação precisava de revisão. Houve uma série de sugestões ao longo do tempo que apontaram para deficiências e deficiências da actual classificação do CEAP. Em primeiro lugar, uma task force teve de examinar se essas revisões eram necessárias e, em caso afirmativo, sugerir quais eram razoáveis para a sua actualização.
Dr. Carman: Pode explicar sucintamente como começou o processo de revisão e as quatro principais considerações utilizadas para a revisão?Dr. Lurie: essa é uma questão muito importante. Cada vez que você revisar uma classificação, embora necessário, novas questões são criadas. Tendo isto em mente, decidimos que esta revisão deveria ser feita com muito cuidado para não ter impacto nas utilizações anteriores da classificação CEAP. Uma das principais considerações foi que uma classificação revista ou atualizada seria compatível para trás. Quaisquer publicações ou relatórios que estavam usando o CEAP antes podem continuar a ser analisados sem interrupção; ainda não se sabe se o conseguimos. Decidimos também que essas alterações deveriam basear-se em provas. Se uma revisão parecer razoável, mas não dispuser de dados que a apoiem, essas revisões não serão provavelmente aceites. A outra parte importante foi que há praticantes que acham que a classificação do CEAP não é muito prática. O que considerámos muito seriamente para cada alteração sugerida foi o quão prática era a mudança, se aumentaria a utilização da classificação do CEAP, ou dificultaria a sua implementação.
entendemos que um sistema de classificação é basicamente um documento consensual. Não é uma análise sistemática, embora inclua isto. Como um documento de consenso, seguimos a metodologia mais apropriada, que é o processo Delphi modificado. Inicialmente dividimos a tarefa em quatro grupos para cada um dos componentes da classificação do CEAP: clínica, etiologia, anatomia e patologia. Houve várias rodadas de discussão para cada sugestão feita. Um breve resumo das mudanças pode ser visto na Figura 1.
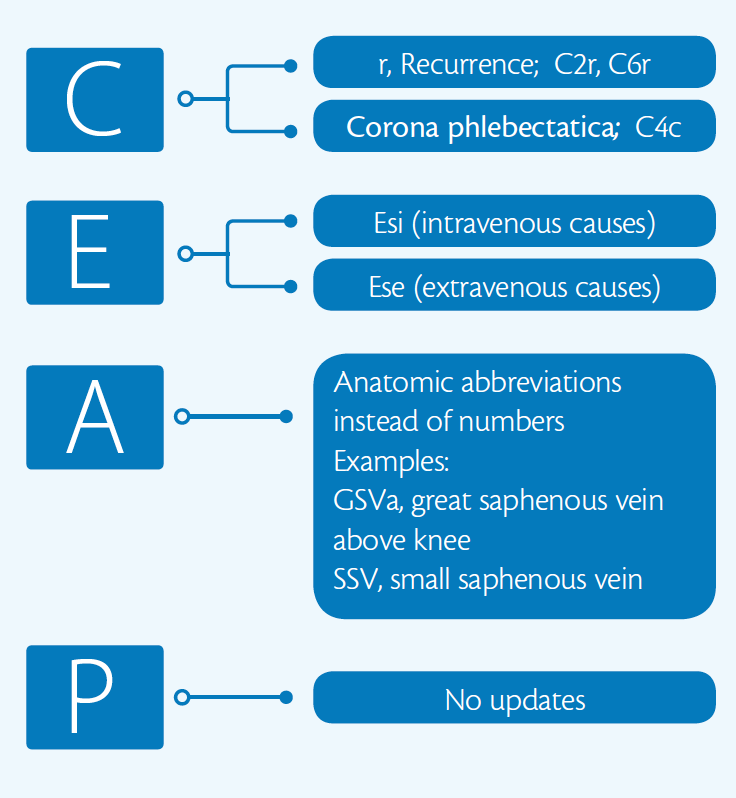
Figura 1. Um breve resumo das revisões de 2020 feitas à classificação do CEAP. Modificado de Lurie F, de Maeseneer MGR. A atualização 2020 da classificação do CEAP: o que há de novo? EUR J Vasc Endovasc Surg. 2020; 59: 859-860. doi: 10.1016 / j. ejvs.2020.04.020
pode explicar e discutir as diferenças entre instrumentos discriminativos e instrumentos de avaliação? Como é que um instrumento discriminativo como o CEAP melhora a nossa prática clínica?
Dr. Lurie: Instrumentos discriminativos são projetados para descrever uma condição, paciente ou doença que é diferente de outros. Usando este instrumento, você pode colocar um paciente em uma determinada categoria, que é diferente de outro paciente. A categoria que é atribuída a um paciente pode e muda ao longo do tempo. Em cada ponto, um instrumento discriminativo ajuda a determinar se a condição deste paciente é diferente ou a mesma. Estes instrumentos não podem ser usados para medir a magnitude de uma diferença, para avaliar a gravidade da condição, ou para medir os resultados. Eles simplesmente mostram se a condição é a mesma ou se é diferente. Os instrumentos de avaliação medem a gravidade de uma condição, e sua mudança ao longo do tempo ou como resultado de um tratamento. Incluem questionários de qualidade de vida e pontuações de gravidade, como a pontuação de gravidade clínica venosa.
a classificação CEAP é um instrumento discriminatório. O exame de um doente com doença venosa crónica tem de incluir uma descrição pormenorizada para cada uma das extremidades inferiores. A classificação do CEAP fornece uma estrutura, ajudando a abordar todos os aspectos importantes das manifestações da doença venosa crônica. Os sinais e o estado sintomático são componentes do quadro clínico de classe, ou “C.” Uma descrição completa de um membro afectado por doença venosa crônica deve sempre incluir a etiologia, bem como a distribuição anatômica das mudanças, e se é refluxo obstrução ou uma combinação destes. Isso é feito rotineiramente em cada prática, mas quando você faz isso sistematicamente, aplicando uma classificação do CEAP, ele lhe dará uma estrutura e uma maneira simples de comunicar os resultados.
Dr. Carman: possivelmente o componente mais frequentemente utilizado do CEAP é o C ou o componente clínico. No entanto, nas duas últimas revisões, os componentes etiologia, anatomia e fisiologia são os que mais foram expandidos e se tornaram mais inclusivos e descritivos na natureza. Do seu ponto de vista, acha isso mais útil clinicamente ou de um propósito de reportagem? Quando relatamos porções expandidas, particularmente as porções anatômicas e fisiológicas, nós realmente não relatamos Essas de uma forma de pesquisa. Qual é a praticidade destas prorrogações em curso?
Dr. Lurie: essa tem sido uma questão controversa através da história da classificação do CEAP. Permitam—me que aborde esta questão a partir de duas perspectivas-a perspectiva da investigação e, em seguida, a perspectiva clínica. Como pesquisador clínico, tenho o mesmo problema repetidamente.: Temos uma boa pergunta e sabemos que temos experiência suficiente com os pacientes para abordar a questão, mas quando olhamos para os registros médicos, encontramos sempre lacunas; não somos perfeitos. Quando escrevemos a nota clínica, muitas vezes sentimos falta de algo que se torna muito importante no futuro. Esta é a limitação mais grave de todos os estudos retrospectivos; não recolhemos sistematicamente informações.
now, let me address this from the clinical perspective. Por exemplo, quando examinamos um paciente com doença venosa crônica com lipodermatosclerose, começamos a olhar para possíveis causas. Queremos saber se é uma doença primária limitada a refluxo superficial, uma doença obstrutiva no segmento femoropoplital, ou uma obstrução na veia ilíaca, porque o tratamento será diferente para cada ajuste. A identificação e documentação desta informação são componentes de cuidados clínicos adequados. Estes são os componentes E, A E P da classificação CEAP. Em vez de escrever uma descrição completa do paciente e descrever o ultra-som ou outros achados de imagem toda vez, nós simplesmente podemos escrever uma fórmula do CEAP que tem toda esta informação incluída. Na prática, cria uma estrutura fácil para lidar com a parte mais importante da doença.
Dr. Carman: quais são os três pontos fortes da actualização da classificação do CEAP 2020?
Dr. Lurie: em primeiro lugar, penso que a actualização mais importante foi feita para a etiologia: uma distinção separada para causas extravenosas e intravenosas de doenças secundárias. Estas condições podem parecer semelhantes, com os doentes com os mesmos sinais e sintomas, mas requerem tratamentos muito diferentes. Por vezes, os relatórios clínicos nos diários não fazem sentido, porque não sabemos quantos dos doentes inscritos num estudo têm uma doença causada por obesidade ou compressão externa versus quantos foram causados como sequela de trombose venosa profunda. Creio que a inclusão das duas subcategorias da doença venosa crónica secundária é uma das grandes forças da classificação revista.
segundo é a decisão de substituir os números na descrição anatômica por abreviaturas comumente usadas, o que torna a linguagem mais natural para os médicos e torna o CEAP mais fácil de usar. Não creio que muitos praticantes se lembrem que o A4 no CEAP representa a pequena veia safena. Substituir o número quatro pela abreviatura “SSV” pode ser realmente útil, especialmente em combinação com o “P” do CEAP. Quando é escrito como” As, PrSSV ” ele descreve claramente que apenas veias superficiais são afetadas, e especificamente que há refluxo na veia safena pequena.
Em Terceiro Lugar, O modificador R para varizes recorrentes e úlceras recorrentes é uma excelente revisão. As úlceras recorrentes e as veias varicosas recorrentes têm uma história natural diferente e requerem uma gestão diferente em comparação com o primeiro episódio de ulceração ou varizes não tratadas.Dr. Carman: na sua perspectiva, sabe que as úlceras nem sempre se repetem no mesmo local. Vemos pacientes que tiveram vários episódios, mas não necessariamente no mesmo local. Houve alguma consideração quanto à localização da recorrência?
Dr. Lurie: Excelente pergunta, e sim que foi discutido várias vezes. Minha experiência é que uma úlcera recorrente no mesmo local pode ser mais de uma condição crônica da pele e nem sempre associada com anomalias venosas corrigíveis. Pelo contrário, uma recorrência em um local diferente, na maioria das vezes indica problemas em curso com hemodinâmica venosa, muitas vezes corrigível por intervenção. Incluindo uma localização da úlcera no CEAP pode ser uma solução, mas isso irá aumentar a complexidade e tornar o CEAP menos utilizável. Tens toda a razão, a doença venosa crónica não é uma doença simples, e às vezes a complexidade deve ser sacrificada por razões práticas.
Dr. Carman: Qual é a maior limitação da actualização do CEAP 2020?
Dr. Lurie: existem algumas limitações significativas. A primeira é a praticidade – há sempre um compromisso. Se você fizer isso muito prático, você sacrifica a informação, mas se você está usando muita informação, ela se torna impraticável. Esse equilíbrio move-se para trás e para a frente o tempo todo. Será sempre uma limitação de qualquer classificação, incluindo o CEAP.
outra limitação é que o CEAP está focado apenas em distúrbios venosos crônicos. Sabemos que as condições crônicas são por vezes o resultado de eventos agudos, e as condições agudas podem complicar as doenças crônicas. Por exemplo, flebite pode ser uma complicação das veias varicosas. Pode ser razoável incluir algumas das complicações em futuras revisões do CEAP. Para isso, precisamos de mais informações sobre a incidência destas condições em pacientes com diferentes classes clínicas e como essas complicações afetam a história natural da doença. As limitações do PEC devem ser vistas como uma oportunidade para explorar questões relevantes e melhorar as classificações no futuro.
Dr. Carman: para a primeira publicação consensual em 1996, a AVF procurou endosso do Conselho Conjunto da sociedade para Cirurgia Vascular (SVS) e do capítulo norte-americano da Sociedade Internacional para Cirurgia Cardiovascular. Você referiu anteriormente a classificação do CEAP como um documento de consenso, mas dada a crescente variedade de médicos envolvidos na prática de doenças venosas, por que este documento foi limitado a membros da sociedade AVF sem a inclusão de outras sociedades membros nos painéis ou endossos de outras sociedades?Dr. Lurie: primeiro, tenho de revelar que não estou a falar em nome da AVF neste momento. Tens toda a razão. A história da classificação do CEAP é que ele foi inicialmente desenvolvido no Simpósio Vascular do Pacífico. Isto foi para a Comissão da AVF, e foi finalizado lá como um consenso que requeria o tempo, participação e endosso de todas as sociedades para tornar essa classificação totalmente nova acessível e utilizável.
foi um esforço muito bem sucedido. Ao longo do tempo, no entanto, a classificação do CEAP em si já não é mais um documento de consenso; é um sistema de classificação que tem sido usado por mais de 20 anos. É um instrumento que foi muito bem estabelecido e praticamente usado, e o AVF possui esse instrumento. Quando se tratou da revisão desta classificação, não houve qualquer desejo de que fosse um processo político complicado que pudesse durar muito tempo sem melhorar a classificação.
a AVF reuniu uma força-tarefa muito diversificada para revisão. Embora os membros da força-tarefa sejam membros da AVF, eles também são membros proeminentes de outras sociedades internacionais e nacionais. A task force tem igualmente uma dimensão substancial. Dito isto, a publicação desta classificação é um convite para outras sociedades e outros profissionais expressarem suas opiniões e sugestões. Mais importante, é um convite para participar ativamente com a AVF, investigar e publicar novas evidências que suportam as revisões sugeridas.Dr. Carman: existem planos para a AVF trabalhar com maiores empresas de registros médicos eletrônicos para incluir o padrão de relatórios e sistema de classificação do CEAP como um módulo para facilitar a transmissão de relatórios? Os pesquisadores clínicos têm uma maneira de usar dados coletados prospectivamente, mesmo que seja de forma retrospectiva e tenha a consistência que você está procurando ou incluí-lo na base de dados SVS. Acha que isso ajudaria, ou teria um efeito prejudicial no avanço da doença venosa?Dr. Lurie: definitivamente vai ser muito útil. Na verdade, começamos a trabalhar com a SVS Vascular Quality Initiative (VQI) para integrar o CEAP 2020 na utilização dos módulos venosos do VQI. A partir de junho de 2020, eu aprendi que a classificação revisada do CEAP foi usada como a calculadora baseada na web que é muito fácil de usar em espanhol, italiano, português e russo; no entanto, ainda não está disponível em inglês.
se você usar essa calculadora em seu telefone, será realmente prático. Eu olho para um par daqueles que eu posso entender (eg, https://ceap.phlebology-sro.ru/), e é realmente uma ferramenta fácil de usar em uma prática clínica. Leva segundos para gerar um CEAP completo e será muito útil se for incorporado nos registros médicos eletrônicos.