ご存知のように、白内障手術を成功させるためには慎重な術前計画が不可欠です。 私たちは、血液シンナーの使用について尋ねているかどうか,平らに横たわっている患者の能力を評価したり、弱い小帯や浅い前房などの解剖学的変化を特定します,私たちの成功は、手術前に潜在的な合併症の原因を見つけ、必要に応じて私たちのアプローチを調整することに大きく依存しています.
主な難点の1つは、不透明化を引き起こし、角膜から水晶体までの鮮明な視界を妨げ、不正確なIOL計算の可能性を高める角膜病理の存在である。 このタイプの角膜病理の一般的な原因には、中心瘢痕、重度の角膜表面疾患、辺縁系幹細胞欠乏症および内皮細胞機能不全が含まれる。 この記事では、これらの「曇り」角膜の各ソースに対処し、それらが提示する課題に自信を持って対応するためのヒントを提供します。
眼表面の最適化
角膜が濁っている患者のIOL計算を行う前に、眼表面a疾患を適切に治療する必要があります。 このステップは処置の前後にかなり変わることができる正確なbiometryおよび地形の読書を保障するのを助ける。 さらに、眼表面疾患の治療は、手術中の視覚化を改善するだけでなく、手術後に反抗的な疾患がもたらす可能性のあるリスクを減少させる。 最も重要、OSDの制御はよりよく全面的なr.i.の結果およびより高い忍耐強い満足をもたらします。
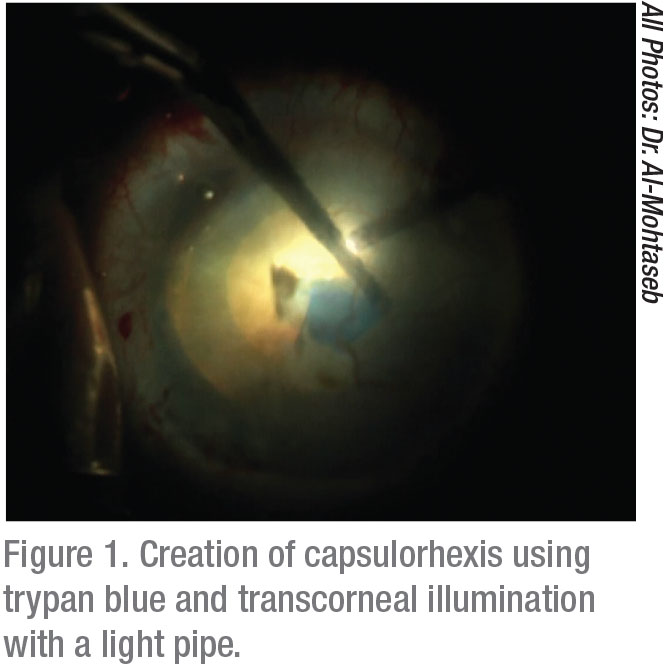
ケラトメトリーは、これらの患者に良いアプローチをマッピングするために不可欠です。 Placidoリングを見ることは上皮性の基底膜の病気の微妙なケースを、例えば診断するのを助けます。 必要に応じて、これらの患者の最終的なIOL計算を得る前に、少なくとも三ヶ月前に上皮デブリードマンまたはエキシマレーザー光療法角膜切除術を行1EBMDの存在を識別するための失敗は、不正確なIOL選択と貧しい視覚的転帰を持つ不満の患者につながります。
あまり一般的ではありませんが、視覚化不良につながる可能性のあるより深刻な状態には、Stevens-Johnson症候群2および移植片対宿主病が含まれます。 術前の予防および安定の手段はこれらの場合の満足な視覚結果を達成するためにキーである。 SJSおよび移植片対宿主の両方において、炎症は変化をもたらし、患者に重度の乾燥、結膜の妥協、不十分な涙の産生および眼瞼縁疾患の素因となる。 外科的操作は疾患プロセスを悪化させる可能性があるため、表面疾患または既存の炎症を積極的に制御する必要があります。
考慮すべき治療
手術のために眼表面を準備する際には、広い武装を検討してください。 防腐剤なしの人工的な破損、項目副腎皮質ホルモン、項目0.05%cyclosporine(Restasis、Allergan)または0.5%lifitegrast(Xiidra、Shire)および/または血清の破損の頻繁な使用を試みることができます。
しかし、これらの治療では十分ではない可能性があり、羊膜移植、包帯コンタクトレンズ、tarsorraphyまたはPROSE(眼表面生態系の補綴置換)レンズ(BostonSight)の使用は、手術前後の重
眼単純ヘルペスまたは帯状疱疹感染の病歴を有する患者は、疾患の再活性化の可能性の増加について慎重に教育されるべきである。3
一般的に、患者は手術前に少なくとも3ヶ月間、活発な感染の証拠を持つべきではありません。4明確な指針は抗ウイルス性の予防法のためにありません。 しかし、まだ治療を受けていない患者のために、手術前に少なくとも1週間(以前の感染のタイプに応じて)予防的投与でそれらを開始することを検討 局所ステロイドを中止するまで、手術後最大6ヶ月間この治療を続けます。
これらの戦略を採用することに加えて、辺縁系幹細胞欠損および重度の角膜結膜化の場合には、手術前に角膜表面および視野を最適化するために辺縁系幹細胞移植を試みる必要があるかもしれない。
術前計画
既存の病状の制御が可能な限り最大限に最適化されると、曇った角膜を介した視覚化が改善され、特定の外科的戦略で最大化することがで
すべての白内障手術と同様に、適切なレンズ選択が良好な結果を達成するための鍵です。 ただし、表面が最大限に活用された後でさえも持続するcorneal不透明はこれがより新しい光学biometryシステムとのより少し程度に本当であるが正確なbiometryの読書を防ぐことができます。 生体測定の結果が正確ではないことが懸念される場合は、合理的な代替手段として、仲間の目からの平均K測定値(〜45)または角化測定を使用できます。
スリーピースIOLの使用を強く検討する必要があります; このようなレンズは、光学捕捉および強膜固定の有無にかかわらず、溝内のIOLの配置を含む、前方または後方の莢膜の妥協の場合に、いくつかの選択肢を
外科的に言えば
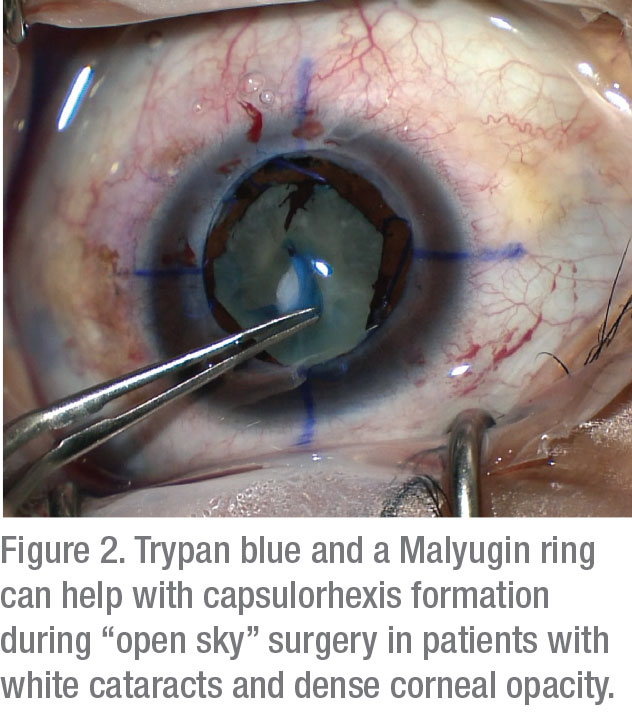
手術室では、視覚化を改善するための2つの戦術が示されています:嚢の染色と照明の調整。 ある研究では、0.06%のトリパンブルーの使用が角膜混濁患者のBCVAを大幅に改善することが報告されています。5この汚れの点眼がカプセルを壊れやすくさせることができるが改善された視覚化のペイオフはこの副作用の些細な危険を非常に上回ります。
視覚化を改善できる照明の調整には、後方散乱を減らすために低から中の設定を使用することが含まれます。 重大な角膜混濁の場合、経角膜斜め照明が理想的である。6この新しい戦略の使用は、前房の視野を大幅に改善することができる。 それが最初に記述されていたので、7この方法は前方の区分の外科の広い範囲の成功を高めるために示されていました。 この技術は、小ゲージ光源、通常は硝子体手術機から使用される光管の使用を必要とする。 シャンデリアの照明はparacentesisに置かれる;嚢の汚損の間に使用されたとき、それは楽にcapsulorhexisを作成し、phacoemulsificationを行うことを可能にする。
患者の眼におけるrhexis構築中の前嚢の涙または放射状化のリスクを低減するには、後圧を低下させる手順を検討してください。
•適切な患者の配置;
•グローブ軟化技術;
•; そして
*前部硝子体切除術。8
さらに、不透明度から遠く離れた最適な可視化でrhexisを開始し、理想的な開始と制御を確実にしてから、視界の悪い領域に進みます。
内皮障害
視覚的に有意な白内障を伴うフックスのジストロフィーで最も一般的に見られる内皮機能不全の場合、超乳化とデスメの剥離内皮角化術(DSEK)9またはデスメの膜内皮角化術(DMEK)を併用することをお勧めします。10
組み合わせたアプローチは、より費用対効果が高く、視覚的回復を早めるとともに、複数の手術の必要性を防ぎます。 ある大規模な研究では、連続手術(DMEKに続いて白内障手術)と比較して、合併症率、内皮細胞の損失、移植片の成功またはこれらのアプローチのいずれかに関連Iol測定およびトーリックIOL移植の前に角膜が安定している限り、有意な乱視を有する患者においても順次手術を考慮することができる。
ただし、角膜移植を必要とする患者がいるが、同時に白内障手術の恩恵を受けるかどうかを検討している場合は、内皮移植だけで白内障形成のリスクを増加させる可能性があることに留意してください。特に前房が浅い50歳以上の患者では。12
したがって、白内障形成のリスクが低い患者(若年患者および深部ACs患者)では、移植手術のみをより強く考慮する必要があります。 より古い患者か浅いACsとのそれらでは、より早い激流の形成がそれらの個人の危険の多くであるので結合されたプロシージャをすることはよりよい
組み合わせ手術のヒント
これらの患者でDSEK/DMEKと白内障手術を組み合わせる場合は、分散剤を完全に除去することがより困難であることを念頭 わずかにより小さいcapsulorhexisを構築し、iolの前方の変位を最小にするintracameral mioticsを使用することによって接木へのiolの視覚の損傷を避けて下さい。 最後に、DSEKおよびDMEKの後に遠視シフトが認められていることに留意されたい。所望であれば、より近視眼的な屈折標的(DMEKでは−0.5D〜−1D、DSEKでは−0.75D〜−1.5D)が、エメトロピアを容易にすることができる。
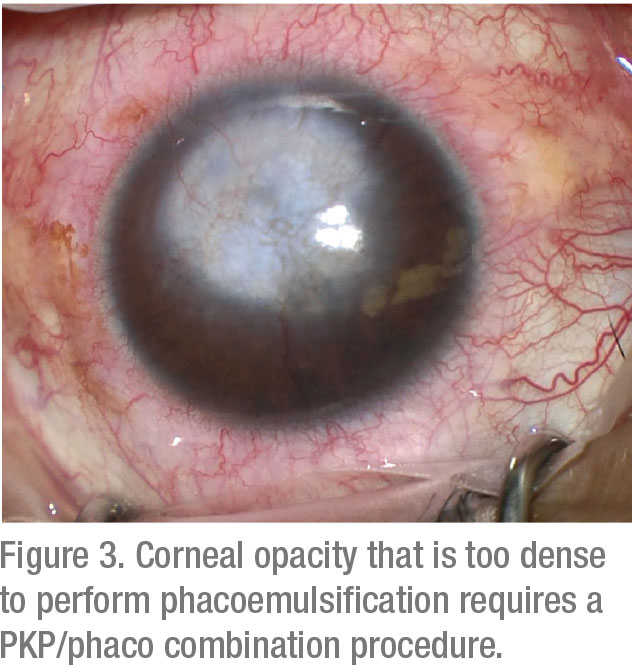
厳しいcorneal傷つくことおよび不透明の患者のために、激流の抽出と鋭いkeratoplastyを結合することは二番目の外科のための必要性を防ぎ、endothelial細胞の損失の危険を減
しかし、術後の屈折率転帰は予測不可能であり、このアプローチを使用した後に大幅に失望する可能性があることを理解してください。 14
コンタクトレンズを着用し、迅速な視力回復を望み、複数の手術を避けたい患者では、PKPと超音波乳化の組み合わせを考慮することができます。 それ以外の場合は、屈折安定性を達成した後の連続手術(通常は少なくとも一年を必要とする)が好ましい。
間質混濁がより前方である場合、深い前方層状角膜形成術は、PKPを組み合わせたものと比較して、白内障手術と組み合わせた場合、より予測可能な屈折15重度の中枢性角膜瘢痕(特にSJSおよび移植片対宿主)の患者については、嚢外白内障抽出を検討する。 超音波乳化を追求する場合は、低吸引設定をお勧めします。 これらの患者の創傷を縫合することも重要である。
No Magic Bullet
ご覧のように、”曇った”角膜を通した白内障手術は、満足のいく視覚的結果を達成するために慎重な術前計画と術中戦略を必要とする多くの課題を提示している。
単一のアプローチで成功を保証することはできませんが、この記事のヒント、特に適切な組み合わせを使用することで、多くの回避可能で失望した結 レビュー
アルMohtasebはヒューストンの医学のベイラーの大学で眼科学および準居住プログラムディレクター、角膜、激流&屈折する外科の准教授、である。
Naguib博士は、ベイラー医科大学の2年目の眼科居住者です。
Al-Mohtaseb博士もNaguid博士も、言及された製品に関連する金銭的利益を報告していません。
1. Jeng BH,Dupps WJ,Meisler DM,Schoenfield L. 内皮障害と一致する上皮基底膜異常の治療のための上皮デブリードマン。 2008年(平成27年)10月12日-12月11日に放送された。
2. Narang P、Mohamed A、Mittal V、sangwan VS.慢性Stevens–Johnson症候群における白内障手術:側面と結果。 Br J Ophthalmol2016;100:11:1542-1546.
3. He Y,de Melo Franco R,Kron-Gray MM,et al. 以前の帯状疱疹眼の眼における白内障手術の結果。 2015年4月4日、771-777の故障者リストに登録された。
4. Sykakis E,Karim R,Parmar DN. 英国で白内障手術を受けた単純ヘルペスウイルス眼疾患の患者の管理。 J白内障屈折Surg2013;39:8:1254-1259
5. Panda A、Krishna SN、Dada T.白内障および角膜混濁を伴う眼における超音波乳化の結果は、瞳孔領域を部分的に不明瞭にする。 2012年4月2日、217-223頁に掲載された。
6. 横倉S,針谷T,植松M,et al. 複合白内障手術と貫通角膜形成術のためのシャンデリア照明の有効性。 2015年(平成34年)3月275-278号まで連載された。
7. 大島Y,嶋C,前田N,田野Y. シャンデリアretroillumination-厳しいcorneal不透明の患者の激流の外科のための助けられたねじり振動。 2007年(平成33年)12月20日-2022年(平成22年)には、新日本製鐵(現-日本製鐵)に吸収合併された。
8. 下村Y,Hosotani H,Kiritoshi A,Watanabe H,Tano Y.後房圧の上昇のリスクが高い患者における三重角膜手技に先行するコア硝子体手術。 Jpnジェイ-エヌ-エヌ-エー41:4:251-254
10. 価格FW、価格MO。 複合白内障/DSEK/DMEK:期待を変える。 アジア太平洋地域のJリーグ(Jリーグ)に所属していた。 2017;6:4:388-392.
11. Chaurasia S,Price FW Jr,Gunderson L,et al. Descemet’s membrane endothelial keratoplasty:単一対三重のプロシージャの臨床結果(激流の外科と結合される)。 眼科… 2014;121:454-458.
12. Price MO,Price DA,Fairchild KM,et al. Descemetの除去のendothelial keratoplastyの後の激流の形成そして抽出のための率そして危険率。 ブラジリアン柔術黒帯。 2010;94:1468-1471
13. シェーンベルクED,価格FW,ミラー J,マッキー Y,価格MO. Descemet’s’s膜内皮角膜形成術トリプルプロシージャの屈折結果(白内障手術と組み合わせて). 2015年4月6日にJ-Waveで放送された。:1182-1189.
14. クロフォードGJ,Stulting RD,Waring GO,Van Meter WS,Wilson LA. トリプル手順。 結果、屈折およびintraocularレンズ力の計算の分析。 眼科1986;93:6:817-824.
15. Den S,Shimmura S,Shimazaki J.年齢および疾患に適合した眼における深い前方層状角膜形成術および貫通角膜形成術後の白内障手術。 2018年4月4日、496-503とのトレードで、ボルチモア-オリオールズへ移籍した。