Il carcinoma a cellule squamose della testa e del collo (SCCHN) è la sesta neoplasia più comune a livello globale con ~600.000 casi diagnosticati ogni anno. Gli ultimi 20 anni hanno prodotto una ricchezza di dati di sperimentazione clinica e questo ha trasformato gli standard di cura per il trattamento di SCCHN. Storicamente, lo scarso controllo locale della malattia e la sopravvivenza globale hanno dato impulso a una moltitudine di studi clinici che valutavano la terapia multimodale in pazienti con SCCHN. L’intricata anatomia e i ruoli funzionali e sociali critici della regione della testa e del collo hanno senza dubbio motivato anche sforzi significativi per identificare alternative alla resezione oncologica di tumori maligni in questa regione. In questa recensione, riassumiamo lo sviluppo storico della terapia combinata di chemoradiazione nel trattamento di SCCHN, forniamo un aggiornamento della letteratura recente in questo campo e discutiamo le domande cliniche contemporanee che gli studi futuri potrebbero risolvere.
Chemoradiazione simultanea—Dal trattamento sperimentale a quello preferito
L’indagine clinica sul ruolo del trattamento combinato di chemoradiazione per SCCHN risale almeno alla fine degli anni ‘ 60, con i primi studi che esplorano l’uso sequenziale e simultaneo di singoli agenti tra cui fluorouracile (5FU), bleomicina, cisplatino, metotressato e mitomicina.1 Tali studi hanno dimostrato una scarsa risposta alla sola chemioterapia con un singolo agente, indicando il cisplatino come il singolo agente più efficace con un tasso di risposta del 25-30%.2-4 Studi successivi hanno esplorato il ruolo della chemioterapia multi-agente e hanno dimostrato un netto miglioramento della risposta alla malattia al 70% con cisplatino combinato e bleomycin5 e tassi di risposta >90% con cisplatino e infusione continua 5FU.6,7 È importante sottolineare che questi primi studi hanno indicato un potenziale beneficio di sopravvivenza dall’aggiunta della chemioterapia ai tradizionali trattamenti definitivi di radioterapia e/o chirurgia per SCCHN e hanno spinto ulteriori indagini in studi randomizzati di fase III più ampi.
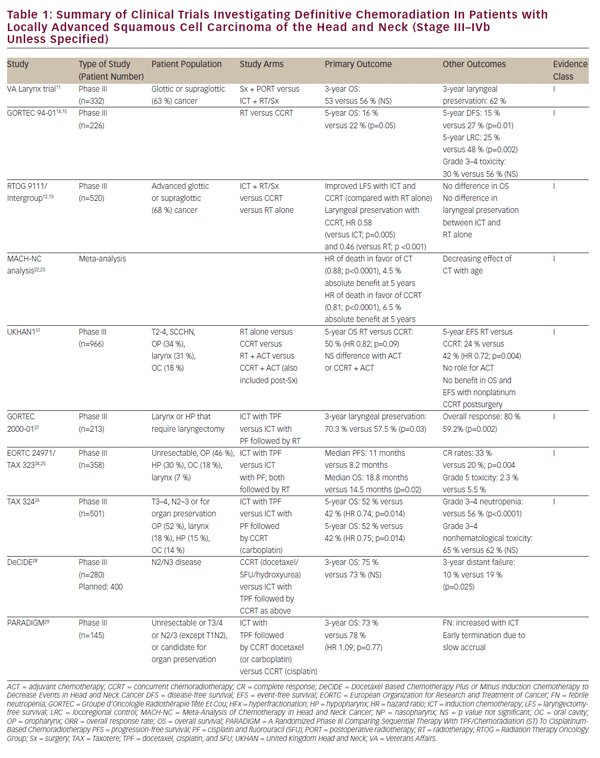
Con il perfezionamento dei regimi chemioterapici, la considerazione si è rivolta al potenziale di approcci di chemoradiazione definitivi e risparmiatori di organi in pazienti con SCCHN localmente avanzato. Questo lavoro è stato inizialmente avanzato da una serie di studi a singola istituzione che dimostrano la fattibilità della chemioradiazione definitiva come alternativa alla chirurgia per i tumori laringei glottici e sopraglottici.8-10 Lo studio sul cancro laringeo Veteran Affairs storicamente importante ha infine dimostrato che la chemioterapia di induzione (ICT) seguita da radiazioni potrebbe raggiungere la conservazione degli organi nei pazienti con SCCHN senza compromessi nella sopravvivenza globale.11 Questo studio ha stabilito una logica per lo studio landmark Radioterapy Oncology Group (RTOG) 9111, che ha affrontato l’appropriato sequenziamento della chemioterapia e delle radiazioni in pazienti con carcinoma della laringe sopraglottico o glottico localmente avanzato. I pazienti sono stati randomizzati a: ICT seguito da radiazioni; chemoradiazione concomitante (CCRT); o radiazioni da solo.12,13 I risultati di RTOG 9111 hanno dimostrato la superiorità della CCRT in termini di controllo della malattia locoregionale e conservazione della laringe, mentre non è stata osservata alcuna differenza nella sopravvivenza globale tra i tre bracci. Successivamente, lo studio Groupe d’Oncologie Radiothérapie Tête Et Cou (GORTEC) 94-01 ha randomizzato i pazienti con tumori primari orofaringei localmente avanzati a radiazioni o CCRT con carboplatino/5FU e ha dimostrato un miglioramento del controllo locale della malattia e della sopravvivenza globale.14,15 Miglioramenti simili nella sopravvivenza e nel controllo locoregionale sono stati riportati per i pazienti nasofaringei trattati con CCRT.16-21 Un rapporto della Meta-analisi della chemioterapia nel cancro della testa e del collo (MACHNC) ha suggerito un beneficio di sopravvivenza globale del 6,5% a 5 anni con CCRT, ma non con ICT o chemioterapia adiuvante.L ‘effetto della chemioterapia sulla sopravvivenza in questa meta-analisi è stato osservato diminuire con l’ età per i pazienti di età superiore ai 50 anni, senza alcun beneficio dimostrabile mostrato in quelli di 71 anni o più. Collettivamente, sebbene questi studi differiscano per criteri di inclusione ed esclusione, endpoint clinici e metodologie di trattamento (vedere Tabella 1), confermano un beneficio della CCRT rispetto alla sola radioterapia come trattamento definitivo per SCCHN localmente avanzato.
Chemioterapia di induzione Precedente (Chemio) Radiazioni—una strategia praticabile?
Sebbene un confronto testa a testa con la CCRT abbia indicato un’inferiorità delle TIC in termini di controllo locale della malattia nello studio clinico RTOG 911111,rimane interesse per questo approccio terapeutico. I dati di RTOG 9111 indicano l’equivalenza di questi approcci in termini di tossicità di alto grado, rendendo difficile giustificare la scelta delle TIC sulla base della tolleranza del paziente. Tuttavia, gli studi di follow-up a RTOG 9111 hanno cercato di sviluppare sulla piattaforma delle TIC al fine di rendere questa opzione di trattamento più praticabile. Lo studio EORTC 24971/TA X 323 trial24, 25 ha dimostrato un miglioramento della sopravvivenza globale con l’aggiunta di docetaxel (TPF) al regime ICT cisplatino e 5FU (PF) utilizzato nello studio RTOG 9111 in pazienti con SCCHN non resecabile. Lo studio TA X 324 ha valutato allo stesso modo il TPF rispetto al PF nel trattamento della CCRT e ha sostituito il carboplatino settimanale con il cisplatino in questi regimi. Questo studio ha dimostrato un miglioramento del controllo delle malattie locoregionali e a distanza, nonché una migliore sopravvivenza globale con la TPF rispetto alla PF.Un ulteriore studio di follow-up (GORTEC 2000-01) nel carcinoma laringeo e ipofaringeo localmente avanzato ha confermato un miglioramento della risposta alla malattia e della conservazione della laringe con TPF di induzione rispetto alla PF, ma non ha dimostrato alcun effetto sulla sopravvivenza.27 Sebbene questi studi differiscano in termini di criteri di inclusione ed esclusione, endpoint clinici e metodologie di trattamento (vedi Tabella 1), supportano collettivamente la superiorità del TPF rispetto alle TIC basate sulla PF. Tuttavia, manca un confronto diretto delle TIC con la CCRT a base di cisplatino standard di cura.
La meta-analisi MACH-NC, come precedentemente notato, ha suggerito l’inferiorità delle TIC rispetto alla CCRT in termini di sopravvivenza globale e controllo delle malattie locoregionali.22 È tuttavia degno di nota il fatto che il beneficio delle TIC è stato più pronunciato di quello della CCRT in termini di tassi di metastasi a distanza.22 Ciò può riflettere un ruolo distinto della chemioterapia in questi approcci terapeutici. La chemioterapia concomitante può svolgere un ruolo radiosensibilizzante predominante, determinando un effetto dominante sul controllo locale della malattia, mentre l’ICT multi-agente può fornire un trattamento sistemico efficace per la malattia micro-metastatica. Questa osservazione generatrice di ipotesi suggerisce una natura potenzialmente complementare di questi trattamenti e ha suscitato interesse per la loro combinazione. Finora, gli sforzi per esaminare la combinazione di TIC e CCRT hanno portato a risultati scadenti e inconcludenti (studi decisionali e paradigmatici).28,29 Uno studio randomizzato di fase III in corso sta confrontando ICT con PF o TPF seguito da CCRT a base di cisplatino rispetto a CCRT da solo come trattamento di prima linea per SCCHN localmente avanzato (NCT00261703). I risultati degli studi di cui sopra su CCRT e TIC sono riassunti anche nella tabella 1.
Chemioradiazione adiuvante
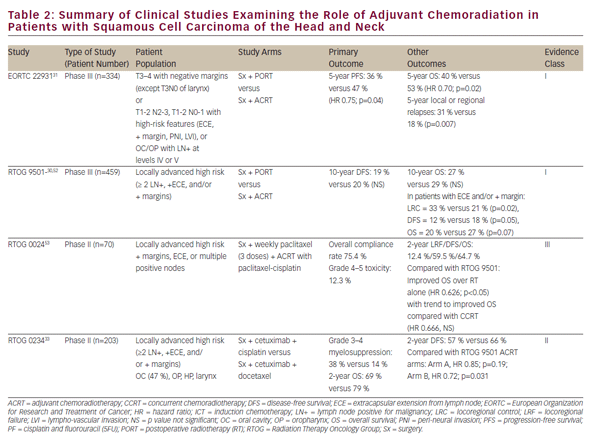
I suddetti studi clinici hanno stabilito la CCRT come trattamento definitivo praticabile per la conservazione degli organi in SCCHN localmente avanzato. Tuttavia, la resezione oncologica definitiva rimane un’importante opzione di trattamento per la malattia localizzata e una parte vitale della terapia multimodale per i tumori avanzati della cavità orale, della laringe e dell’ipofaringe. Il ruolo della chemoradiazione nell’impostazione adiuvante dopo resezione oncologica è stato ampiamente definito da due studi randomizzati di fase III— EORTC 22931 e RTOG 950130,31 (vedere Tabella 2). Questi studi hanno esaminato l’uso di radiazioni postoperatorie rispetto alla chemioradiazione adiuvante con cisplatino somministrato ogni 3 settimane per tre cicli in pazienti con SCCHN postoperatorio. Entrambi gli studi hanno dimostrato un miglioramento del controllo della malattia locoregionale e della sopravvivenza libera da progressione, mentre lo studio EORTC ha anche mostrato un miglioramento della sopravvivenza globale. Un’analisi post-hoc di questi due studi ha suggerito che il beneficio della CCRT adiuvante era maggiore in quelli con margini chirurgici positivi e/ o estensione extracapsulare (ECE) da linfonodi resecati.Il ruolo della CCRT adiuvante nei pazienti con margini chirurgici stretti è meno chiaro ed è stato supportato da EORTC 22931, che includeva pazienti con margini chirurgici ≤5 mm. D’altra parte, RTOG 9501 includeva pazienti basati su margini positivi ma non vicini. L’analisi post-hoc non ha suggerito alcun beneficio apparente della CCRT per i pazienti che soddisfano i criteri di ingresso per uno solo di questi studi.In una vena simile, la CCRT adiuvante non è stata adeguatamente studiata nei pazienti anziani in quanto quelli di età superiore ai 70 anni sono stati esclusi da EORTC 22931 e comprendono solo una piccola minoranza (5%) dei pazienti trattati con RTOG 9501.30,31
Pursuant to EORTC 22931 and RTOG 9501, adjuvant CCRT has now become standard-of-care treatment in high-risk postoperative SCCHN patients. The phase II RTOG 0234 study has explored alternative adjuvant chemoradiation treatment regimens, randomizing patients with multiple involved lymph nodes, ECE, or positive margins to the epidermal growth factor receptor (EGFR) antibody, cetuximab, plus docetaxel or cetuximab plus cisplatin. This study demonstrated an apparent survival benefit from concurrent adjuvant cetuximab and docetaxel.33 I risultati di questo intrigante studio di fase II richiedono la convalida in uno studio di fase III prima dell’incorporazione nella pratica clinica.
Impatto del frazionamento radioterapico sulla chemioradiazione
Nel tentativo di aumentare l’efficacia, studi clinici precedenti hanno studiato schemi di frazionamento alternativi per la somministrazione di radioterapia con o senza chemioterapia concomitante in pazienti con SCCHN. Gli studi RTOG 9003 e DAHANCA (Danish Head and Neck Cancer Group) hanno dimostrato un miglioramento nel controllo della malattia locoregionale con regimi di radioterapia accelerata o iperfrattionata quando le radiazioni sono usate da sole.34,35 Una successiva meta-analisi ha persino suggerito un modesto beneficio di sopravvivenza dall’iper-frazionamento delle radiazioni quando usato come unica modalità di trattamento.Tuttavia, nell ‘ambito della chemioterapia concomitante, gli studi RTOG 0129 e GORTEC 99-02 non hanno dimostrato alcun miglioramento dell’ outcome clinico con l ‘ utilizzo della radioterapia accelerata rispetto alla radioterapia convenzionale.37,38 CCRT iper-frazionato, rispetto alla sola radiazione iper-frazionata, ha portato a un miglioramento del controllo della malattia locoregionale in uno studio di un singolo istituto della Duke University e in uno studio di fase III della Jugoslavia, con quest’ultimo che ha anche mostrato una migliore sopravvivenza globale e una sopravvivenza libera da metastasi a distanza.39,40 Questi studi indicano che il beneficio della CCRT persiste con la radioterapia iper-frazionata. Finora non è stato effettuato un confronto diretto tra CCRT frazionato convenzionalmente e CCRT iper-frazionato. È degno di nota, tuttavia, che la meta-analisi MACH-NC non ha rilevato alcuna differenza nell’esito tra i pazienti trattati con CCRT utilizzando tecniche di frazionamento convenzionali o alterate.22
Tossicità—Il costo della chemioradiazione
In accordo con molti studi di singola istituzione che l’hanno preceduta, RTOG 9111 ha indicato che i benefici della chemioterapia, sia somministrata sequenziale o in concomitanza con le radiazioni, vanno a scapito della tossicità aggiuntiva.12 Analogamente, in ambito adiuvante, sia gli studi clinici EORTC 2291 che RTOG 9501 hanno dimostrato un raddoppio approssimativo delle tossicità di grado 3 con chemoradiazione rispetto alla sola radiazione.30,31 Tale tendenza persiste anche nell’ambito della radioterapia iper-frazionata.39 Sebbene il tasso atteso di qualsiasi tossicità specifica determinato da studi storici sia probabilmente sopravvalutato nell’era attuale delle tecniche di radioterapia altamente conformi, come la radioterapia modulata ad intensità (IMRT). Due piccoli studi randomizzati hanno riportato una significativa riduzione dell’incidenza e della gravità della xerostomia con l’uso di IMRT rispetto alla radioterapia conforme tridimensionale convenzionale per i tumori della testa e del collo (modulazione dell’intensità parotidica rispetto alla radioterapia convenzionale nel cancro della testa e del collo e negli studi del Tata Memorial Hospital).41,42 Gli studi più recenti che studiano la CCRT consentono la somministrazione di trattamenti basati su IMRT come approccio standard nella gestione di SCCHN. Resta da vedere quale impatto avrà l’IMRT sui tassi di tossicità quando combinato con la chemioterapia in questi studi randomizzati più ampi.
Il miglioramento delle tecniche di radioterapia, unito alla crescente importanza e disponibilità di cure di supporto e servizi accessori come speechswallow pathology e dental care, limita ulteriormente l’incidenza di gravi tossicità non ematologiche. Tuttavia, si prevede che la tossicità prevista dalla CCRT sia ancora superiore alla sola radioterapia. Questa tossicità persistente riflette il “costo” clinico della combinazione di chemioterapia e radiazioni. In questo contesto, rimane fondamentale che i medici valutino in modo completo i pazienti per determinare che i potenziali benefici della CCRT giustificano questo costo. L’uso di trattamenti radioterapici in modalità singola in pazienti con marcata comorbilità/basso performance status al basale o con malattia a basso rischio in fase iniziale può essere un approccio ragionevole per massimizzare il rapporto terapeutico. Questa analisi rischio-beneficio diventa ancora più importante con l’avvento di agenti molecolari mirati che offrono una valida opzione alternativa per la terapia concomitante.
Il ruolo emergente degli agenti molecolarmente mirati
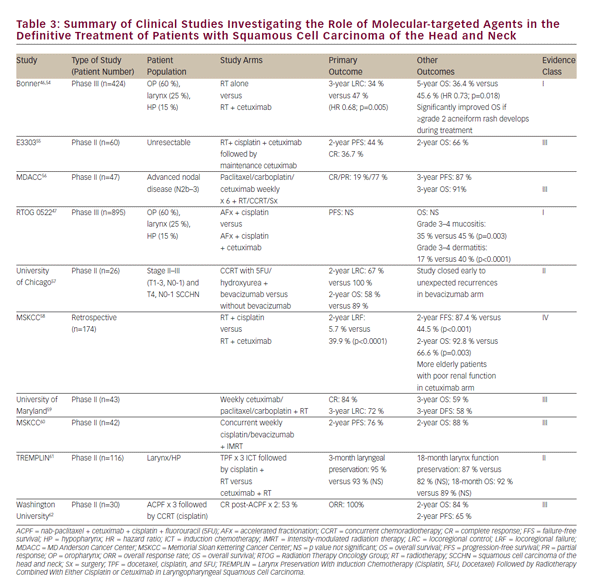
La tossicità del trattamento con chemioradiazione, così come il desiderio di migliorare ulteriormente i risultati clinici, ha favorito un crescente interesse per il ruolo degli agenti molecolari mirati per il trattamento di SCCHN. L’EGFR è sovraespresso o mutato in 80-90% dei tumori di SCCHN e questo è associato con risposta in diminuzione a radioterapia ed ai risultati clinici più poveri.43-45 Nel 2006, Bonner et al. riportato in uno studio storico in pazienti con SCCHN localmente avanzato trattati con radiazioni da sole o radiazioni in concomitanza con l’anticorpo EGFR, cetuximab. Questo studio ha dimostrato che la concomitanza di cetuximab e radiazioni ha aumentato il controllo della malattia locoregionale e la sopravvivenza globale senza esacerbare le comuni tossicità delle radiazioni.Questo studio ha definito un ruolo per cetuximab concomitante e radiazioni in pazienti che non sono candidati al cisplatino.
Studi successivi hanno cercato di confrontare la CCRT con cetuximab concomitante con quella con cisplatino. Gli studi retrospettivi e di fase iniziale hanno differito in questa valutazione e un confronto randomizzato di fase III è in corso in RTOG 1016. In particolare, lo studio RTOG 0522 ha valutato il potenziale beneficio aggiunto di cetuximab a un regime terapeutico a base di cisplatino di CCRT47. Questo studio ha dimostrato che, quando aggiunto a CCRT standard a base di platino, cetuximab non migliorava ulteriormente la sopravvivenza libera da progressione o globale. Nel contesto postoperatorio, RTOG 0920 valuterà la radioterapia adiuvante con o senza cetuximab in SCCHN resecato localmente avanzato, mentre lo studio di fase II/III RTOG 1216 valuterà la CCRT adiuvante con cisplatino concomitante rispetto a docetaxel rispetto a docetaxel e cetuximab per SCCHN ad alto rischio.
Sono stati condotti o sono in corso numerosi studi clinici in fase iniziale su ulteriori agenti molecolari mirati insieme a radiazioni per il trattamento di SCCHN. Una selezione di questi è riassunta in i > Tabella 3. Ad eccezione degli studi su cetuximab, nessun altro agente mirato a livello molecolare è avanzato al punto di influenzare la pratica corrente al di fuori di un contesto di studio clinico. Mentre la prospettiva di agenti mirati a livello molecolare è promettente, la chemioterapia concomitante con cisplatino ad alto dosaggio rimane la raccomandazione preferita di livello 1 delle attuali linee guida nazionali di assistenza completa (NCCN) per la CCRT.
Chemoradiation Therapy in Head and Neck Cancer—An Evolving Paradigm
Gli ultimi 20 anni hanno visto un emergere di chemoradiation come standard di cura nel trattamento definitivo di SCCHN. In pazienti opportunamente selezionati il beneficio dimostrabile di sopravvivenza di questo trattamento supera i rischi di tossicità aggiuntiva. Tuttavia, rimangono importanti domande riguardanti l’uso ottimale della chemoradiazione. Un certo numero di studi clinici hanno ulteriormente esplorato la potenziale utilità clinica delle TIC in pazienti con SCCHN localmente avanzato e mentre questi studi hanno dimostrato un miglioramento dei regimi TIC a scapito della tossicità, nessuno ha dimostrato in modo conclusivo un miglioramento clinico significativo rispetto alla CCRT a base di cisplatino.
Studi futuri continueranno senza dubbio ad esplorare regimi chemioterapici alternativi e programmi di dosaggio, nonché metodi di frazionamento, dosaggio e consegna della radioterapia, nel tentativo di far progredire le tecniche esistenti. Inoltre, con il continuo sviluppo di nuovi chemioterapici molecolari mirati, studi futuri definiranno quasi certamente un ruolo fiorente per questi agenti nel trattamento di SCCHN. Particolarmente intrigante può essere l’uso di questi agenti in un ambiente di induzione prima della CCRT, dove possono mirare alla malattia micro-metastatica e ridurre la recidiva della malattia a distanza senza imporre limitazioni correlate alla tossicità sui tassi di completamento della CCRT. Mentre l’uso di CCRT è in evoluzione, è anche giustificata un’indagine continua sul ruolo appropriato della chirurgia in SCCHN. I progressi sia nella chirurgia robotica che negli approcci di trattamento di chemoradiation forniscono equipoise per tale indagine. Le attuali linee guida sulla pratica raccomandano la chemoradiazione adiuvante per i pazienti postoperatori con margini positivi o ECE, mentre la radiazione adiuvante da sola o la considerazione della chemoradiazione è raccomandata per i pazienti postoperatori con malattia nodale primaria pT3 o pT4, pN2 o pN3, coinvolgimento linfonodale di livello IV o V, o con invasione peri-neurale o linfovascolare. Ulteriori studi che identificano predittori radiografici e clinici preoperatori di stato ad alto rischio tra i pazienti con SCCHN in fase iniziale si dimostreranno utili per guidare il trattamento di tali pazienti che potrebbero essere risparmiati da un intervento chirurgico con un approccio terapeutico di chemoradiazione definitivo.
Il recente riconoscimento dell’infezione da virus del papilloma umano (HPV) come causa e fattore prognostico favorevole in SCCHN proveniente dall’orofarynx48 e potenzialmente da altri siti sta trasformando la concezione di SCCHN come entità della malattia. In un’analisi retrospettiva di RTOG 0129, la sopravvivenza globale a 3 anni per i pazienti con tumori positivi per l’HPV è stata dell ‘ 82,4% rispetto al 57% per la malattia HPV-negativa (p49,50 Alla luce di ciò, gli studi futuri saranno necessariamente stratificati per stato HPV o adattati a un sottoinsieme di pazienti HPV-positivi o-negativi, spingendo un crescente scisma negli approcci terapeutici. Già sollevato è la prospettiva di studiare approcci di trattamento meno tossici per i tumori HPV-positivi e trattamenti definitivi più aggressivi per i tumori HPV-negativi al fine di tenere conto delle forti differenze nelle loro rispettive risposte alle attuali modalità di trattamento. RTOG 1016 è uno di questi studi che valuta specificamente i pazienti HPV-positivi per la de-intensificazione del trattamento mediante l’uso concomitante di cetuximab con radiazioni rispetto alla CCRT standard a base di cisplatino. L’interazione di specifici regimi di trattamento e di particolari agenti molecolari mirati con lo stato di HPV tumorale si rivelerà senza dubbio un terreno fertile per la ricerca futura. Resta da vedere quale impatto avrà la fiorente epidemia di HPV e gli attuali programmi di vaccinazione sui risultati clinici e sugli approcci terapeutici nei pazienti con SCCHN.