Fisiologia normale del sistema urogenitale
Il microbiota normale del sistema urogenitale fornisce una protezione non specifica critica contro le malattie infettive. Nei maschi, il microbiota normale è composto da specie batteriche legate al microbiota cutaneo e si trova all’interno dell’uretra distale. Nelle femmine, il microbiota normale si trova all’interno della vagina e distale un terzo dell’uretra. All’interno della vagina, normalmente c’è una popolazione di batteri chiamati Lactobacillus acidophilus, che aiutano a mantenere i livelli di pH acido. La maggior parte dei batteri patogeni non ha le stesse probabilità di prosperare in ambienti acidi; quindi questo pH acido, in combinazione con un epitelio squamoso più spesso della vagina, funge da protezione contro potenziali infezioni (McCance & Huether, 2019).
Fisiopatologia della clamidia
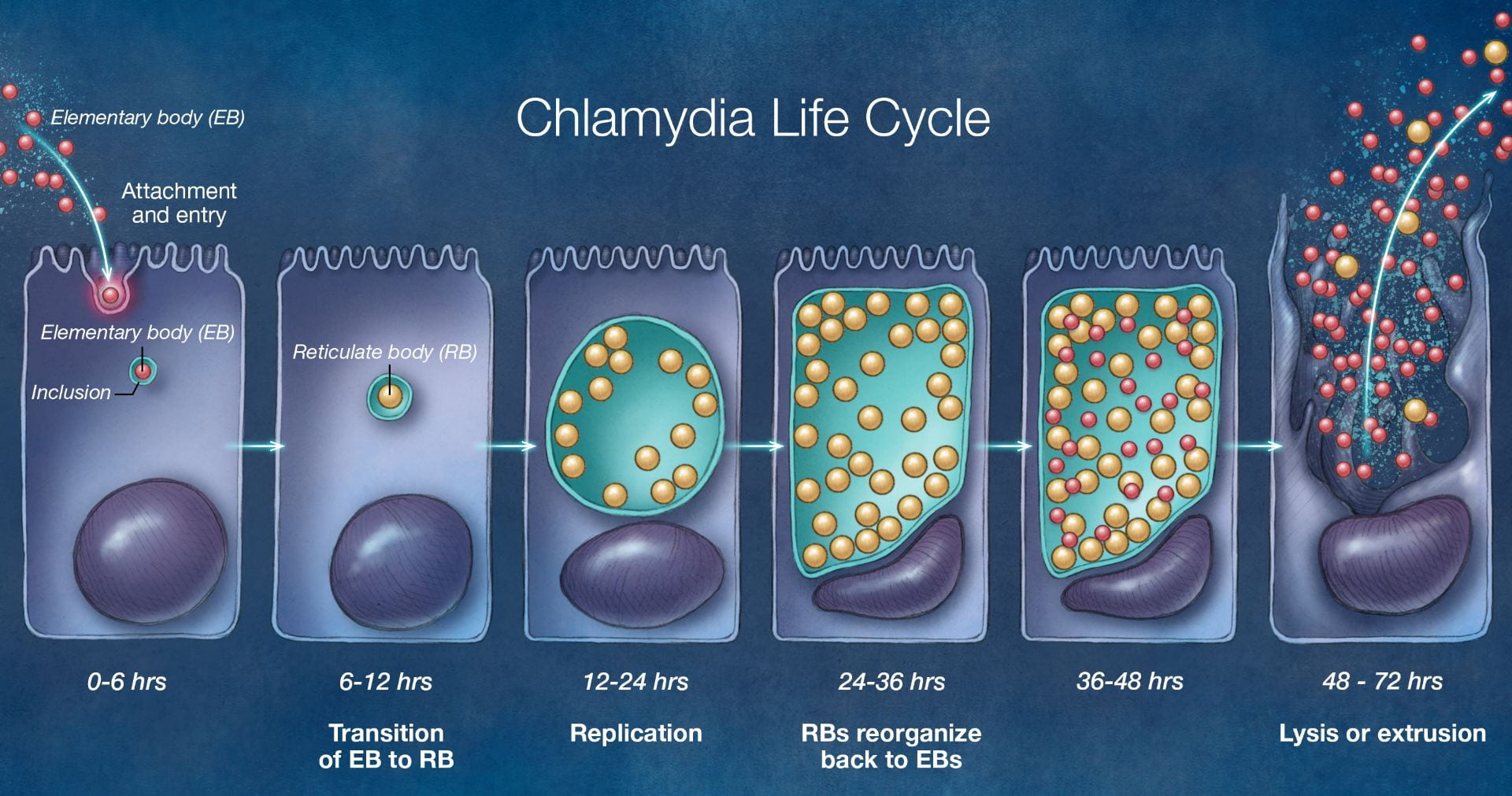
Figura 6: Il ciclo di vita dei batteri patogeni C. trachomatis.
Immagine tratta dahttps://www.std.uw.edu/go/pathogen-based/chlamydia/core-concept/all
I casi di malattie sessualmente trasmissibili sono al massimo storico in questo momento. Ci sono 1,8 milioni di casi di clamidia negli Stati Uniti, che è un aumento del 19% da 2014 (LaChance, 2019). È l’infezione batterica più comunemente riportata negli Stati Uniti e la più comune malattia a trasmissione sessuale in tutto il mondo. E ‘ causata da batteri Chlamydia trachomatis che infetta uomini e donne. Chlamydia trachomatis sono batteri anaerobici gram-negativi che si replicano all’interno delle cellule eucariotiche (Mohseni, 2019). È un organismo debole che si basa sul suo ospite per i nutrienti e la sopravvivenza. Vive all’interno di un ospite per riprodursi e sopravvivere. C. trachomatis si rivolge alle cellule epiteliali squamocolumnari dell’endocervice e del tratto genitale superiore nelle donne e alla congiuntiva, all’uretra e al retto sia negli uomini che nelle donne (Mohseni, 2019). La clamidia ha due forme di sviluppo, corpi elementari (EB) e corpi reticolati (RB). I corpi elementari sono la versione infettiva di C. trachomatis e i corpi reticolati sono la versione di crescita di C. trachomatis (“Fisiopatologia della clamidia”, n.d.). I corpi elementari sono metabolicamente inattivi e entrano nella cellula ospite attraverso l’endocitosi. Una volta che entra nella cellula ospite, si forma in corpi reticolati metabolicamente attivi. I corpi reticolati iniziano quindi a utilizzare i nutrienti della cellula ospite e iniziano a riprodursi e formare più corpi reticolati attraverso la fissione binaria. RBs quindi iniziare a formare EBs al fine di infettare più cellule. Questa produzione eccessiva di EBs provoca la rottura e la morte della cellula. EBs e RBs vengono rilasciati nella matrice extracellulare e più cellule ospiti vengono e cercano di mangiare questi corpi e il ciclo continua (“Fisiopatologia della clamidia”, n.d.).

Figura 7: Cervicite e perdite vaginali a seguito di un’infezione da C. trachomatis.
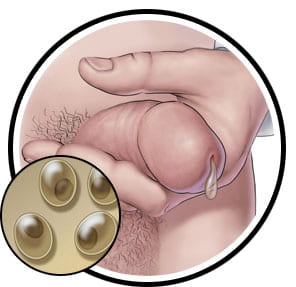
Figura 7: Scarico del pene causato da infezione di C. trachomatis.
Immagini tratte dahttps://www.sexandu.ca/stis/chlamydia/
Ci sono 18 sierologicamente varianti sierologiche di Chlamydia trachomatis. I sierotipi A, B, Ba, C sono associati a congiuntivite cronica, che può portare alla cecità. I sierotipi L1-L3 causano il linfogranuloma venereum, che inizia come lesione cutanea e si diffonde al sistema linfatico e causa l’infezione. I sierotipi D-K sono associati all’infezione del tratto genitale (Mohseni, 2019). La malattia può essere trasmessa attraverso il sesso orale, vaginale o anale con qualcuno che ha la clamidia. Può anche essere diffuso verticalmente da una madre ai loro figli durante il parto (“STD Facts – Chlamydia”, 2014). Il tasso di prevalenza è più alto nelle donne che negli uomini. È due volte più diffuso nelle donne degli uomini. È più diffuso nelle femmine di età 15-24 e negli uomini di età 20-24 (Mohseni, 2019). I tassi di infezione sono circa 6 volte più alti negli afroamericani che nei caucasici. Alcuni dei fattori di rischio della clamidia includono il numero di partner sessuali a vita, nessun uso di contraccezione di barriera, giovani femmine, etnia nativa nera/ispanica/nativa americana e dell’Alaska e omosessualità (Cashman, 2019). La clamidia è solitamente asintomatica nella maggior parte delle persone, ma se non trattata, può causare più sindromi cliniche come infezione genitale, cervicite, uretrite, malattia infiammatoria pelvica. La cervice è il sito più comune di infezione genitale nelle donne e l’infezione può salire e causare malattia infiammatoria pelvica. Queste sindromi possono causare sintomi come perdite vaginali, sanguinamento intermestruale, disuria, piuria, infertilità tubarica, gravidanza ectopica e dolore pelvico cronico (Hsu, n.d.). La maggior parte degli uomini raramente hanno problemi di salute a causa di clamidia tuttavia, alcuni uomini possono mostrare sintomi come scarico dal pene, sensazione di bruciore durante la minzione, e dolore e gonfiore nei testicoli. La clamidia non trattata può anche aumentare la possibilità di dare o contrarre l’HIV (“STD Facts – Chlamydia”, 2014).
Il CDC raccomanda uno screening regolare per la prevenzione generale. I NAAT endocervicali o i test delle urine sono alcuni dei test di screening raccomandati (Mohseni, 2019). Lo screening è raccomandato per chiunque abbia avuto un nuovo partner o più di un partner sessuale negli ultimi 6 mesi. Tutti gli uomini e le donne sessualmente attivi 25 e sotto sono raccomandati per essere sottoposti a screening almeno una volta all’anno (“Infezioni da chlamydia”, 2019). Lo screening per le donne in gravidanza e le donne sopra i 25 anni è raccomandato anche se sono presenti fattori di rischio identificabili. La Chlamydia trachomatis può essere trattata con un trattamento antibiotico e il tasso di prognosi è del 95% se iniziato precocemente e l’intero corso è completato (Mohseni, 2019).
Diagnosi di laboratorio-
- NAAT-Nucleic acid amplification test rileva materiale genetico specifico per l’organismo. Può rilevare sia organismi viventi che non vitali. Campioni di urina, tamponi vaginali, tamponi uretrali, tamponi endocervicali e tamponi rettali possono essere utilizzati per raccogliere campioni per i test (Hanh & Geisler, 2018). Sensibilità > 95%, specificità > 99% (Cashman, 2019).
- Le cellule colonnari di coltura vengono raccolte per rilevare C. trachomatis. Sensibilità inferiore a NAAT, circa il 50% (Hanh & Odle, 2018).