som du vet är noggrann preoperativ planering avgörande för att lyckas med grå starrkirurgi. Oavsett om vi frågar om användningen av blodförtunnare, bedömer patientens förmåga att ligga platt eller identifierar anatomiska förändringar som svaga zonuler eller en grund främre kammare, är vår framgång starkt beroende av att hitta källor till potentiella komplikationer före operationen och justera vårt tillvägagångssätt vid behov.
en stor svårighet är närvaron av hornhinnepatologi som orsakar opacifiering och hindrar en tydlig vy genom hornhinnan till linsen, vilket ökar sannolikheten för felaktiga IOL-beräkningar. Vanliga orsaker till denna typ av hornhinnepatologi inkluderar ett centralt ärr, svår hornhinnesjukdom, limbal stamcellsbrist och endotelcelldysfunktion. I den här artikeln kommer vi att ta itu med var och en av dessa källor till ”molniga” hornhinnor och ge tips som hjälper dig att säkert svara på de utmaningar de presenterar.
optimera den okulära ytan
innan du utför IOL-beräkningar för en patient med en grumlig hornhinna, måste du behandla okulär yta en sjukdom på ett adekvat sätt. Detta steg hjälper till att säkerställa exakta biometri-och topografiavläsningar, som kan förändras avsevärt före och efter behandlingen. Dessutom förbättrar behandling av okulär ytsjukdom inte bara visualisering under operationen utan minskar också riskerna som motstridiga sjukdomar kan utgöra efter operationen. Viktigast, kontroll av OSD kommer att leda till ett bättre övergripande brytningsresultat och högre patientnöjdhet.
keratometri är avgörande för att kartlägga ett bra tillvägagångssätt för dessa patienter. Att titta på placido-ringarna hjälper till att diagnostisera subtila fall av epitelkällarmembransjukdom, till exempel. Utför vid behov epiteldebridering eller excimerlaser fototerapeutisk keratektomi minst tre månader innan du får slutliga IOL-beräkningar för dessa patienter.1 underlåtenhet att identifiera förekomsten av EBMD kommer att leda till felaktigt IOL-urval och missnöjda patienter med dåliga visuella resultat.
Mindre vanliga men allvarligare tillstånd som kan leda till dålig visualisering inkluderar Stevens-Johnsons syndrom2 och graft-versus-host-sjukdom. Preoperativa förebyggande och stabiliserande åtgärder är nycklarna till att uppnå tillfredsställande visuella resultat i dessa fall. I både SJS och graft-versus-host leder inflammation till förändringar, som predisponerar patienter för svår torrhet, konjunktivalkompromiss, bristande tårproduktion och ögonlocksmarginalsjukdom. Eftersom kirurgisk manipulation kan förvärra sjukdomsprocessen måste du aggressivt kontrollera alla ytsjukdomar eller befintlig inflammation.
behandlingar att överväga
Tänk på ett brett armamentarium när du förbereder den okulära ytan för operation. Du kan prova frekvent användning av konserveringsfria artificiella tårar, topikala kortikosteroider, topisk 0,05% cyklosporin (Restasis, Allergan) eller 0,5% lifitegrast (Xiidra, Shire) och/eller serum tårar.
dessa behandlingar kanske inte räcker, och användningen av amniotisk membrantransplantation, bandage kontaktlinser, tarsorraphy eller prosa (protetisk ersättning av det okulära ytekosystemet) lins (BostonSight) kan vara användbar i svåra fall, både före och efter operationen.
patienter med en historia av okulär herpes simplex eller herpes zosterinfektion bör noggrant utbildas om den ökade risken för återaktivering av sjukdomar.3
i allmänhet bör patienter inte ha bevis på aktiv infektion under minst tre månader före operationen.4 inga tydliga riktlinjer finns för antiviral profylax. Men för patienter som inte redan får behandling, överväga att starta dem på profylaktisk dosering (beroende på typen av tidigare infektion) i minst en vecka före operationen. Fortsätt denna behandling i upp till sex månader efter operationen tills du avbryter aktuella steroider.
förutom att använda dessa strategier kan du behöva försöka limbal stamcellstransplantation för att optimera ytan och utsikten genom hornhinnan före operation i fall av limbal stamcellsbrist och svår hornhinnekonjunktivisering.
preoperativ planering
när kontrollen av redan existerande patologier har optimerats i största möjliga grad, bör visualisering genom en grumlig hornhinna förbättras och kan maximeras med specifika kirurgiska strategier.
som med alla kataraktoperationer är korrekt linsval nyckeln till att uppnå ett bra resultat. Hornhinnans opacitet som kvarstår även efter att ytan har optimerats kan dock förhindra exakta biometriavläsningar, även om detta är sant i mindre utsträckning med nyare optiska biometrisystem. Om du är orolig för att biometrifynd inte är korrekta kan du använda genomsnittliga K-avläsningar (~45) eller keratometri från kollegan som ett rimligt alternativ.
du bör starkt överväga att använda en tredelad IOL; sådana linser ger flera alternativ i händelse av främre eller bakre kapselkompromisser, inklusive placering av IOL i sulcus, med eller utan optisk infångning och skleral fixering.
kirurgiskt sett
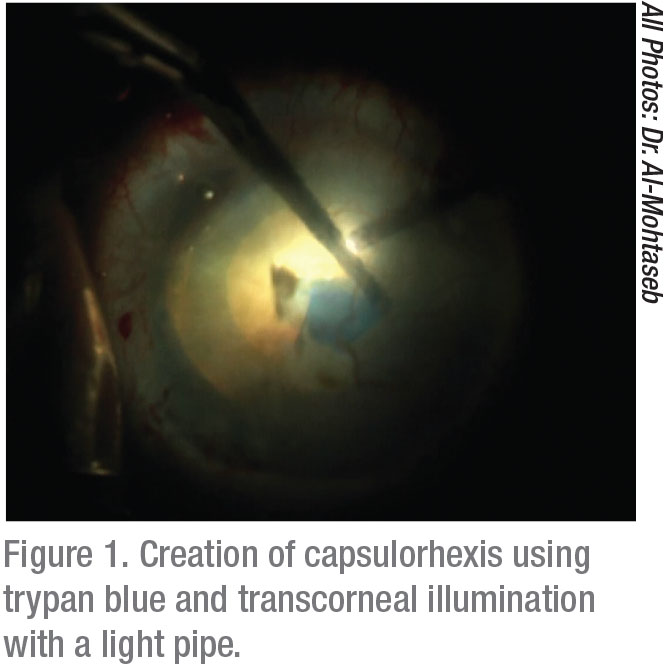
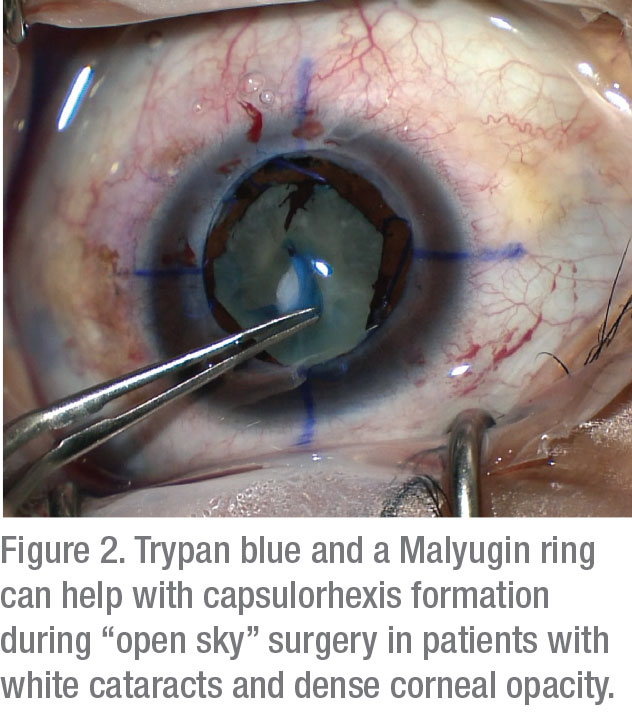
i operationssalen har två taktiker visat sig förbättra visualiseringen: kapselfärgning och belysningsjusteringar. En studie rapporterade att användningen av 0,06% trypanblått förbättrar BCVA avsevärt hos patienter med hornhinnens opacitet.5 Även om instillation av denna fläck kan göra kapseln spröd, uppväger utdelningen av förbättrad visualisering kraftigt de obetydliga riskerna med denna biverkning.
Belysningsjusteringar som kan förbättra visualiseringen inkluderar användning av låga till medelstora inställningar för att minska backscatter. I fall av signifikant korneal opacifiering är transkorneal sned belysning idealisk.6 användningen av denna nyare strategi kan avsevärt förbättra synen på den främre kammaren. Sedan det först beskrevs, 7 Denna metod har visat sig öka framgången i ett brett spektrum av främre segmentoperationer. Tekniken kräver användning av en ljuskälla med liten mätare, vanligtvis det ljusrör som används från en vitrektomimaskin. Ljuskronans belysning placeras i paracentesen; när den används under kapselfärgning kan du bekvämt skapa en kapselhexis och utföra fakoemulsifiering.
för att minska risken för främre kapselrivning eller radialisering under rhexis-konstruktion i patientens öga, överväga steg som kan minska bakre tryck:
dessutom starta rhexis med optimal visualisering långt från opaciteten för att säkerställa idealisk initiering och kontroll innan du fortsätter mot områden med sämre vy.
Endotelutmaningar
i fall av endoteldysfunktion, som oftast ses i Fuchs dystrofi samtidigt med en visuellt signifikant katarakt, rekommenderar vi att du utför kombinerade procedurer som involverar fakoemulsifiering och Descemets Stripp endotelkeratoplasti (DSEK)9 eller Descemets membranendotelkeratoplasti (DMEK).10
kombinerade metoder är mer kostnadseffektiva, påskyndar visuell återhämtning och förhindrar behovet av flera operationer. En stor studie fann ingen skillnad i komplikationshastigheter, endotelcellförlust, transplantatsucces eller visuell förbättring associerad med någon av dessa tillvägagångssätt, jämfört med sekventiell kirurgi (DMEK följt av kataraktkirurgi).11 Sekventiell kirurgi kan också övervägas hos patienter med signifikant astigmatism, så länge hornhinnan är stabil före IOL-mätningarna och torisk IOL-implantation.
men om du har en patient som definitivt behöver en hornhinnetransplantation, men du överväger om han skulle dra nytta av en kataraktprocedur samtidigt, kom ihåg att endoteltransplantationsprocedurer ensamma kan öka risken för kataraktbildning, särskilt hos patienter över 50 som har grunda främre kamrar.12
därför bör ett transplantationsförfarande enbart övervägas starkare hos patienter som har en lägre risk för kataraktbildning (yngre patienter och patienter med djup ACs). Hos äldre patienter eller de med grunt ACs kan ett kombinerat förfarande vara ett bättre val eftersom tidigare kataraktbildning är mer risk för dessa individer.
Kombinationsoperationstips
om du kombinerar DSEK / dmek och kataraktkirurgi hos dessa patienter, använd kohesiv viskoelastik för att minimera interferens med transplantatet, med tanke på att dispergeringar är svårare att ta bort helt. Undvik IOL optisk skada på transplantatet genom att konstruera en något mindre kapselhexis och använda intracameral miotics, vilket minimerar främre förskjutning av IOL. Slutligen notera att hyperopiska skift har noterats efter DSEK och DMEK.13 ett mer myopiskt brytningsmål (-0,5 D till-1D för DMEK och -0,75 D till -1,5 D för DSEK) kan underlätta emmetropia, om så önskas.
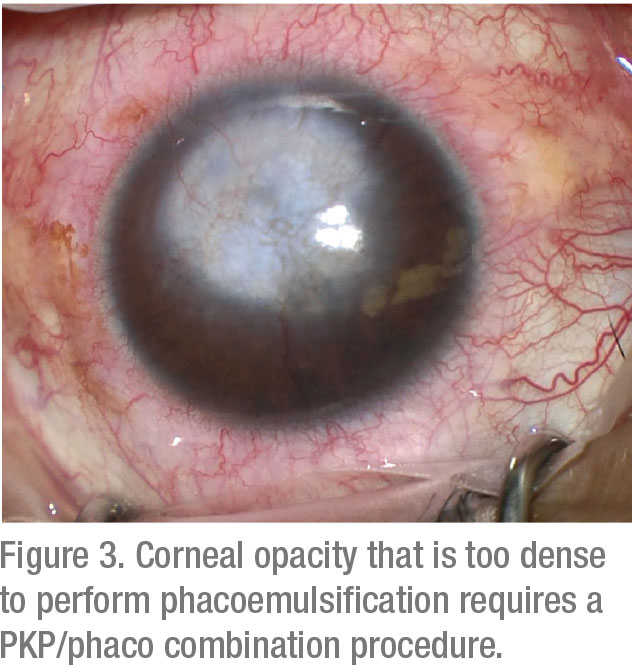
för patienter med svår ärrbildning i hornhinnan och opacifiering erbjuder kombinationen av penetrerande keratoplastik med kataraktutvinning de förväntade fördelarna med att förhindra behovet av en andra operation och minska risken för endotelcellförlust.
förstå dock att postoperativa brytningsresultat är oförutsägbara och kan vara betydligt nedslående efter att ha använt detta tillvägagångssätt. En studie visade endast en 62-procentig emmetropi inom 2 D. 14
kombination PKP och phacoemulsification kan övervägas hos patienter som är villiga att bära kontaktlinser, önskar snabb visuell återhämtning och vill undvika flera operationer. Annars föredras Sekventiell kirurgi efter uppnåendet av brytningsstabilitet (vanligtvis kräver minst ett år).
om stromal opacifiering är mer främre, kom ihåg att djup främre lamellär keratoplasti har visat sig ge mer förutsägbara brytningsresultat och snabbare visuell återhämtning om de kombineras med grå starrkirurgi, jämfört med en kombinerad PKP.15 för patienter med svår ärrbildning i centrala hornhinnan—särskilt i SJS och transplantat vs. värd—överväga extrakapsulär kataraktutvinning. Om du bedriver fakoemulsifiering rekommenderas låga aspirationsinställningar. Suturering av såren hos dessa patienter är också viktigt.
ingen magisk kula
som du kan se, kataraktkirurgi genom en ”molnig” hornhinna presenterar många utmaningar som kräver noggrann preoperativ planering och intraoperativa strategier för att uppnå ett tillfredsställande visuellt resultat.
även om ingen enskild metod kan garantera framgång, genom att använda tipsen i den här artikeln, särskilt i lämpliga kombinationer, kan du minimera många undvikbara, nedslående resultat. Recension
Dr. Al-Mohtaseb är docent i oftalmologi och associerad residency programdirektör, Cornea, Cataract & Refractive Surgery, vid Baylor College of Medicine i Houston.
Dr. Naguib är en 2: a år oftalmologi bosatt vid Baylor College of Medicine.
varken Dr. Al-Mohtaseb eller Dr. Naguid rapporterar något relevant ekonomiskt intresse för några nämnda produkter.
1. Jeng BH, Dupps WJ, Meisler DM, Schoenfield L. Epitelial debridering för behandling av epiteliala Basalmembranavvikelser som sammanfaller med Endotelstörningar. Cornea 2008; 27: 10: 1207-1211.
2. Narang P, Mohamed a, Mittal V, Sangwan VS. kataraktkirurgi vid kroniskt Stevens–Johnsons syndrom: aspekter och resultat. Br J Oftalmol 2016; 100: 11: 1542-1546.
3. Han Y, De Melo Franco R, Kron-grå MM, et al. Resultat av kataraktkirurgi i ögon med tidigare herpes zoster ophthalmicus. J Katarakt Bryter Surg 2015; 41: 4: 771-777.
4. Sykakis E, Karim R, Parmar DN. Hantering av patienter med herpes simplexvirus ögonsjukdom som har kataraktoperation i Storbritannien. J Katarakt Bryter Surg 2013;39:8:1254-1259
5. Panda a, Krishna SN, Dada T. resultat av fakoemulsifiering i ögon med grå starr och hornhinnans opacitet som delvis döljer pupillområdet. Nepal J Oftalmol 2012; 4: 2: 217-223.
6. Yokokura S, Hariya T, Uematsu M, et al. Effekt av ljuskrona belysning för kombinerad katarakt drift och penetrerande keratoplasti. Hornhinnan 2015; 34: 3: 275-278.
7. Oshima Y, Shima C, Maeda N, Tano Y. Ljuskrona retroillumination-assisterad torsionsoscillation för kataraktkirurgi hos patienter med svår hornhinnans opacitet. J Katarakt Bryter Surg 2007; 33: 12: 2018-2022.
8. Shimomura Y, Hosotani H, Kiritoshi A, Watanabe H, Tano Y. Core vitrektomi före trippel hornhinneprocedur hos patienter med hög risk för ökat bakre kammartryck. JPN J Oftalmol 41:4:251-254
10. Pris FW, pris MO. Kombinerad katarakt / DSEK / DMEK: förändrade förväntningar. Asien-Stillahavsområdet J Oftalmol (Phila). 2017;6:4:388-392.
11. Chaurasia S, Pris FW Jr, Gunderson L, et al. Descemets membranendotelkeratoplasti: kliniska resultat av enkla kontra trippelprocedurer (kombinerat med kataraktkirurgi). Oftalmologi. 2014;121:454-458.
12. Pris MO, pris DA, Fairchild KM, et al. Hastighet och riskfaktorer för kataraktbildning och extraktion efter descemet Stripp endotel keratoplasty. Br J Oftalmol. 2010;94:1468-1471
13. Schönberg ED, pris FW, Miller J, McKee Y, pris MO. Brytningsresultat av descemet ’ s ’ s membranendotel keratoplasty trippelprocedurer (kombinerat med kataraktkirurgi). J Katarakt Bryter Surg. 2015; 41: 6:1182-1189.
14. Crawford GJ, Stulting RD, Waring GO, Van Meter WS, Wilson LA. Det tredubbla förfarandet. Analys av resultat, brytning och intraokulär linseffektberäkning. Oftalmologi 1986; 93: 6: 817-824.
15. Den S, Shimmura S, Shimazaki J. kataraktkirurgi efter djup främre lamellär keratoplasti och penetrerande keratoplasti i ålders – och sjukdomsmatchade ögon. J Katarakt Bryter Surg 2018; 44: 4: 496-503.