- 12thanual Pharamaceuticals Report
- Tabelul 1. Luând o istorie de ochi roșii
- Noțiuni de bază
- Tabelul 2. Other Possible Red Eye Causes
- conjunctivita virală
- conjunctivita alergică
- conjunctivita bacteriană
- ochi uscați
- o nouă terapie iluminantă pentru roșeață
- episclerita
- rozacee
- hemoragie subconjunctivală
- uzura lentilelor de Contact
- complicații corneene
- uveita
- perle de practică
12thanual Pharamaceuticals Report
Check out alte articole caracteristică în această lună problema:
medicamente ochi uscat: noi abordări la o problemă veche
peisajul în schimbare de glaucom terapie
ochi roșii continuă să fie o problemă comună în ambele oftalmice și practicile de îngrijire medicală primară. Deși există puține date epidemiologice privind prezentarea ochilor roșii, nu este nevoie de un studiu cuprinzător pentru a recunoaște impactul socio-economic pe care îl are asupra populației noastre. Pierderea timpului de școală și de muncă și costul vizitelor și prescripțiilor medicale exacerbează adesea suferința pacientului. Atunci când afecțiunea apare, optometriștii pot minimiza aceste sarcini ale ochilor roșii cu un diagnostic precis și inițierea promptă a tratamentului, chiar dacă este paliativ.
Tabelul 1. Luând o istorie de ochi roșii |
|
| simptome | mâncărime, arsură, rupere, descărcare (purulentă, mucoasă, seroasă), durere, senzație de corp străin, fotofobie, diplopie, vedere încețoșată |
| debut și curs | durată, acută vs. cronică, progresivă sau staționară |
| locație | unilaterală sau bilaterală |
| istoric Ocular | episoade anterioare, expunere anterioară la persoane infectate, traume sau leziuni chimice, uzura lentilelor de contact, utilizarea picăturilor topice sau fără prescripție medicală; terapii actuale încercate |
| istoric medical | infecții sau boli respiratorii superioare recente, atopie, afecțiuni dermatologice, revizuire amănunțită a sistemelor, medicamente actuale |
| istoria socială | factorii de mediu (utilizarea calculatorului, ocupația, hobby-urile, expunerea la fum, istoricul sexual, dacă este cazul) |
Noțiuni de bază
ca și în cazul oricărei vizite la birou, o istorie aprofundată este crucială (Tabelul 1). După istoric, clinicienii ar trebui să înceapă procesul de localizare cu o examinare brută în afara lămpii cu fantă, cu luminile camerei aprinse. Mai exact, luați notă de pielea, fața, mâinile și unghiile pacientului. Uneori, răspunsul poate fi chiar în fața noastră, ca și în cazurile de rinofimă legată de rozacee. Cel mai important, cereți pacientului să privească în toate pozițiile privirii. Aceasta oferă o vedere de-mărită, care vă poate ajuta să detectați asimetriile intra – sau inter-ochi, pe lângă o observație adnexală adecvată.
ochiul apare roșu din cauza dilatării vaselor de sânge. Injectarea ciliară, care rezultă din dilatarea ramurilor arterei ciliare anterioare, implică inflamația corneei, irisului sau corpului ciliar (Figura 1).1 injectarea conjunctivală se datorează totuși dilatării vaselor conjunctivale mai posterioare și superficiale, ceea ce determină o injecție mai dramatică.1 deși nu sunt adesea utilizate, există scale de clasificare conjunctivală pentru a ajuta la obținerea unei evaluări exacte și consecvente a roșeaței bulbare atât între vizite, cât și în rândul practicienilor de grup.2 fotografia externă este o altă opțiune.
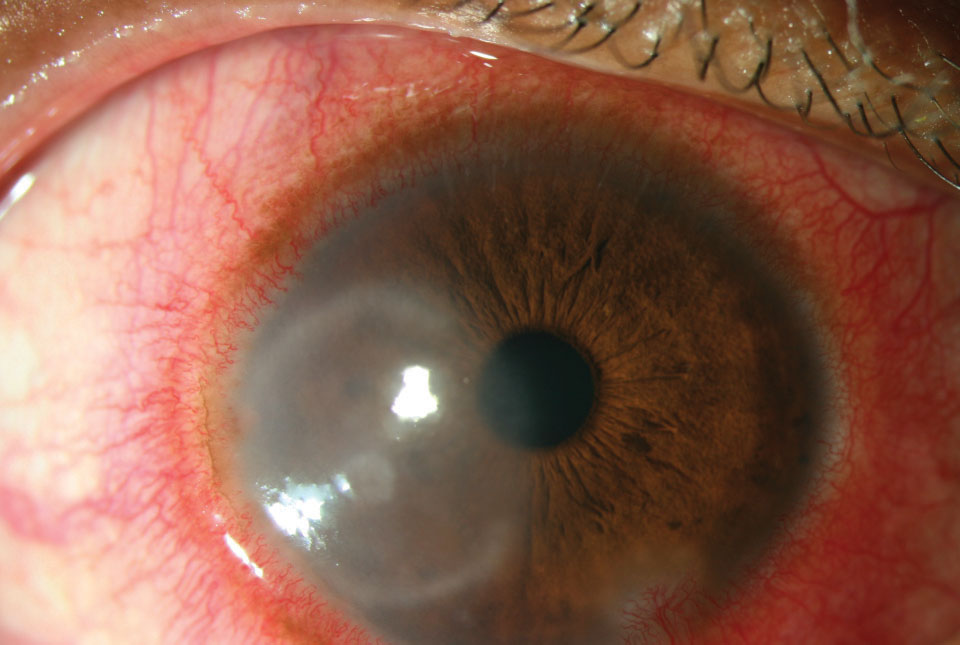
Fig. 1. Culoare ciliară intensă de la expunerea la spray cu piper. Faceți clic pe imagine pentru a mări.
ca întotdeauna, începeți examenul vizual cu o evaluare a acuității. Dacă este necesar, utilizați un anestezic local cu un pacient cu abraziune corneană sau corp străin. Singura amânare acceptabilă ar fi cu leziuni acide sau alcaline, care sunt o adevărată urgență oculară și irigarea promptă are prioritate față de măsurarea acuității. Evaluarea motilității pupilei și extraoculare este esențială pentru a verifica dacă există un pupil dilatat mediu văzut în închidere unghiulară sau restricție musculară în concordanță cu celulita orbitală.
în timpul biomicroscopiei cu lampă cu fantă, măsurați severitatea oricărei fotofobii. Evert atât capacele superioare, cât și cele inferioare și acordă o atenție deosebită capacului inferior, deoarece uneori un corp străin conjunctival se ascunde într-un pliu în fisura palpebrală. Pentru conjunctivită, identificați tipul de răspuns morfologic: papilar, folicular, membranos/pseudomembranos, cicatrizant sau granulomatos.
apoi, insuflați agenți de colorare, cum ar fi fluoresceina, și amintiți-vă că Bengalul de trandafir înțeapă mai mult decât verde de lissamină. Evaluați întotdeauna celălalt ochi în cazurile de boală unilaterală, dar aveți grijă la contaminarea încrucișată în cazurile virale suspectate.
Tabelul 2. Other Possible Red Eye Causes
- Vernal conjunctivitis
- Atopic conjunctivitis
- Toxic/chemical conjunctivitis
- Elevated episcleral venous pressure
- Angle closure
- Malignancies
- Peripheral ulcerative keratitis
- Mechanical (mucus fishing)
- Phlyctenular keratoconjunctivitis
- Giant papillary conjunctivitis
- Reactive arthritis
- Cicatricial pemphigoid
- Erythema multiforme
- Floppy eyelid syndrome
- Orbital pseudotumor
- Dacryocystitis
- Canaliculita
- Trichiasis
- Entropion
- Hordeola
- Pinguecula
- Pterygia
- infiltrat cornean/ulcer
- disfuncția celulelor stem Limbale (Figura 5)
când măsurați presiunea intraoculară (IOP), dezinfectați corect tonometrul de applanare cu înălbitor diluat 1:10, așa cum recomandă atât producătorii de tonometre, cât și Centrele pentru Controlul și Prevenirea Bolilor.3alcool șervețele cu alcool izopropilic 70% și peroxid de hidrogen 3% nu sunt recomandate. Alternativele pentru determinarea IOP includ vârfuri de tonometru de unică folosință, tonometrie de revenire și dispozitive cu capace de protecție.
în urma unei evaluări aprofundate a segmentului anterior, decizia de dilatare variază între practicieni și depinde de rezultatele examenului sau de istoric. De exemplu, reducerea vederii ar fi cu siguranță un motiv pentru a evalua pe deplin fundul. Un alt exemplu ar fi raportul unui corp străin de mare viteză, care ar putea pătrunde în ochi.
perspicacitatea clinică determină următorul curs de acțiune. Urmarea algoritmilor de ochi roșii—dintre care există o mulțime-poate fi benefică. Deși nu este o listă all-inclusive, unele diagnostice comune includ (Tabelul 2):
conjunctivita este cea mai frecventă cauză de ochi roșii, iar viralul este cea mai întâlnită variantă. Foliculii sunt semnul clinic clasic, deși pot fi văzuți și în chlamydia și medicamentosa. Serotipurile adenovirusului sunt responsabile pentru conjunctivita foliculară nespecifică acută, keratoconjunctivita cronică, febra faringoconjunctivală (PCF) și keratoconjunctivita epidemică (EKC). Toate formele prezintă limfadenopatie preauriculară, astfel încât ganglionii limfatici palpați pentru toate cazurile suspectate.
conjunctivita foliculară nespecifică prezintă semne și simptome ușoare, inclusiv hiperemie conjunctivală și edem al capacului. Cursul bolii, care durează aproximativ trei săptămâni, poate varia de la auto-limitare la grav debilitante vizual. Trebuie acordată o atenție adecvată pentru a preveni răspândirea virusului la familia imediată a pacientului și la colegii de muncă. Conjunctivita cronică durează mai mult, poate reapărea după luni de repaus și coincide de obicei cu o infecție respiratorie superioară. PCF prezintă faringită și febră, este extrem de infecțioasă și este adesea transmisă prin contact personal, piscine sau fomite.
tratamentul PCF este în mare parte paliativ, cu excepția cazului în care sunt prezente pseudomembrane (Figura 2). Educația pacienților este crucială și ar trebui să includă evitarea contactului comun, dezinfectarea și curățarea oricăror potențiale rezervoare virale și spălarea frecventă a mâinilor. Copiii și adulții ar trebui să evite orice taxe școlare sau de muncă atâta timp cât este permis până când starea se rezolvă din cauza tendinței adenovirusului de a se răspândi.
povidona-iod—utilizată în mod tradițional pentru dezinfecție înainte de operație-prezintă o promisiune puternică ca metodă de control al populațiilor de adenovirus în EKC. Un studiu a constatat că povidona-iod a redus dramatic titrurile adenovirale comparativ cu 0,1% dexametazonă și lacrimi artificiale.4 tratamentul a îmbunătățit, de asemenea, descărcarea, hiperemia, keratita punctiformă superficială și formarea pseudomembranară. Deși povidona-iod vine într-o soluție sterilă de 5%, cercetătorii nu au găsit niciun beneficiu pentru concentrații mai mari de 1% împotriva adenovirusului.4
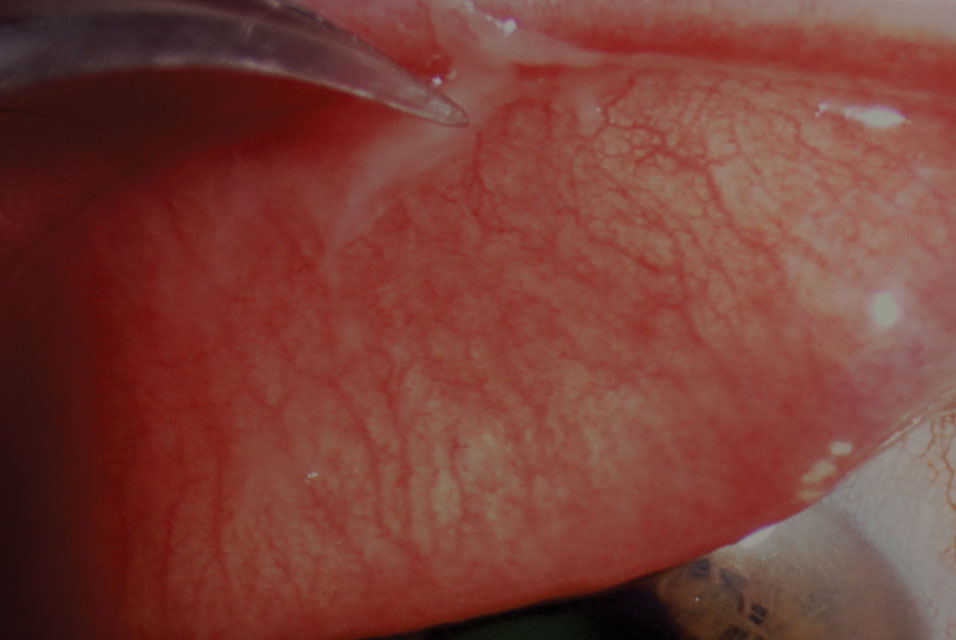
Fig. 2. Îndepărtarea forcepsului unei pseudomembrane în conjunctivita virală. Faceți clic pe imagine pentru a mări.
conjunctivita alergică
o creștere dramatică a bolii alergice a avut loc în ultimele decenii, făcând conjunctivita alergică o afecțiune frecvent întâlnită.5 această patologie bilaterală, care poate fi sezonieră (90% din cazuri) sau perenă, prezintă edem pleoapelor, injecție conjunctivală și descărcare mucoasă seroasă până la ușoară.6 congestia venoasă periorbitală, cunoscută sub numele de” shiners alergici”, apare ca cercuri întunecate în adnexa inferioară și rezultă dintr-o acumulare de sânge secundară umflăturii în cavitățile sinusale. Mâncărimea reprezintă simptomul distinctiv. Factorii asociați tipici includ alergenii de mediu, cum ar fi ierburile și polenul, poluarea în aer liber, expunerea la fum și contactul cu animale, cum ar fi câinii și pisicile. Un istoric de atopie în prezența semnelor corneene de boală și scăderea acuității corectate a vederii poate justifica o topografie corneană pentru evaluarea keratoconusului legat de atopică.
ca tratament inițial pentru conjunctivita alergică, practicienii pot sfătui pacienții să ia măsuri simple, cum ar fi reducerea expunerii la un alergen și utilizarea compreselor reci, a lacrimilor artificiale și a igienei pleoapelor. Cercetările arată un efect terapeutic asupra semnelor și simptomelor conjunctivitei alergice folosind comprese reci și lacrimi artificiale singure după controlul expunerii la polen.6 agenți oculari topici-singuri sau împreună—sunt o altă opțiune. Decizia de prescripție sau over-the-counter medicamente variază în funcție de medic și severitatea bolii. Un consult alergic poate fi indicat pacienților care nu răspund la tratament.
conjunctivita bacteriană
aceasta este a doua cauză cea mai frecventă a conjunctivitei infecțioase, un studiu estimând o incidență de 135 la 10.000 de persoane anual în Statele Unite.7 cu toate acestea, adevărata incidență a conjunctivitei bacteriene este mai dificil de determinat, deoarece practicienii tratează majoritatea cazurilor empiric fără cultură, iar multe cazuri sunt auto-limitate și se rezolvă fără intervenție.
cele mai frecvente etiologii includ Staphylococcus aureus, Streptococcus pneumoniae și Haemophilus influenza.8 cazuri simple pot fi tratate cu un fluorochinolon cu spectru larg. Pentru cazurile pediatrice, Polytrim (Allergan) este o primă opțiune excelentă datorită acoperirii sale suplimentare de H. influenza.
pacienții prezintă de obicei descărcare purulentă și implicare bilaterală. Clasificarea ulterioară se bazează pe severitatea și prezența membranelor, papilelor sau foliculilor, precum și a culturii, dacă este cazul. Cunoașterea duratei bolii și a debutului (adică. acută, hiperacută sau cronică) este esențială atunci când se obține un istoric și poate restrânge rapid lista diferențialelor.
conjunctivita bacteriană cronică implică adesea genele încâlcite, cruste, care oferă o suprafață mare pentru ca bacteriile să locuiască (Figura 3). Aceasta duce la trichiasis, telangiectasia, hordeola și madaroza. În mod previzibil, această încărcătură bacteriană considerabilă poate provoca colorarea corneei inferioare și acumularea de descărcare. S. aureus este cea mai frecventă cauză a cazurilor cronice, urmată de Moraxella lacunata, o bacterie gram-negativă în formă de tijă. Pe lângă capace și gene, canaliculii și sacul lacrimal pot acționa ca un rezervor de bacterii pentru Actinomyces israelii și S. pneumoniae, provocând canaliculită sau dacriocistită, care se poate prezenta similar cu conjunctivita cronică.
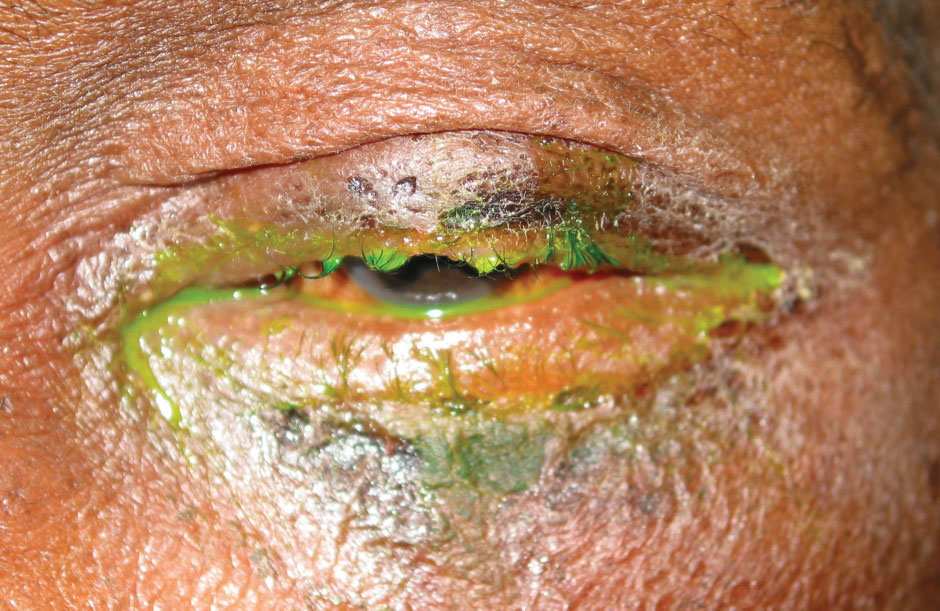
Fig. 3. Madaroza și descărcarea purulentă la un pacient cu infecție bacteriană. Faceți clic pe imagine pentru a mări.
conjunctivita bacteriană acută are un debut rapid cu descărcare mucopurulentă, conjunctivă bulbară inflamată și papile. Simptomele dispar de obicei în decurs de 14 zile. Capacele umflate, chemoza și descărcarea mucopurulentă excesivă indică forma hiperacută mai rară. Cazurile hiperacute pot prezenta, de asemenea, cu pseudomembrane și noduri preauriculare fragede. Datorită asocierii sale puternice cu Neisseria gonorrhoeae și Neisseria meningitidis, cultura poate fi justificată în prezentarea severă. Explorați Istoricul pentru orice boală cu transmitere sexuală (STD) și luați în considerare munca de sânge dacă prezentarea progresează rapid în ciuda tratamentului.
Chlamydia este cea mai frecventă boală cu transmitere sexuală raportabilă în Statele Unite și are o incidență de 2,9 milioane de persoane.9 infecția este cauzată de C. trachomatis, C. pneumoniae și C. psittaci. C. trachomatis, organismul cauzal al trachomului, produce un răspuns folicular atât al conjunctivei bulbare palpebrale superioare, cât și al limbului. Eventuala cicatrizare a zonei din urmă duce la gropile lui Herbert. Deși rar în Statele Unite, prezintă un risc substanțial în alte țări cu acces limitat la asistență medicală și igienă.10 cu toate acestea, conjunctivita de incluziune a adulților cauzată de serotipurile C. trachomatis D-K este destul de frecventă în Statele Unite. Această prezentare se caracterizează prin foliculi ai conjunctivei palpebrale—mai mult în fornixul inferior-și descărcare. Opțiunile de tratament includ 100 mg de doxiciclină orală de două ori pe zi sau o singură doză de azitromicină de 1.000 mg.11
un nou antiseptic cu spectru larg—povidonă-iod 0,6% cu dexametazonă 0.1% – în curs de investigare atât pentru conjunctivita adenovirală, cât și pentru cea bacteriană arată promisiune. Într-un studiu de fază II, dozarea QID a arătat o îmbunătățire semnificativă statistic a ratelor de vindecare clinică și eradicare virală comparativ cu vehiculul până în ziua a șasea.12
ochi uscați
pacienții care se plâng de ochi uscați prezintă adesea și ochi roșii. Dar doar pentru că un pacient se plânge de uscăciune nu înseamnă automat un diagnostic de ochi uscat. Practicanții trebuie să inițieze o examinare completă a ochilor uscați, care include un chestionar validat pentru ochi uscați și timpul de rupere a lacrimilor, pe lângă meibografie (fotografie) sau meiboscopie (transiluminare) și expresie pentru a determina starea glandei meibomiene. O examinare incompletă poate duce la un tratament inadecvat și ineficient (de exemplu, prescrierea doxiciclinei la un pacient cu pierderi semnificative ale glandei).
o nouă terapie iluminantă pentru roșeață
pacienții caută adesea soluții fără prescripție medicală pentru ochiul lor roșu. Cu toate acestea, utilizarea vasoconstrictorilor topici, cum ar fi tetrahidrozolina și nafazolina, oferă doar o ușurare temporară a hiperemiei. Adesea încurajează utilizarea excesivă datorită tahfilaxiei lor rapide.
eliberarea Lumify (tartrat de brimonidină 0,025%, Bausch + Lomb) pe piață oferă un medicament topic sigur și eficient fără prescripție medicală pentru hiperemie, cu un risc mult mai mic de hiperemie de rebound și tahifilaxie datorită mecanismului său selectiv de acțiune alfa-2.1 scorurile mai mici de roșeață oculară la un minut sugerează un debut rapid al acțiunii.1 doză este o picătură în ochiul afectat la fiecare șase până la opt ore, pentru a nu depăși de patru ori pe zi.
1. McLaurin E, Cavet ME, Gomes PJ, Ciolino JB. Soluție oftalmică de brimonidină 0,025% pentru reducerea roșeaței oculare: un studiu clinic randomizat. Optom Vis Sci. 2018;95(3):264-71.
tehnica de debridare-scalare este utilă pentru a îndepărta țesutul acumulat și resturile de pe linia Marx (LOM) și marginea capacului keratinizat.13 pentru a realiza acest lucru, utilizați o mișcare laterală cu clubul de golf spud de-a lungul LOM pentru a elimina celulele colorate verde lissamine.
clinicienii trebuie să consilieze pacienții cu privire la natura cronică a bolii ochilor uscați. Exacerbările apar chiar și la pacienții care sunt de obicei bine controlați. Clinicienii ar trebui să recomande un produs specific pentru ruperea artificială sau curățarea capacului pentru a se asigura că pacientul folosește cea mai bună terapie pentru starea lor specifică de ochi uscat (de exemplu, pe bază de lipide, fără conservanți). Alte terapii includ antiinflamatoare topice, ulei de pește, tetracicline și ochelari de protecție pentru umiditate, pentru a numi câteva.
episclerita
această afecțiune este de obicei difuză sau simplă, cu inflamație benignă, ușoară, care se rezolvă în câteva zile până la săptămâni.14 este frecvent localizat între fisurile palpebrale.15 pacienți se plâng de disconfort sau iritație ușoară și pot prezenta epifora. Deoarece epislcerita implică plexul episcleral conjunctival și superficial, zona afectată apare roșu aprins. Acest lucru este în contrast cu implicarea profundă a plexului episcleral cu sclerită și nuanța caracteristică albastru-violet.16 În plus, Pio poate fi crescută datorită creșterii presiunii venoase episclerale.17
episclerita este de obicei o afecțiune auto-limitativă, cu o rată de rezoluție de aproape 20% fără tratament, iar educația pacientului sau lubrifianții topici pot fi suficienți.14 medicamente antiinflamatoare nesteroidiene topice nu oferă niciun beneficiu față de lacrimile artificiale.18 clinicienii pot alege pentru a trata cu un steroid topic ușoară.
o tehnică utilizată pe scară largă pentru a diferenția episclerita de sclerită este utilizarea fenilefrinei pentru a albi vasele sanguine conjunctivale și superficiale episclerale congestionate. Unii susțin utilizarea concentrației de 2,5%, în timp ce alții preferă 10%.14,19 plexul episcleral profund afectat în sclerită nu trebuie să se albească.
rozacee
rozacee oculară apare la 6% până la 50% dintre pacienții cu rozacee cutanată.20 deoarece rozaceea cutanată afectează de obicei fața, simpla privire la pacient poate duce la diferențialul său. Semnele sau simptomele includ arsuri sau înțepături, margini telangiectaice ale capacului, injecție conjunctivală, fotofobie și vedere încețoșată. Este nevoie doar de unul sau mai multe dintre acestea pentru a diagnostica rozaceea oculară, potrivit Comitetului Național de experți în rozacee.20
aproximativ 20% dintre pacienții cu rozacee dezvoltă mai întâi manifestări oculare.20 contrazicând studiile timpurii, rapoartele de rozacee oculară la copiii mici au crescut dramatic în ultimul deceniu.21 stabilirea diagnosticului în acest demografic are provocările sale, având în vedere atât suspiciunea scăzută de rozacee oculară, cât și manifestările faciale prezente de obicei la pacienții cu vârsta peste 30 de ani.21 dacă este identificată, tetraciclina trebuie evitată.
infestarea cu Demodex—atât D. folliculorum, cât și D. brevis—este mai frecventă la pacienții cu rozacee, deși rolul acarianului în afecțiune rămâne neclar. Acest lucru trebuie luat în considerare în cazurile refractare la tratamentul tipic pentru rozacee oculară.22 de pacienți sunt adesea instruiți să folosească scruburi cu capac pentru rozacee oculară, iar unii susțin 50% scruburi cu ulei de arbore de ceai pentru a aborda preocuparea Demodex.23
hemoragie subconjunctivală
această acumulare de sânge sub conjunctivă, de obicei în zonele inferioare și temporale, de obicei nu necesită tratament și se elimină în câteva săptămâni (Figura 4).24,25 Etiologiile pentru hemoragia subconjunctivală (SCH) includ traume (de exemplu, induse de lentile de contact la pacienții mai tineri, frecarea ochilor, leziuni contondente), infecții (de exemplu, conjunctivită hemoragică acută), anticoagulare,
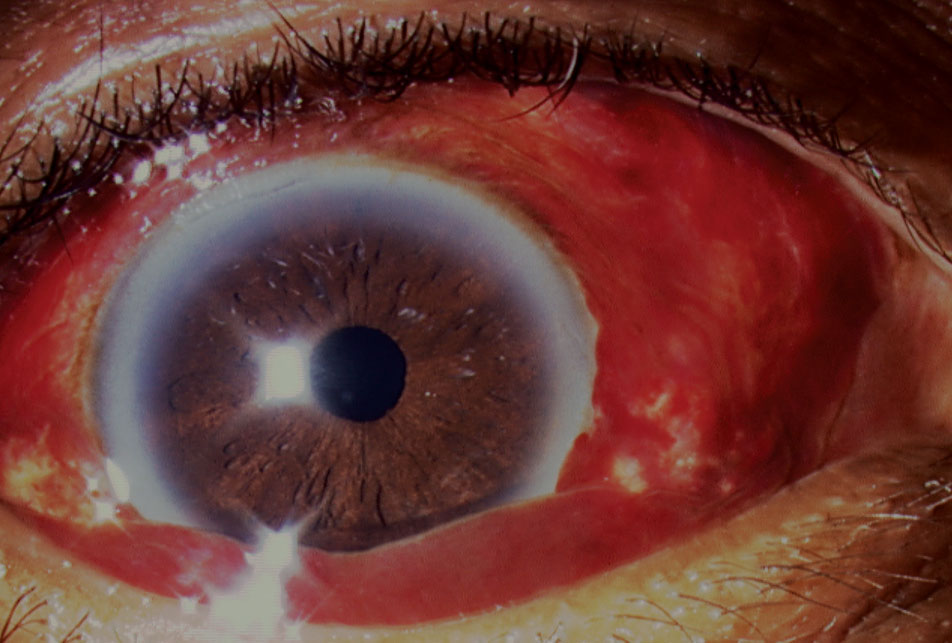
Fig. 4. Lubrifianții oculari au fost necesari în acest caz datorită naturii buloase a hemoragiei subconjunctivale, care a provocat leziuni corneene. Faceți clic pe imagine pentru a mări.
manevre Valsalva și boli sistemice (de exemplu, hipertensiune arterială, tulburări de sângerare).25 SCHs pot rezulta din tumori vasculare, cum ar fi sarcomul Kaposi, iar hemangioamele cavernoase pot provoca crize recurente la vârsta adultă timpurie.Există 24 de rapoarte de SCHs asociate cu fistule cavernoase carotide.26 SCHs bilaterale inexplicabile la un pacient pediatru ar trebui să semnaleze clinicianului să ia în considerare asfixia traumatică nonaccidentală sau accidentală sau sindromul Perthes.27 aici, compresia violentă a toracelui duce la o creștere accentuată a presiunii venoase în jurul venei cava superioare.
uzura lentilelor de Contact
materialele mai noi și programele de uzură au redus incidența acestui lucru, dar utilizarea lentilelor de contact, în special în cazurile de uzură excesivă, poate predispune pacienții la o serie de probleme de ochi roșii. Uzura excesivă duce la o susceptibilitate mai mare la conjunctivită bacteriană, deoarece bacteriile se pot acumula în zonele microchistice create de corneea hipoxică. Terapia de primă linie pentru ochii roșii legați de lentilele de contact trebuie să fie întreruperea uzurii lentilelor, cu excepția cazului în care problema a fost cauzată de o potrivire slabă sau de o problemă de inserție.
hiperemia conjunctivală apare atât la purtătorii noi, cât și la cei consacrați. Injecția este de obicei difuză, circumlimbală și poate avea etiologii multiple, inclusiv potrivire necorespunzătoare, întreținere slabă a lentilelor, nerespectarea regimului de eliminare și reacție adversă la o soluție pentru lentile. Acest lucru poate duce la complicații mai severe, cum ar fi keratoconjunctivita limbică superioară, care se prezintă cu injectarea marcată a limbului superior. Ochiul roșu acut indus de lentilele de Contact-o inflamație acută caracterizată prin durere bruscă și fotofobie—rezultă din uzura peste noapte și este mai probabil să apară cu colonizarea H. influenzae.28 de medici ar trebui să excludă cheratita microbiană timpurie prin scanarea cu atenție a infiltratelor. Durerea și fotofobia însoțesc frecvent această constatare. Ulcerarea periferică indusă de lentilele de Contact se poate prezenta, de asemenea, cu infiltrare, dar are de obicei simptome mai ușoare.29
complicații corneene
la examinarea pacientului cu ochi roșii, întregul limbus și corneea trebuie evaluate pentru a determina amploarea injecției, precum și pentru a exclude orice leziuni corneene care pot fi ascunse de capacele privirii primare (de exemplu, flictenule, infiltrate). Implicarea corneei este posibilă în multe tipuri de conjunctivită, cu unele excepții de la conjunctivita alergică și este mai probabilă în cazurile cronice și agresive. Keratita Herpes simplex se poate manifesta în mai multe moduri diferite, incluzând vezicule, ulcerații dendritice, keratită stromală și endoteliită. O prezentare ulcerativă poate părea descurajantă, dar multe dintre aceleași metode de examinare a ochilor roșii se aplică în continuare. Determinarea dacă ulcerul este infecțios ghidează tratamentul și managementul. Ulcerele infecțioase tind să fie mai mari și centrale, cu simptome de durere și fotofobie și semne de reacție a camerei anterioare.
examinarea unei leziuni mecanice, fie de la o abraziune sau un corp străin, ar trebui să înceapă cu un istoric ascuțit pentru a determina natura incidentului. Similar cu uveita anterioară, semnele includ durerea, epifora, fotofobia și spălarea ciliară. Testele vitale includ eversiunea capacului și instilarea colorantului fluoresceină pentru a evalua corneea și urmele. Tratamentul unei abraziuni corneene implică de obicei antibiotice topice profilactice, patch-uri și cicloplegie până când corneea se reepitelizează. Interesant este că un studiu realizat în Nepal a constatat că 96% dintre pacienții cu abraziune corneană s-au vindecat fără infecție.30
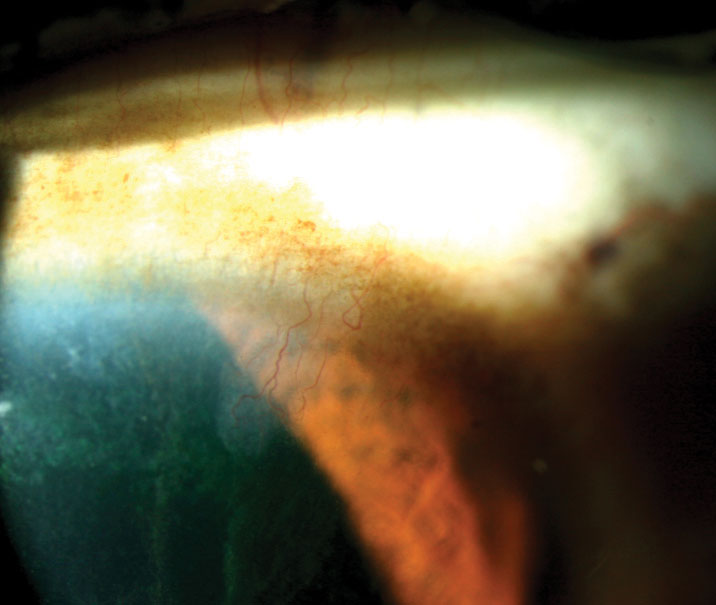
Fig. 5. Rețineți modelul clasic de colorare „icicle” care se extinde spre pupilă la acest pacient cu deficiență de celule stem limbale. Faceți clic pe imagine pentru a mări.
uveita
aceasta ar trebui să fie întotdeauna printre diferențele de top la un pacient care prezintă hiperemie conjunctivală acută. Injecția este caracteristică circumimbală și umflată variabil cu celule și flare în camera anterioară. Constatările corneene, inclusiv precipitatele keratice, apar de obicei în jumătatea inferioară a corneei. Cazurile suspectate necesită un examen dilatat pentru a evalua corpul vitros și retina pentru semne sau leziuni sugestive de implicare intermediară și posterioară.
Clasificarea celulelor și flare este importantă pentru a menține coerența, în special în practicile cu mai mulți practicieni. În aceste setări, luați în considerare utilizarea scalelor de clasificare din standardizarea grupului de nomenclatură uveită, care a folosit un fascicul de fantă de 1 mm x 1 mm pentru a stabili numărul de celule și nivelul de flacără.31 corticosteroizii topici sunt pilonul principal al tratamentului cu uveită anterioară. Intervalul de instilare depinde de severitatea bolii, iar terapia timpurie agresivă este o practică obișnuită.
perle de practică
pentru cazuri nerezolvate sau recurente, reconsiderați diagnosticul de lucru. Examenul dilatat poate ajuta la excluderea bolii posterioare. Revedeți revizuirea sistemelor pentru a detecta orice elemente sau simptome pierdute. Testele de diagnostic suplimentare, cum ar fi culturile pentru descărcarea purulentă, biopsiile pentru neoplasmul suspectat și testele de sânge pentru sarcoidoză, afecțiuni tiroidiene sau autoimune pot fi de ajutor.
Dr.Vo este profesor asistent la Universitatea de Vest din Pomona, California
Dr. Williamson este supraveghetorul rezidenței la Centrul Medical Memphis VA.
1. Bhatia K, Sharma R. Urgențe Oculare. În: Adams J, ed. Medicina De Urgenta Essentials Clinice. A 2-a ed. Philadelphia:Saunders; 2013: 209-26.
2. Macchi I, Bunya VY, Massaro-Giordano M și colab. O nouă scară pentru evaluarea roșeață bulbară conjunctivală. Ocul Surf. 2018;16(4):436-40.
3. Junk AK, Chen PP, Lin SC și colab. Dezinfectarea tonometrelor: un raport al Academiei Americane de Oftalmologie. Oftalmologie. 2017;124(12):1867-75.
4. Kovalyuk N, Kaiserman I, Mimouni M și colab. Tratamentul keratoconjunctivitei adenovirale cu o combinație de povidonă-iod 1,0% și dexametazonă 0,1% picături: un studiu clinic prospectiv controlat randomizat. Acta Ophthalmol. 2017; 95(8):e686-e692.
5. Mantelli F, Lambiase A, Bonini S. Studii clinice în conjunctivitele alergice: o revizuire sistematică. Alergie Eur J Alergie Clin Immunol. 2011;66(7):919-24.
6. Bilkhu PS, Wolffsohn JS, Naroo SA și colab. Eficacitatea tratamentelor nonfarmacologice pentru conjunctivita alergică sezonieră acută. Oftalmologie. 2014;121(1):72-8.
7. Smith AF, Waycaster C. estimarea costului anual direct și indirect al conjunctivitei bacteriene în Statele Unite. BMC Oftalmol. 2009;9(1):1-11.
8. Cavuoto K, Zutshi D, Karp CL și colab. Actualizare privind conjunctivita bacteriană în Florida de Sud. Oftalmologie. 2008;115(1):51-6.
9. Centrele pentru Controlul și Prevenirea Bolilor. Starea bolilor cu transmitere sexuală în 2017. www.cdc.gov/std/stats17/infographic.htm. accesat la 27 ianuarie 2019.
10. Allen SK, Semba RD. Amenințarea trachoma în Statele Unite, 1897-1960. Surv Oftalmol. 2002;47(5):500-9.
11. Georgalas I, Rallis K, Andrianopoulos K, și colab. Evaluarea azitromicinei în doză unică comparativ cu tratamentul standard cu azitromicină/doxiciclină și evaluarea clinică a cursului de regresie la pacienții cu conjunctivită de incluziune adultă. Curr Eye Res. 2013; 38(12):1198-1206.
12. Shire inițiază programul de studiu clinic de fază 3 pentru shp640 în conjunctivită infecțioasă pentru adulți și copii. Eyewire. eyewire.news/articles/shire-initiates-phase-3-clinical-trial-program-for-shp640-in-infectious-conjunctivitis-for-adults-and-children. Accesat La 25 Februarie 2019.
13. Korb DR, Blackie C. debridarea-scalarea: o nouă procedură care crește funcția glandei meibomiene și reduce simptomele ochiului uscat. Corneea. 2013;32(12):1554-7.
14. Daniel Diaz J, Sobol EK, Gritz DC. Tratamentul și gestionarea tulburărilor sclerale. Surv Oftalmol. 2016;61:702-17.
15. Bowling B. Oftalmologia clinică a lui Kanski. Philadelphia: Saunders; 2015.
16. Okhravi N, Odufuwa B, McCluskey P, Lightman S. Scleritis. Surv Oftalmol. 2005;50(4):351-63.
17. Pikkel J, Chassid O, Srour W, și colab. Episclerita este asociată cu glaucomul? Glaucom J. 2015;24(9):669-71.
18. Williams CPR, Browning AC, Sleep TJ și colab. Un studiu randomizat, dublu-orb de ketorolac topic vs lacrimi artificiale pentru tratamentul episcleritei. Ochi (Lond). 2005;19(7):739-42.
19. Sims J. Scleritis: Prezentări, asociații de boli și management. Postgrad Med J. 2012; 88(1046):713-18.
20. Două AM, Wu W, Gallo RL, Hata TR. Rozacee: Partea I. Introducere, clasificare, histologie, patogeneză și factori de risc. Sunt Acad Dermatol. 2015;72(5):749-58.
21. Suzuki T, Teramukai s, Kinoshita S. glandele meibomiene și inflamația suprafeței oculare. Ocul Surf. 2015;13(2):133-49.
22. Brown M, hernia A, A, și colab. Rozacee oculocutanată asociată Demodex folliculorum severă la o fată tratată cu succes cu ivermectină. JAMA Dermatol. 2014;150(1):61-63.
23. Wladis EJ, Adam AP. Treatment of ocular rosacea. Surv Ophthalmol. 2018;63(3):340-46.
24. Tarlan B, Kiratli H. Subconjunctival hemorrhage: Risk factors and potential indicators. Clin Ophthalmol. 2013;7:1163-70.
25. Wu AY, Kugathasan K, Harvey JT. Idiopathic recurrent subconjunctival hemorrhage. Can J Ophthalmol. 2012;47(5):28-9.
26. Pong JCF, Lam DKT, Lai JSM. Spontaneous subconjunctival haemorrhage secondary to carotid-cavernous fistula. Clin Exp Ophthalmol. 36(1):90-91.
27. Spitzer SG, Luorno J, Noel LP. Hemoragii subconjunctivale izolate în traume nonaccidentale. JAPOS. 9(1):53-56.
28. Sankaridurg PR, Vuppala N, Sreedharan A, Vadlamudi J, Rao GN. Bacterii Gram negative și lentile de contact induse de ochi roșii acute. Indian J Oftalmol. 1996;44(1):29-32.
29. Alipour F, Khaheshi s, Soleimanzadeh M, Heidarzadeh S, Heydarzadeh S. complicații legate de lentilele de Contact: o recenzie. J Ophthalmic Vis Res. 2017; 12(2): 193-204.
30. Upadhyay MP, Karmacharya PC, Koirala S, și colab. Studiul de ochi Bhaktapur: Trauma oculară și profilaxia cu antibiotice pentru prevenirea ulcerației corneene în Nepal. Br J Oftalmol. 2001;85(4):388-92.
31. Jabs DA. Standardizarea nomenclaturii uveitei pentru raportarea datelor clinice. Rezultatele primului Atelier internațional. Am J Oftalmol. 2005;140(3):509-16.