Vizualizați scrisori legate de acest articol
rezumat
boala celiacă (enteropatia sensibilă la gluten) este o afecțiune comună care afectează atât copiii, cât și adulții. Deoarece multe persoane cu boală celiacă nu prezintă sindromul malabsorbtiv clasic, întârzierile în diagnostic sunt frecvente. Defectele smalțului dentar și ulcerele aftoase recurente, care pot apărea la pacienții cu boală celiacă, pot fi singura manifestare a acestei tulburări. Atunci când stomatologii întâlnesc aceste caracteristici, ar trebui să se întrebe despre alte simptome clinice, tulburări asociate și istoricul familial al bolii celiace. În cazurile suspectate, pacientul sau medicul de familie trebuie sfătuiți să obțină screening serologic pentru boala celiacă și, dacă este pozitiv, confirmarea diagnosticului prin biopsie intestinală. Stomatologii pot juca un rol important în identificarea persoanelor care ar putea avea boala celiacă nerecunoscută. Trimiterea adecvată și diagnosticarea în timp util pot ajuta la prevenirea complicațiilor grave ale acestei tulburări.
Introducere
boala celiacă este o intoleranță permanentă la gluten (o proteină prezentă în grâu, secară și orz) care are ca rezultat deteriorarea mucoasei intestinale mici cauzată de un mecanism autoimun la cei care sunt susceptibili genetic la boală. Atrofia viloasă care rezultă poate duce la malabsorbția unei varietăți de macro – și micronutrienți, inclusiv fier, calciu, folat și vitamine solubile în grăsimi. Boala celiacă a fost considerată a fi o tulburare malabsorbtivă rară a copilăriei și a copilăriei; cu toate acestea, acum este considerată a fi o tulburare comună, cronică, multi-sistem, care se poate prezenta la orice vârstă când glutenul este prezent în dietă.
boala celiacă este una dintre cele mai frecvente tulburări gastro-intestinale cronice din lume. Studiile serologice bazate pe populație estimează că 1% dintre nord-americani o pot avea și aproximativ 90% din aceste cazuri rămân nediagnosticate.1-3 boala celiacă este un ” cameleon clinic.”Simptomele tipice sunt durerea abdominală, diareea și pierderea în greutate. Cu toate acestea, multe persoane prezintă simptome non-gastro-intestinale (atipice), inclusiv anemie, slăbiciune extremă, statură scurtă, osteoporoză, nereguli menstruale și infertilitate. Simptomele suplimentare la copii includ creșterea întârziată și pubertatea, vărsăturile și defectele smalțului dentar. Dermatita herpetiformă este ” boala celiacă a pielii.”Prezintă o erupție cronică, cu mâncărime severă, cu vezicule, care răspunde slab la terapiile convenționale. O biopsie cutanată ajută la confirmarea diagnosticului de dermatită herpetiformă; ca și în cazul bolii celiace, tratamentul include o dietă fără gluten.
boala celiacă este ereditară. Atât rudele de gradul I, cât și cele de gradul II ale pacientului prezintă un risc semnificativ (5% -15%) de a dezvolta tulburarea. Alte grupuri cu risc ridicat includ pacienții cu tulburări autoimune, de exemplu, diabet zaharat de tip 1, tiroidită și sindrom Down. Screeningul Serologic este recomandat tuturor celor cu risc crescut de boală celiacă.
sunt disponibile teste serologice foarte sensibile și specifice pentru depistarea bolii celiace.2,3 cele recomandate în prezent sunt testul anticorpilor serici ai imunoglobulinei A (IgA) transglutaminazei tisulare (TTG) și testul anticorpilor IgA-endomisiali (EMA). Aceste teste au o sensibilitate și o specificitate mai mari de 90%. Testul de anticorpi TTG este în prezent testul de alegere și este disponibil pe scară largă. Deficitul de IgA este frecvent în boala celiacă și, prin urmare, nivelul total de IgA seric trebuie, de asemenea, măsurat pentru a evita un rezultat fals negativ. Aceste teste serologice sunt mai puțin fiabile la copiii cu vârsta sub 3 ani. De asemenea, un test negativ nu exclude boala celiacă. Pacienții cu un test pozitiv de anticorpi TTG trebuie să fie îndrumați pentru o biopsie endoscopică a intestinului subțire pentru confirmarea diagnosticului.
boala celiacă poate fi tratată eficient prin respectarea strictă, pe tot parcursul vieții, a unei diete fără gluten. Cu toate acestea, o dietă fără gluten nu trebuie începută înainte de efectuarea unei biopsii, deoarece dieta va vindeca leziunile intestinale, afectând astfel interpretarea biopsiei și îngreunând confirmarea diagnosticului.
conștientizarea bolii celiace în rândul profesioniștilor din domeniul sănătății rămâne slabă, iar întârzierile în diagnosticare sunt frecvente. În Canada, durata medie a simptomelor înainte de diagnostic la adulți este de 11,7 ani.4,5 screeningul Serologic al pacienților minim simptomatici sau al celor cu afecțiuni atipice/non-gastro-intestinale poate crește semnificativ rata diagnosticului.6 întârzierile în diagnostic pot duce la o varietate de complicații, inclusiv deficiențe nutriționale, cum ar fi anemia și osteoporoza, tulburări de reproducere, risc crescut de a dezvolta alte tulburări autoimune și limfom intestinal.
acum este recunoscut pe scară largă faptul că gura și dinții pot fi afectați în boala celiacă. Manifestările orale și dentare sunt enumerate în caseta 1. Defectele smalțului dentar și ulcerele aftoase sunt cele mai frecvente și bine documentate manifestări orale, iar mai multe studii au confirmat apariția acestor leziuni atât la copii, cât și la adulți cu boală celiacă.7-13 informații detaliate despre acest subiect pot fi găsite într-o revizuire recentă a lui Pastore și a colegilor.14

obiectiv
scopul acestei revizuiri este de a evidenția manifestările orale comune ale bolii celiace și de a oferi medicilor stomatologi practicieni orientări clinice pentru gestionarea pacienților suspectați de această tulburare.
manifestări orale
boala celiacă se poate dezvolta la orice vârstă când alimentele solide sunt introduse în dietă; cu toate acestea, dacă apare la copii în timp ce dinții permanenți se dezvoltă, adică înainte de vârsta de 7 ani, pot apărea anomalii în structura smalțului dentar. Aceste defecte sunt observate cel mai frecvent în dentiția permanentă și tind să apară simetric și cronologic în toate cele 4 cadrane, cu mai multe defecte la incisivii și molarii maxilari și mandibulari. Pot apărea atât hipoplazia, cât și hipomineralizarea smalțului. O bandă de smalț hipoplastic, adesea cu cuspe intacte, este comună. Un hiatus în formarea smalțului și dentinei poate apărea într-un stadiu de dezvoltare corespunzător debutului simptomelor gastro-intestinale. Defectele smalțului dentar sunt frecvente la copiii care dezvoltă simptome de boală celiacă înainte de vârsta de 7 ani. Astfel de defecte nu sunt observate frecvent la adulții cu boală celiacă, deoarece pot dezvolta simptome la o vârstă mai târzie sau au afectat grav dinții anormali modificați sau extrași.11
mecanismul exact care duce la aceste defecte nu este clar, dar se suspectează că daunele mediate imun sunt cauza principală.14,15 tulburările nutriționale, inclusiv hipocalcemia, pot juca, de asemenea, un rol.16 de asemenea, s-a emis ipoteza stimulării limfocitelor na-VIII de către gluten în cavitatea bucală.15
prevalența generală a defectelor sistemice ale smalțului dentar la pacienții cu boală celiacă cu dentiție mixtă sau permanentă variază de la 9,5% la 95,9% (medie 51,1%); la pacienții cu dinți de foioase, prevalența este de 5,8% până la 13,3% (medie 9,6%).14 această diferență poate fi explicată prin faptul că coroanele dinților permanenți se dezvoltă între primele luni de viață și al șaptelea an (adică după introducerea glutenului în dietă), în timp ce dezvoltarea dinților de foioase are loc în primul rând în utero. Implicarea dinților de foioase susține în unele cazuri ipoteza că factorii imunologici și genetici sunt mai importanți în etiologia defectelor decât deficiențele nutriționale. Defectele smalțului dentar se găsesc, de asemenea, la rudele sănătoase de gradul întâi ale pacienților cu boală celiacă, susținând în continuare o bază imunogenetică pentru cauzalitate.17
defectele smalțului includ corodarea, canelarea și uneori pierderea completă a smalțului. O clasificare a acestor defecte în boala celiacă a fost dezvoltată de Aine și colegii7 (Tabelul 1). Diferitele grade de defecte sunt ilustrate în Fig. 1, 2 și 3.
prevalența cariilor dentare la copiii cu boală celiacă variază. S-a constatat că nu este diferit de populația generală din 1 studiu8, dar mai mare în altul.11 Cu toate acestea, în ambele studii, defectele smalțului dentar au fost mai frecvente la pacienții cu boală celiacă în comparație cu grupurile de control.
ulcerele aftoase recurente pot apărea, de asemenea, în boala celiacă și pot oferi un alt indiciu pentru posibila prezență a tulburării (Fig. 4). Într-un studiu amplu al unei populații canadiene cu boală celiacă dovedită prin biopsie, 16% dintre copii (< 16 ani) și 26% dintre adulți au raportat ulcerații orale recurente.4,5 cauza exactă a ulcerelor aftoase în boala celiacă este necunoscută; Cu toate acestea, poate fi legată de deficiența hematinică, cu fier seric scăzut, acid folic și vitamina B12 datorită malabsorbției la pacienții cu boală celiacă netratată.14
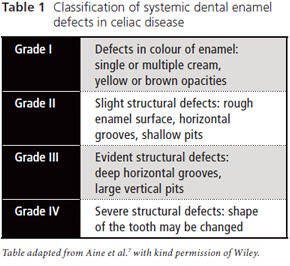
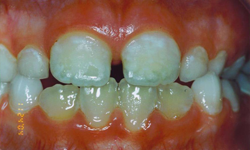 Figura 1: defecte de smalț de gradul I: opacități multiple albe și crem cu margini clar definite.
Figura 1: defecte de smalț de gradul I: opacități multiple albe și crem cu margini clar definite.
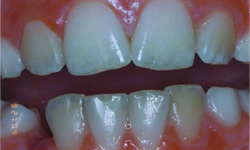 Figura 2: Defecte de smalț de gradul II: suprafață aspră a smalțului cu opacități simetrice neuniforme și decolorare.
Figura 2: Defecte de smalț de gradul II: suprafață aspră a smalțului cu opacități simetrice neuniforme și decolorare.
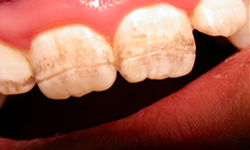 Figura 3: defecte de smalț de gradul III: caneluri orizontale adânci cu gropi mari și decolorare liniară.
Figura 3: defecte de smalț de gradul III: caneluri orizontale adânci cu gropi mari și decolorare liniară.
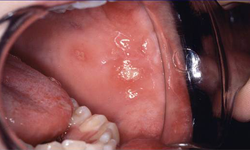 Figura 4: ulcere aftoase în mucoasa bucală.
Figura 4: ulcere aftoase în mucoasa bucală.
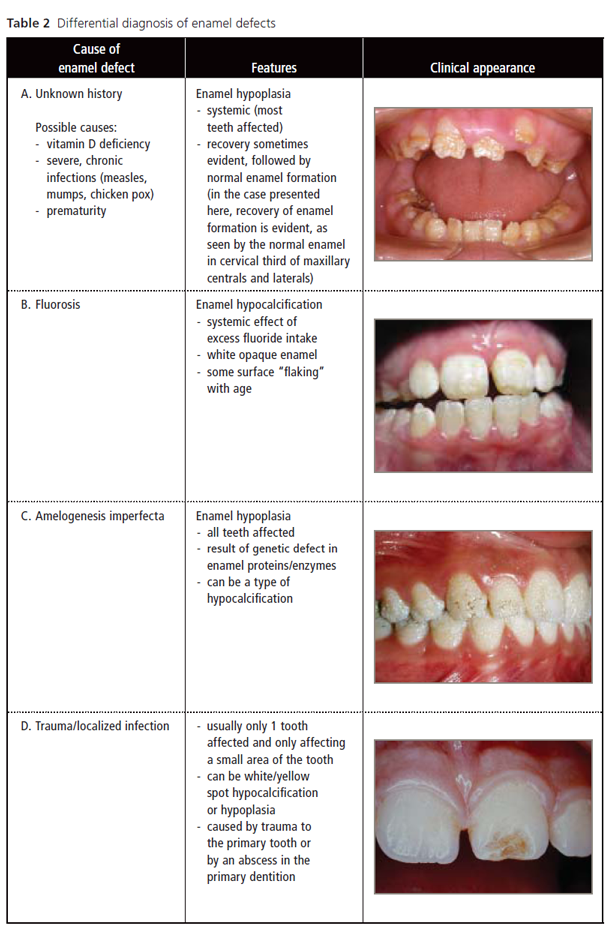
deoarece defectele smalțului pot fi observate în mai multe tulburări, trebuie luați în considerare alți factori etiologici posibili înainte ca boala celiacă să poată fi stabilită ferm ca cauză principală (Tabelul 2). Dentistul poate determina cu ușurință dacă un factor etiologic este sistemic, afectând toți dinții care se dezvoltă în același timp (de exemplu, incisivii anteriori și primii molari) sau local, afectând doar 1 sau 2 dinți. Hipoplazia smalțului este ușor de identificat, deoarece părțile sau întregul smalț pot fi slab formate sau lipsesc cu totul (Tabelul 2, rândurile A, C). Hipoplazia smalțului localizat poate lua forma unor gropi, caneluri sau linii adânci pe suprafețele feței, care pot fi mineralizate în mod normal (strălucitoare și dure). O suprafață intactă, netedă a smalțului, cu pete sau linii albe sau galbene opace, indică o perturbare hipocalcificată mai puțin severă. Fluoroza dentară (Tabelul 2, rândul B) este un defect comun al smalțului.18 Amelogenesis imperfecta (Tabelul 2, rândul C) este o tulburare relativ rară, caracterizată de obicei prin corodarea smalțului, dar uneori apărând ca hipocalcificare.19 Când un anumit smalț pare a fi normal, ar trebui explorat un istoric de deficit de vitamina D,16 infecții severe sau prematuritate20. Când copilul se recuperează din aceste probleme sistemice, formarea smalțului revine la normal.
ulcerele aftoase pot fi observate în mod similar în alte afecțiuni decât boala celiacă, inclusiv infecții orale, stări de imunodeficiență și boala Crohn. La majoritatea oamenilor, ulcerele aftoase sunt benigne și nu sunt asociate cu nicio afecțiune sistemică subiacentă. Cu toate acestea, deoarece boala celiacă este foarte frecventă (deși slab recunoscută), trebuie să rămână parte a diagnosticului diferențial în cazurile de ulcere aftoase și defecte ale smalțului. De asemenea, este important să ne amintim că o persoană cu boală celiacă nu poate avea alte simptome decât anomalii orale și dentare.14
gura este considerată a fi ușa spre intestin. Medicii pot examina cavitatea orală a pacienților ca parte a examenului fizic, dar rareori evaluează dinții. De asemenea, este posibil să nu fie instruiți să recunoască anomaliile dentare. Prin urmare, stomatologii de familie și igieniștii dentari pot juca un rol important în identificarea pacienților care ar trebui să fie examinați pentru boala celiacă. Următoarele sfaturi pot fi de ajutor pentru stomatologi se confruntă cu simptome orale și semne la un pacient.
sfaturi clinice
- considerați boala celiacă ca un posibil diagnostic la orice pacient cu defecte ale smalțului dentar, ulcere aftoase orale recurente sau ambele.
- întrebare despre alte simptome clinice ale bolii celiace, inclusiv dureri abdominale, diaree, scădere în greutate, creștere slabă, anemie și oboseală extremă. Amintiți-vă că absența acestor simptome nu exclude boala celiacă.
- întrebați despre prezența altor boli autoimune, în special diabetul de tip 1 și tiroidita. Prezența acestora va crește și mai mult probabilitatea bolii celiace.
- luați în considerare adăugarea bolii celiace la lista tulburărilor pe care le întrebați în timpul screeningului istoricului familial. Având o rudă de gradul I sau ii cu boala celiacă crește probabilitatea unui diagnostic pozitiv.
- dacă se suspectează boala celiacă, medicul dentist sau igienistul dentar ar putea dori să coordoneze testele de laborator cu medicul sau specialistul de îngrijire primară al pacientului. Testul de screening recomandat în prezent pentru boala celiacă este testul seric de anticorpi IgA-TTG, care este ușor disponibil. TTG este un test bazat pe IgA, iar deficitul de IgA este frecvent în boala celiacă. Prin urmare, nivelul total de IgA ar trebui, de asemenea, să fie măsurat.
- nu recomandați o dietă fără gluten unui pacient suspectat de boală celiacă fără confirmarea diagnosticului.
concluzie
pe scurt, medicii stomatologi ar trebui să fie conștienți de faptul că defectele smalțului și ulcerele aftoase recurente sunt manifestări comune ale bolii celiace. Creșterea gradului de conștientizare a acestei tulburări, împreună cu interogarea atentă a altor simptome, istoricul familial, testele de screening serologic și sesizarea adecvată pot ajuta la stabilirea unui diagnostic în timp util și la prevenirea complicațiilor bolii celiace netratate. Diagnosticul bolii celiace poate fi uneori făcut dintr-un zâmbet!
autorii
|
Dr. Rashid este membru al Consiliului Consultativ profesional al Asociației celiace canadiene, Mississauga, Ontario și profesor asociat de pediatrie și educație medicală, Divizia de Gastroenterologie și nutriție, Departamentul de Pediatrie, Facultatea de Medicină, Universitatea Dalhousie, Halifax, Nova Scotia. E-mail: [email protected] |
|
|
Doamna Zarkada este membru al Consiliului Consultativ profesional, Asociația Canadiană celiacă, Mississauga, Ontario. |
|
|
domnișoară. Anca este membru al Consiliului Consultativ profesional, Asociația Canadiană celiacă, Mississauga, Ontario. |
|
|
Dr. Limeback este profesor și șef de stomatologie preventivă, Facultatea de stomatologie, Universitatea din Toronto, Toronto, Ontario. |
mulțumiri: autorii mulțumesc Dr. Ted Malahias, New York Medical College, și Dr.Peter Green, Columbia University College of Physicians and Surgeons, pentru furnizarea fotografiilor utilizate în Figurile 1 și 2. Mulțumim Fundației pentru sănătate și nutriție digestivă a copiilor și societății Nord-Americane de Gastroenterologie, Hepatologie și nutriție pediatrică pentru utilizarea fotografiilor din figurile 3 și 4, care provin din setul de diapozitive pentru boala celiacă: Evaluare și Management. De asemenea, îl recunoaștem pe Dr.Gordon Nikiforuk pentru furnizarea fotografiilor din rândurile A, B și D din tabelul 2.
corespondență către: Dr.Mohsin Rashid, Divizia de Gastroenterologie și nutriție, Departamentul de Pediatrie, Universitatea Dalhousie, Centrul de sănătate IWK, Halifax NS B3K 6R8.
autorii nu au interese financiare declarate.
acest articol a fost evaluat de colegi.
- Declarația Conferinței de dezvoltare a consensului Institutelor Naționale de sănătate privind boala celiacă, 28-30 iunie 2004. Gastroenterologie. 2005; 128 (4 Suppl 1):S1-9.
- Dealul I, Dirks M, Liptak GS, Colletti RB, Fasano A, Guandalini S și colab. Ghid pentru diagnosticul și tratamentul bolii celiace la copii: recomandări ale societății Nord-Americane de Gastroenterologie, Hepatologie și nutriție Pediatrică. J Pediatr Gastroenterol Nutr. 2005;40(1):1-19.
- Institutul AGA. Declarația de poziție medicală a Institutului AGA privind diagnosticul și gestionarea bolii celiace. Gastroenterologie. 2006;131(6):1977-80.
- Cranney A, Zarkadas M, Graham ID, Butzner JD, Rashid M, Warren R, și colab. Studiul Canadian De Sănătate Celiacă. Dig Dis Sci. 2007;52(4):1087-95. Epub 2007 Februarie 22.
- Rashid M, Cranney A, Zarkadas M, Graham ID, Switzer C, Case S și colab. Boala celiacă: evaluarea diagnosticului și a conformității dietetice la copiii Canadieni. Pediatrie. 2005; 116 (6):e754-9.
- Catassi C, Kryszak D, Louis-Jacques O, Duerksen DR, Hill I, Crowe se și colab. Detectarea bolii celiace în îngrijirea primară: un studiu multicentric de constatare a cazurilor în America de Nord. Am J Gastroenterol. 2007;102(7):1454-60. Epub 2007 Strica 13.
- Aine L, M Unktoki m, Collin P, Keyril Unktokinen O. defecte ale smalțului dentar în boala celiacă. J Oral Pathol Med. 1990;19(6):241-5.
- Priovolou CH, Vanderas AP, Papagiannoulis L. Un studiu comparativ privind prevalența defectelor smalțului și a cariilor dentare la copii și adolescenți cu și fără boală celiacă. Eur J Pediatr Dent. 2004;5(2):102-6.
- Bucci P, Carile F, Sangianantoni A, D ‘ Angi F, Santarelli a, lo Muzio L. ulcere aftoase orale și defecte ale smalțului dentar la copiii cu boală celiacă. Acta Paediatr. 2006;95(2):203-7.
- Campisi G, Di Liberto, Iacono G, Compilato D, Di Prima L, Calvino F, și colab. Patologia orală în boala celiacă netratată. Aliment Pharmacol Ther. 2007;26(11-12):1529-36. Epub 2007 Octombrie 5.
- Avsar A, Kalayci AG. Prezența și distribuția defectelor smalțului dentar și a cariilor la copiii cu boală celiacă. Turk J Pediatr. 2008;50(1):45-50.
- Shakeri R, Zamani F, Sotoudehmanesh R, Amiri A, Mohamadnejad M, Davatchi F, și colab. Sensibilitate la gluten enteropatie la pacienții cu stomatită aftoasă recurentă. BMC Gastroenterol. 2009;9:44.
- Cheng J, Malahias T, Brar P, Minaya MT, Green PH. asocierea dintre boala celiacă, defectele smalțului dentar și ulcerele aftoase într-o cohortă din Statele Unite. J Clin Gastroenterol. 2010:44(3):191-4.
- Pastore l, Carroccio A, Compilato D, Panzarella V, Serpico R, lo Muzio L. manifestări orale ale bolii celiace. J Clin Gastroenterol. 2008;42(3):224-32.
- Pastore l, Campisi G, Compilato D, Lo Muzio L. diagnosticul oral al bolii celiace: perspective actuale. J Dent Res. 2008; 87 (12):1100-7.
- Fraser D, Nikiforuk G. etiologia hipoplaziei smalțului la copii — un concept unificator. J Int Assoc Dent Copil. 1982;13(1):1-11.
- m Inktoki m, Aine L, Lipsanen V, Koskimies S. defecte ale smalțului dentar la rudele de gradul I ale pacienților cu boală celiacă. Lancet. 1991;337(8744):763-4.
- Vieira a, Lawrence H, Limeback H, Sampaio F, Grynpas M. o scală analogică vizuală pentru măsurarea severității fluorozei dentare. Sunt Dent Conf. 2005;136(7):895-901.
- Kim JW, fierbe JP, Lin BP, Seymen F, Bartlett JD, Hu JC. Analiza mutațională a genelor candidate în 24 de familii amelogenesis imperfecta. Eur J Oral Sci. 2006; 114 (supliment 1):3-12.
- Sala RK. Prevalența defectelor de dezvoltare ale smalțului dinților (DDE) într-un departament de spital pediatric al populației stomatologice (1). 1989;3(2):114-9.