cuvinte cheie
morbiditate; Pancreas; pancreatectomie
introducere
pancreatectomia distală este o procedură complexă din punct de vedere tehnic efectuată de obicei la o populație în vârstă cu comorbidități semnificative, cu o rată de mortalitate perioperatorie inferioară 5% în centrele cu volum mare , dar cu o rată de morbiditate ridicată, variind de la 22,7% la 57% . Cum este posibil să se justifice această gamă largă? Există diferențe cu adevărat importante între diferitele centre sau nu există o metodă comună de evaluare a rezultatului chirurgical? De fapt, în timp ce mortalitatea este un parametru de rezultat ușor cuantificabil, morbiditatea generală și severitatea acesteia sunt doar slab definite și acest lucru a împiedicat comparația între diferitele centre și în cadrul aceleiași instituții de-a lungul timpului. Trebuie subliniat faptul că definiția și severitatea celor mai frecvente complicații după rezecția pancreatică sunt larg acceptate a fi fistula pancreatică postoperatorie , hemoragia postpancreatectomie și golirea gastrică întârziată , dar nu există un sistem de clasificare acceptat la nivel internațional a tuturor tipurilor de complicații care să permită o interpretare corectă a rezultatului chirurgical. În 1992, a fost prezentată o abordare nouă pentru clasificarea complicațiilor după severitate pe baza terapiei utilizate pentru tratarea complicațiilor, dar nu a obținut o acceptare pe scară largă . Aceiași autori au revizuit acest sistem de clasificare în 2004, introducând un nou sistem de clasificare pe cinci scări, cu scopul de a prezenta un mod obiectiv, simplu, fiabil și reproductibil de raportare a tuturor complicațiilor după operație . Din ianuarie 2004 până în martie 2009, Clavien și colab. au fost raportate 214 citări ale acestui sistem de clasificare, dintre care 49 Din câmpul hepato-pancreatic-biliar. Cu toate acestea, din cunoștințele noastre, nu există niciun studiu care să fi testat clasificarea Clavien-Dindo după pancreatectomia distală. Astfel, Scopul studiului nostru a fost de a testa utilitatea clasificării Clavien-Dindo la pacienții supuși pancreatectomiei distale în practica clinică, luând în considerare durata șederii în spital ca indicator principal al rezultatului.
metode
a fost efectuat un studiu prospectiv pe 61 de pacienți consecutivi care au suferit pancreatectomie distală în prima clinică chirurgicală a Universității din Bologna, Spitalul S. Orsola-Malpighi, din ianuarie 2006 până în iunie 2010. Au fost raportate date demografice (vârstă și sex), factori preoperatori (prezența și numărul de comorbidități), parametri operativi (tipul pancreatectomiei distale, tratamentul butucului pancreatic, extinderea rezecției) și diagnosticul patologic (boală benignă sau malignă). Cursul clinic a fost documentat pentru fiecare pacient și complicațiile au fost clasificate în funcție de criteriile Clavien și Dindo (Tabelul 1).

pe scurt, pancreatectomia distală a fost efectuată pentru bolile pancreatice ale corpului-coada, întotdeauna cu o limfadenectomie standard, frecvent cu o splenectomie (44, 72,1%), rareori conservarea splinei (17, 27,9%). O pancreatectomie stângă a constat într-o rezecție pancreatică la stânga venei mezenterice portal; într-o pancreatectomie subtotală, în schimb, rezecția pancreatică a fost la dreapta venei mezenterice portal. A fost efectuată închiderea manuală sau capsator a butucului pancreatic.
o fistulă pancreatică postoperatorie a fost definită ca o ieșire de scurgere a oricărui volum măsurabil de lichid în sau după a treia zi postoperatorie, cu un conținut de amilază mai mare de trei ori decât activitatea amilazei serice. Sistemul de clasificare pentru o fistulă pancreatică postoperatorie care a fost utilizat în studiul de față a fost cel propus de Grupul Internațional de studiu al fistulei pancreatice (ISGPF: clasele A, B și C) . Hemoragia postpancreatectomie a fost definită ca sângerare intraabdominală sau intestinală conform criteriilor Grupului Internațional de studiu de Chirurgie pancreatică (ISGPS). Definiția hemoragiei postpancreatectomiei se bazează pe trei parametri: debut (timpuriu: mai mic sau egal cu 24 de ore; târziu: mai mult de 24 de ore), localizare (intraluminală sau extraluminală) și severitate (ușoară sau severă). Au fost recunoscute trei grade diferite de hemoragie postpancreatectomie (clasele A, B și C) și, în general, hemoragia postpancreatectomie gradul A nu are un impact clinic major, hemoragia postpancreatectomie gradul B necesită ajustarea unei căi clinice date, inclusiv examinări și intervenții diagnostice suplimentare și, în cele din urmă, hemoragia postpancreatectomie gradul C ar trebui să fie întotdeauna considerat potențial amenințător pentru viață . Mortalitatea postoperatorie a fost definită ca toate decesele în decurs de 30 de zile după operație; morbiditatea postoperatorie a inclus toate complicațiile după intervenția chirurgicală până în ziua externării. Durata perioadei postoperatorii a fost definită ca intervalul de la ziua intervenției chirurgicale până la externare. Reoperarea a fost definită ca orice procedură chirurgicală efectuată în primele 30 de zile postoperatorii sau înainte de externarea din spital.
etică
nu a fost necesară aprobarea Comitetului de evaluare instituțională, deoarece datele din prezentul studiu au fost colectate în cursul practicii clinice comune și, în consecință, consimțământul informat semnat a fost obținut de la fiecare pacient pentru orice procedură chirurgicală și clinică. Protocolul de studiu este în conformitate cu orientările etice ale „Declarației Asociației Medicale Mondiale de la Helsinki – principii etice pentru cercetarea medicală care implică subiecți umani” adoptată de cea de-a 18-a Adunare Generală a WMA, Helsinki, Finlanda, iunie 1964, revizuită la Tokyo 2004.
statistici
mijloacele, abaterile standard, intervalele și frecvențele au fost utilizate pentru a descrie datele. Caseta și whiskers plot au arătat intervalele interquartile, medianele și valorile extreme. Transformarea logaritmică a șederii în spital a fost aplicată înainte de analiză, deoarece aceste date nu au fost distribuite în mod normal la testul Kolmogorov – Smirnov și au arătat o asimetrie pozitivă. Datele au fost analizate prin intermediul ANOVA unidirecțională; s-au aplicat tendința liniară și contrastul simplu. Testul liniar cu chi liniar pătrat a fost aplicat variabilelor discrete. Toate analizele statistice au fost făcute prin rularea SPSS pentru Windows (versiunea 13.0) pe un computer personal. Valorile P cu două cozi mai mici de 0,05 au fost considerate semnificative statistic.
rezultate
utilizând clasificarea Clavien-Dindo, 30 din 61 (49,2%) pacienți nu au prezentat complicații și 31 (50,8%) au prezentat cel puțin o complicație. Rata mortalității postoperatorii (gradul V) a fost de 0%. Cei 31 de pacienți complicați au avut următoarele grade: 9 pacienți (14,5%) au avut gradul I, 15 (24,6%) au avut gradul II, 6 (9,8%) au avut gradul III și 1 (1,6%) au avut gradul IV. Absența complicațiilor majore, precum și a fistulei pancreatice postoperatorii și a hemoragiei postpancreatectomiei, a fost raportată la 4 din 9 (44,4%) pacienți cu gradul I și la 7 din 15 (46,7%) cu gradul II. complicațiile majore au fost întotdeauna prezente la clasele III și IV. toți pacienții cu gradul III au necesitat intervenție radiologică care nu se află sub anestezie generală (gradul IIIa), iar pacientul cu gradul IV, care a necesitat unitatea de terapie intensivă (UTI), a suferit o intervenție chirurgicală sub anestezie generală.
durata medie a șederii postoperatorii a fost de 12,7 zile (interval 7-118 zile.) Durata șederii postoperatorii, în funcție de gradele clasificării Clavien-Dindo, este raportată în tabelul 3 și Figura 1. Durata șederii în spital a crescut progresiv (P<0, 001) de la pacienți necomplicați la pacienți de gradul IV. Pacientul cu gradul IV a fost exclus din analiză. Trebuie subliniat faptul că durata șederii postoperatorii nu a fost semnificativ diferită între pacienții necomplicați și pacienții cu gradul I (P=0,303), în timp ce a fost semnificativ mai scurtă la pacienții necomplicați în ceea ce privește pacienții cu gradul II sau III (P=0.008 și, respectiv, P<0,001).
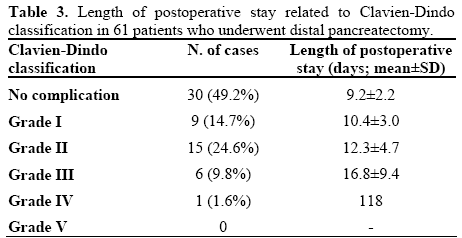
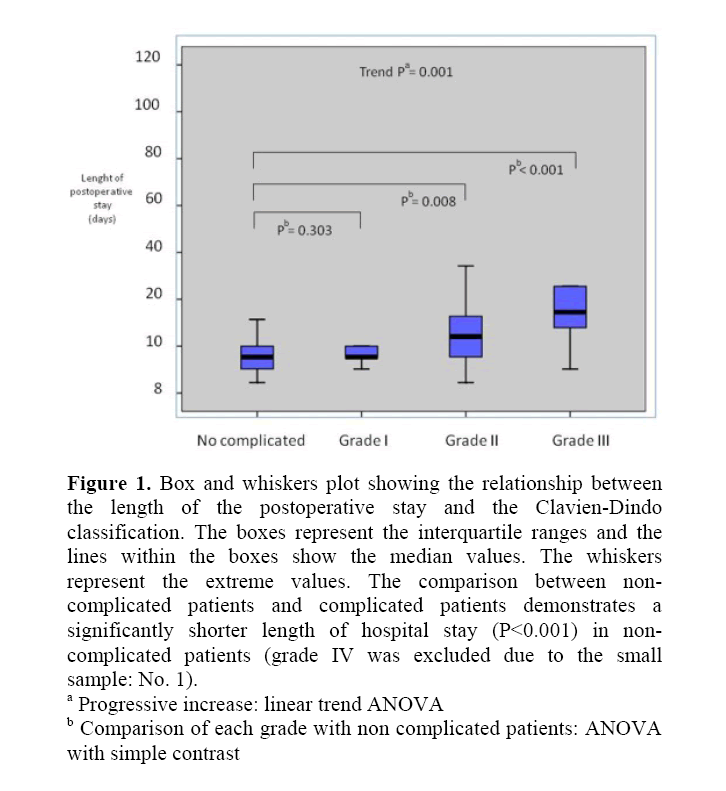
Figura 1. Caseta și whiskers complot care arată relația dintrelungimea șederii postoperatorii și Clavien-Dindoclasificarea. Casetele reprezintă intervalele interquartile, iar liniile din casete arată valorile mediane. Whiskersreprezintă valorile extreme. Comparația dintre pacienții necomplicați și pacienții complicați demonstrează o durată semnificativ mai scurtă a șederii în spital (P<0.001) la pacienții necomplicați (gradul IV a fost exclus din cauza eșantionului mic: Nr.1).
acreștere progresivă: tendință liniară ANOVA
bcompararea fiecărui grad cu pacienți necomplicați: Anovacu contrast simplu
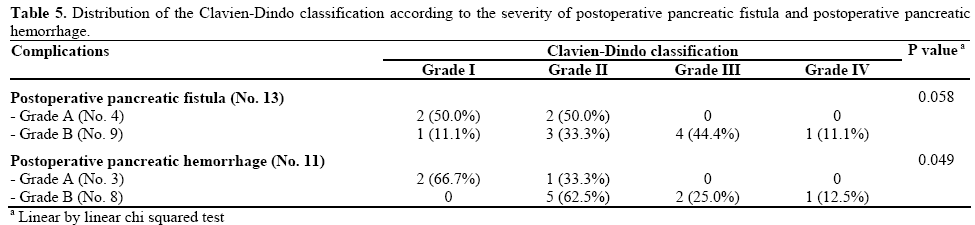
cele mai importante complicații în urma pancreatectomiei distale au fost fistula pancreatică postoperatorie (14 pacienți, 23,0%) și hemoragia postpancreatectomiei (11 pacienți, 18,0%). Un caz de fistula pancreatică postoperatorie a nu a fost considerat un pacient complicat în clasificarea Clavien-Dindo deoarece nu a modificat cursul normal postoperator, precum și di nu necesită tratament suplimentar frecvența celor mai importante complicații după rezecția pancreatică este raportată în funcție de gradul clasificării Clavien-Dindo din tabelul 4. Ratele de hemoragie postoperatorie a fistulei pancreatice și postpancreatectomiei nu au crescut semnificativ de la Clavien-Dindo gradul I la gradul IV (P=0,118 și, respectiv, P=0,226). În ceea ce privește severitatea complicațiilor majore, fistula pancreatică postoperatorie și hemoragia postpancreatectomică au fost corelate pozitiv (P=0,046 și, respectiv, P=0,023) cu gradul clasificării Clavien-Dindo (Tabelul 5). Hemoragia postpancreatectomiei a arătat o valoare semnificativă (P=0,049), în timp ce fistula pancreatică postoperatorie a fost aproape de nivelul semnificativ (P=0,058); în special, fistulele pancreatice postoperatorii și hemoragiile postpancreatectomiei de gradul A au fost prezente numai în clasele Clavien-Dindo I și II.
discuție
din cunoștințele noastre, acesta este primul studiu prospectiv care evaluează utilitatea clasificării Clavien-Dindo, un sistem de clasificare conceput pentru a clasifica cursul postoperator după pancreatectomia distală în funcție de tratamentul utilizat pentru complicații. În această clasificare, clasele I și II includ doar o abatere minoră de la cursul normal postoperator care poate fi tratat cu medicamente, transfuzii de sânge, fizioterapie și nutriție, în timp ce clasele III și IV necesită intervenție chirurgicală, endoscopică sau radiologică și îngrijire intermediară sau terapie intensivă .
acest sistem de clasificare a fost obiectiv și simplu, deoarece datele înregistrate în Baza noastră de date au fost ușor convertite în această nouă clasificare. În primul rând, am observat că, folosind acest sistem, rata pacienților cu orice abatere de la cursul normal postoperator a fost foarte mare (50.8%); doar 49,2% dintre pacienți au avut un curs postoperator fără evenimente. În literatura de specialitate, lipsa unui sistem de clasificare stratificat pentru complicații după operație nu a permis evaluarea corectă a rezultatului chirurgical. Probabil, din acest motiv, rata generală de morbiditate postoperatorie după o pancreatectomie distală a fost raportată ca fiind mai mică și a avut o gamă largă . Unii autori au raportat recent o rată generală de morbiditate după pancreatectomia distală folosind clasificarea Clavien-Dindo ; Yoshioka și colab. a recunoscut o rată globală de morbiditate de 65% din care 61% au fost clasele I-II, în timp ce doar 4% au fost clasele III-IV; Seeliger și colab. a avut o rată globală de morbiditate de 56,4% din care 32,7% au fost de gradul III și 18,2% au fost de gradul III-IV.
în studiul de față, pacienții complicați au fost, de asemenea, mai frecvent în clasele I și II, constituind aproximativ două treimi din pacienții complicați care necesită doar tratament farmacologic, în timp ce o treime din pacienții complicați au necesitat tratament în UTI sau tratament intervențional.
pacienți cu un curs postoperator normal (adică. cei fără complicații) au avut o ședere în spital semnificativ mai scurtă decât pacienții definiți ca fiind complicați în sistemul de clasificare Clavien-Dindo. Astfel, în opinia noastră, acest sistem de clasificare pare a fi util în recunoașterea unui curs postoperator normal dintr-unul complicat; cu toate acestea, pacienții fără complicații și pacienții cu gradul I sunt similari, deoarece gradul I nu a inclus un tratament farmacologic special, ci doar infecții ale rănilor care s-au deschis la noptieră. Durata șederii în spital a crescut semnificativ pentru clasele II-III, demonstrând că clasificarea Clavien-Dindo este un instrument util pentru a distinge între gradul crescut de severitate a complicațiilor. Mai mult, acest rezultat sugerează că pacienții supuși unui tratament intervențional au avut un impact clinic mai mare asupra duratei șederii în spital decât pacienții care au avut nevoie doar de tratament medical.
în ceea ce privește relația dintre clasificarea Clavien-Dindo și cele mai importante complicații după pancreatectomia distală, în primul rând, trebuie subliniat faptul că fistulele pancreatice postoperatorii a nu sunt uneori incluse în cazurile complicate ale sistemului de clasificare Clavien-Dindo. Acest lucru se datorează probabil faptului că, în cea mai mare parte, fistulele pancreatice postoperatorii A nu au un impact clinic și nu necesită tratament. Mai mult, pacienții cu gradele I sau II nu au prezentat complicații majore în aproximativ 50% din cazuri, în timp ce, în gradele III și IV, au existat întotdeauna complicații majore. Astfel, clasificarea Clavien-Dindo a selectat în mod corespunzător acei pacienți care necesită intervenție chirurgicală, radiologică sau endoscopică suplimentară; de fapt, severitatea atât a fistulei pancreatice postoperatorii, cât și a hemoragiei postpancreatectomiei a fost legată pozitiv de severitatea clasificării Clavien-Dindo.
în concluzie, clasificarea Clavien-Dindo reprezintă un mod obiectiv și simplu de raportare a tuturor complicațiilor la pacienții supuși pancreatectomiei distale. Acest sistem de clasificare ne permite să distingem un curs postoperator normal de orice abatere și distinge în mod satisfăcător severitatea complicațiilor. În cele din urmă, conform experienței noastre, acest sistem de clasificare pare să prezinte un interes deosebit în compararea diferitelor complicații între diferite centre chirurgicale pancreatice. Cu toate acestea, o declarație clară privind valoarea clinică nu este încă posibilă datorită numărului mic de cazuri, dar rezultatele promițătoare ar trebui să încurajeze evaluarea ulterioară în cohorta mai mare, cu scopul de a stabili eventual o clasificare standard.
conflicte de interese
autorii nu au potențiale conflicte de interese
- van Heek nt, Kuhlmann KF, Scholten RJ, de Castro SM, Busch OR, van Gulik TM și colab. Volumul spitalului și mortalitatea după rezecția pancreatică: o revizuire sistematică și o evaluare a intervenției în Olanda. Ann Surg 2005; 242:781-7.
- Simons JP, Shah SA, ng SC, Whalen GF, Tseng JF. Ratele naționale de complicații după pancreatectomie: dincolo de simpla mortalitate. J Gastrointest Surg 2009; 13: 1798-805.
- Yoshioka R, Saiura A, Koga R, Seki M, Kishi Y, Morimura R, și colab. Factori de risc pentru fistula pancreatică clinică după pancreatectomia distală: analiza consecutivă a 100 de pacienți. Lumea J Surg 2010; 34:121-5.
- Bassi C, Dervenis C, Butturini G, Fingerhut A, Yeo C, Izbicki J, și colab. Fistula pancreatică postoperatorie: o definiție a grupului de studiu internațional (ISGPF). Chirurgie 2005; 138: 8-13.
- Wente MN, Veit JA, Bassi C, Dervenis C, Fingerhut a, GOUMA DJ și colab. Hemoragie postpancreatectomie (PPH): un grup de studiu internațional de Chirurgie pancreatică (ISGPS) definiție. Chirurgie 2007; 142: 20-5.
- Wente MN, Bassi C, Dervenis C, Fingerhut A, Gouma DJ, Izbicki JR, și colab. Golirea gastrică întârziată (DGE) după operația pancreatică: o definiție sugerată de Grupul Internațional de studiu al chirurgiei pancreatice (ISGPS). Chirurgie 2007; 142: 761-8.
- Clavien PA, Sanabria JR, Strasberg SM. Clasificarea propusă a complicațiilor chirurgiei cu exemple de utilitate în colecistectomie. Chirurgie 1992; 111: 518-26.
- Dindo D, Demartines N, Clavien PA. Clasificarea complicațiilor chirurgicale. O nouă propunere cu evaluare într-o cohortă de 6336 de pacienți și rezultatele unui sondaj. Ann Surg 2004; 240:205-13.
- Clavien PA, Barkun J, de Oliveira ML, Vauthey JN, Dindo D, Schulick RD și colab. Clasificarea Clavien-Dindo a complicațiilor chirurgicale: experiență de cinci ani. Ann Surg 2009; 250:187-96.
- Seeliger H, Creștinii S, Angele MK, Kleespies a, Eichhorn ME, Ischenko I, și colab. Factorii de risc pentru complicațiile chirurgicale în pancreatectomia distală. Am J Surg 2010; 200:311-7.