słowa kluczowe
Morbidity; Pancreas; Pancreatectomy
wprowadzenie
dystalna pancreatectomy jest technicznie złożoną procedurą wykonywaną zwykle na starszej populacji ze znaczącymi chorobami współistniejącymi, ze wskaźnikiem śmiertelności okołooperacyjnej niższym niż 5% w ośrodkach o dużej objętości , ale z wysokim wskaźnikiem zachorowalności, wynoszącym od 22,7% do 57% . Jak można uzasadnić tak szeroki zakres? Czy istnieją naprawdę ważne różnice między różnymi ośrodkami lub nie istnieje wspólna metoda oceny wyników chirurgicznych? W rzeczywistości, podczas gdy śmiertelność jest łatwo wymiernym parametrem wyniku, ogólna zachorowalność i jej nasilenie są tylko słabo zdefiniowane, co utrudnia porównanie między różnymi ośrodkami i w tej samej instytucji w czasie. Należy podkreślić, że definicja i nasilenie najczęstszych powikłań po resekcji trzustki są powszechnie akceptowane jako pooperacyjna przetoka trzustkowa, krwotok pooperacyjny i opóźnione opróżnianie żołądka, ale nie ma akceptowanego na arenie międzynarodowej systemu klasyfikacji WSZYSTKICH rodzajów powikłań, który pozwala na właściwą interpretację wyniku operacji. W 1992 roku przedstawiono nowatorskie podejście do uszeregowania powikłań według ciężkości w oparciu o terapię stosowaną w leczeniu powikłań, ale nie zyskało ono powszechnej akceptacji . Ci sami autorzy zrewidowali ten system klasyfikacji w 2004 roku, wprowadzając nowy pięciostopniowy system klasyfikacji w celu przedstawienia obiektywnego, prostego, wiarygodnego i powtarzalnego sposobu zgłaszania wszystkich powikłań po operacji . Od stycznia 2004 do marca 2009, Clavien et al. odnotowano 214 cytowań tego systemu klasyfikacji, w tym 49 z zakresu wątrobowo-trzustkowo-żółciowego. Niemniej jednak, zgodnie z naszą wiedzą, nie ma badań, które sprawdzałyby klasyfikację Clavien-Dindo po dystalnej pankreatektomii. Celem naszych badań było zatem zbadanie przydatności klasyfikacji Clavien-Dindo u pacjentów poddanych dystalnej pankreatektomii w praktyce klinicznej poprzez rozważenie długości pobytu w szpitalu jako głównego wskaźnika wyników.
metody
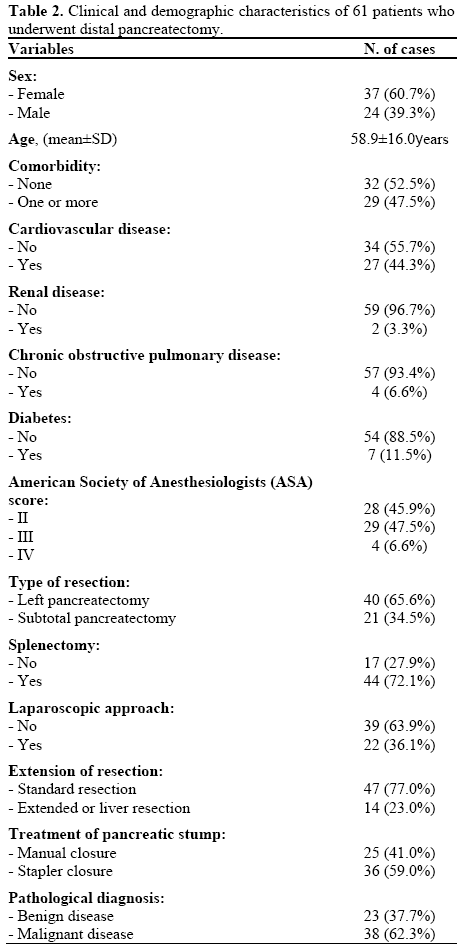
przeprowadzono prospektywne badanie 61 kolejnych pacjentów, którzy przeszli dystalną trzustkę w pierwszej klinice chirurgicznej Uniwersytetu Bolońskiego, S. Orsola-Malpighi Hospital, od stycznia 2006 do czerwca 2010. Zgłaszano dane demograficzne (wiek i płeć), czynniki przedoperacyjne (obecność i liczba chorób współistniejących), parametry operacyjne (rodzaj dystalnej trzustki, leczenie pnia trzustki, przedłużenie resekcji) i rozpoznanie patologiczne (choroba łagodna lub złośliwa). Przebieg kliniczny został udokumentowany dla każdego pacjenta i powikłania zostały sklasyfikowane według kryteriów Clavien i Dindo(Tabela 1).

krótko, dalsza trzustka była wykonywana w chorobach trzustki ciała-ogona, zawsze ze standardową limfadenektomią, często z splenektomią (44, 72,1%), rzadko śledziony (17, 27,9%). Lewa trzustka polegała na wycięciu trzustki po lewej stronie żyły krezkowej wrotnej; w części subtotalnej natomiast wycięcie trzustki znajdowało się po prawej stronie żyły krezkowej wrotnej. Wykonano ręczne lub zszywaczowe zamknięcie pnia trzustki.
pooperacyjna przetoka trzustkowa została zdefiniowana jako drenaż dowolnej mierzalnej objętości płynu w trzecim dniu pooperacyjnym lub po nim, z zawartością amylazy większą niż trzykrotnie aktywność amylazy w surowicy. Stosowany w niniejszym badaniu system klasyfikacji przetoki trzustkowej pooperacyjnej był systemem zaproponowanym przez międzynarodową grupę badawczą ds. przetoki trzustkowej (isgpf: stopnie A, B I C) . Krwotok pooperacyjny zdefiniowano jako krwawienie wewnątrzabdominalne lub jelitowe zgodnie z kryteriami międzynarodowej Grupy Badawczej chirurgii trzustki (ISGPS). Definicja krwotoku pooperacyjnego opiera się na trzech parametrach: początku (wcześnie: mniej lub równo, 24 godziny; późno: więcej niż 24 godziny), lokalizacji (wewnątrzluminalnej lub pozaluminalnej) i ciężkości (łagodne lub ciężkie). Rozpoznano trzy różne stopnie krwotoku pooperacyjnego (stopnie A, B I C) i ogólnie rzecz biorąc, krwotok pooperacyjny stopnia a nie ma większego wpływu klinicznego, krwotok pooperacyjny stopnia B wymaga dostosowania danej ścieżki klinicznej, w tym dodatkowych badań diagnostycznych i interwencji, i wreszcie, krwotok pooperacyjny stopnia C powinien być zawsze uważany za potencjalnie zagrażający życiu . Śmiertelność pooperacyjna została zdefiniowana jako wszystkie zgony w ciągu 30 dni po operacji; zachorowalność pooperacyjna obejmowała wszystkie powikłania po zabiegu aż do dnia wypisu. Długość okresu pooperacyjnego zdefiniowano jako odstęp od dnia operacji do wypisu. Ponowna operacja została zdefiniowana jako każdy zabieg chirurgiczny przeprowadzony w ciągu pierwszych 30 dni pooperacyjnych lub przed wypisem ze szpitala.
etyka
nie była potrzebna zgoda instytucjonalnej Komisji Rewizyjnej, ponieważ dane z niniejszego badania zostały zebrane w trakcie wspólnej praktyki klinicznej i w związku z tym podpisana świadoma zgoda została uzyskana od każdego pacjenta w przypadku jakiejkolwiek procedury chirurgicznej i klinicznej. Protokół badania jest zgodny z wytycznymi etycznymi „deklaracji Światowego Stowarzyszenia Medycznego z Helsinek-zasad etycznych dla badań medycznych z udziałem ludzi” przyjętej przez 18. Zgromadzenie Ogólne WMA, Helsinki, Finlandia, czerwiec 1964, zaktualizowanej w Tokio 2004.
statystyki
do opisu danych wykorzystano średnie, odchylenia standardowe, zakresy i częstotliwości. Wykres Box i whiskers pokazywał zakresy międzykwartylowe, mediany i wartości ekstremalne. Transformacja logarytmiczna pobytu w szpitalu została zastosowana przed analizą, ponieważ dane te nie były normalnie dystrybuowane w teście Kołmogorowa-Smirnowa i wykazały dodatnią krzywiznę. Dane analizowano za pomocą jednokierunkowej ANOVA; zastosowano trend liniowy i kontrast prosty. Test liniowy przez liniowy chi kwadrat został zastosowany do zmiennych dyskretnych. Wszystkie analizy statystyczne zostały wykonane przez uruchomienie SPSS Dla Windows (Wersja 13.0) na komputerze osobistym. Dwubiegunowe wartości P mniejsze niż 0,05 uznano za istotne statystycznie.
wyniki
stosując klasyfikację Clavien-Dindo, 30 z 61 (49,2%) pacjentów nie miało powikłań, a 31 (50,8%) miało co najmniej jedno powikłanie. Śmiertelność pooperacyjna (Stopień V) wynosiła 0%. 31 pacjentów z powikłaniami miało następujące stopnie: 9 pacjentów (14,5%) miało stopień I, 15 (24,6%) miało stopień II, 6 (9,8%) miało stopień III, a 1 (1,6%) miało stopień IV. Brak poważnych powikłań, a także pooperacyjnej przetoki trzustkowej i krwotoku pooperacyjnego, odnotowano u 4 z 9 (44,4%) pacjentów z I stopnia oraz u 7 z 15 (46,7%) z II stopnia. poważne powikłania występowały zawsze w III I IV stopniu. wszyscy pacjenci z III stopniem wymagali interwencji radiologicznej Nie w znieczuleniu ogólnym (IIIa), a pacjent z IV stopniem wymagający oddziału intensywnej terapii (OIOM) przeszedł operację w znieczuleniu ogólnym.
średnia długość pobytu pooperacyjnego wynosiła 12,7 dnia (zakres 7-118 dni.) Długość pobytu pooperacyjnego, zgodnie z klasyfikacją Clavien-Dindo, przedstawiono w tabeli 3 i na rysunku 1. Długość pobytu w szpitalu stopniowo zwiększała się (P< 0, 001) od pacjentów nieskomplikowanych do pacjentów IV stopnia. Z analizy wykluczono pacjenta z IV stopniem zaawansowania. Należy podkreślić, że długość pobytu pooperacyjnego nie różniła się znacząco między pacjentami o stopniu trudności a pacjentami o stopniu trudności i (P = 0,303), natomiast u pacjentów o stopniu trudności była znacznie krótsza w stosunku do pacjentów o stopniu trudności II Lub III (P=0).008 I P < 0, 001).
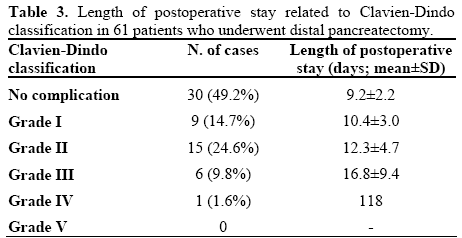
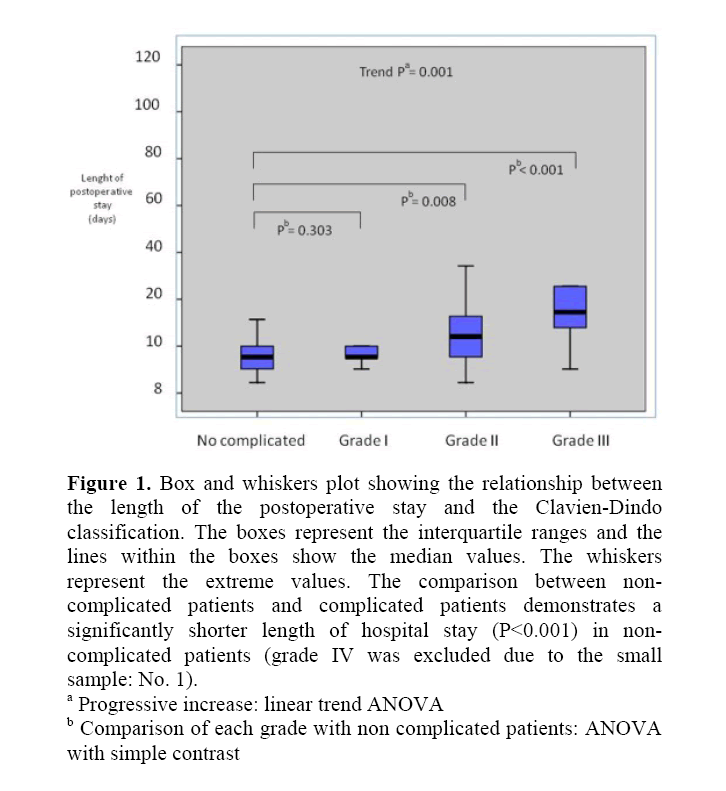
Rysunek 1. Wykres Box and whiskers pokazujący zależność między długością pobytu pooperacyjnego a klasyfikacją Clavien-Din. Pola reprezentują przedziały międzykwartylowe, a linie wewnątrz pól pokazują wartości mediany. Wąsacze reprezentują ekstremalne wartości. Porównanie pacjentów niepowikłanych z pacjentami skomplikowanymi pokazuje znacząco krótszy czas pobytu w szpitalu (P<0.001) u pacjentów niepowikłanych (stopień IV został wykluczony z powodu małej próby: nr 1).
wzrost progresywny: trend liniowy ANOVA
bcporównanie każdego stopnia z pacjentami nieskomplikowanymi: anovawith simple contrast
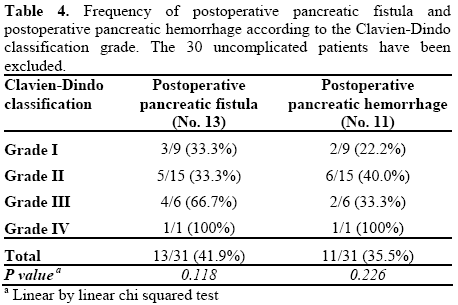
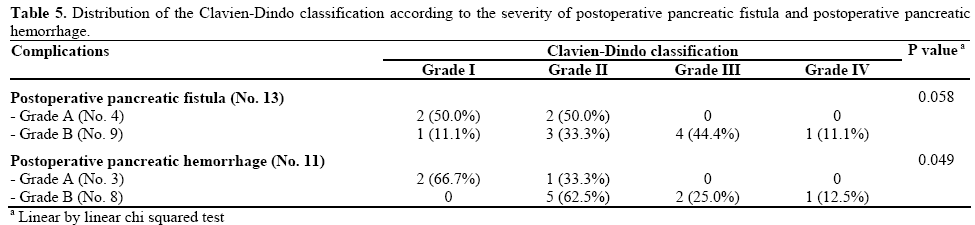
do najważniejszych powikłań po dystalnej trzustce należały pooperacyjna przetoka trzustkowa (14 pacjentów, 23,0%) i krwotok pooperacyjny (11 pacjentów, 18,0%). Jeden przypadek pooperacyjnej przetoki trzustkowej a nie został uznany za skomplikowanego pacjenta w klasyfikacji Clavien-Dindo, ponieważ nie zmienił normalnego przebiegu pooperacyjnego, jak również nie wymagał dodatkowego leczenia częstość występowania najważniejszych powikłań po resekcji trzustki jest podawana zgodnie z klasyfikacją Clavien-Dindo w tabeli 4. Częstość krwotoków pooperacyjnych z przetoki trzustkowej i pooperacyjnej wycięciu trzustki nie zwiększyła się znacząco od stopnia Clavien-Dindo i do stopnia IV (odpowiednio P=0,118 i P=0,226). W odniesieniu do ciężkości poważnych powikłań, pooperacyjna przetoka trzustkowa i krwotok po usunięciu trzustki były dodatnio powiązane (odpowiednio P=0,046 i P=0,023) z klasyfikacją Clavien-Dindo (Tabela 5). Pooperacyjna przetoka trzustkowa wykazywała istotną wartość (P=0,049), podczas gdy pooperacyjna przetoka trzustkowa była zbliżona do istotnego poziomu (P=0,058); w szczególności pooperacyjne przetoki trzustkowe i krwotoki pooperacyjne stopnia a występowały tylko w klasach I I II Clavien-Dindo.
dyskusja
według naszej wiedzy jest to pierwsze prospektywne badanie oceniające przydatność klasyfikacji Clavien-Dindo, systemu klasyfikacji zaprojektowanego do klasyfikacji przebiegu pooperacyjnego po dystalnej pankreatektomii zgodnie z leczeniem stosowanym w przypadku powikłań. W tej klasyfikacji stopnie I I II obejmują tylko niewielkie odchylenie od normalnego przebiegu pooperacyjnego, które można leczyć lekami, transfuzjami krwi, fizjoterapią i żywieniem, podczas gdy stopnie III i IV wymagają interwencji chirurgicznej, endoskopowej lub radiologicznej oraz pośredniej opieki lub zarządzania OIOM .
ten system klasyfikacji był obiektywny i prosty, ponieważ dane zapisane w naszej bazie danych można było łatwo przekształcić w nową klasyfikację. Po pierwsze, zauważyliśmy, że za pomocą tego systemu odsetek pacjentów z jakimkolwiek odchyleniem od normalnego przebiegu pooperacyjnego był bardzo wysoki (50.8%); tylko 49,2% pacjentów miało spokojny przebieg pooperacyjny. W literaturze brak warstwowego systemu klasyfikacji powikłań po operacji nie pozwalał na właściwą ocenę wyniku operacji. Prawdopodobnie z tego powodu ogólny wskaźnik zachorowalności pooperacyjnej po dystalnej pankreatektomii był mniejszy i miał szeroki zakres . Niektórzy autorzy niedawno zgłaszali ogólny wskaźnik zachorowalności po dystalnej pankreatektomii przy użyciu klasyfikacji Clavien-Dindo; Yoshioka et al. rozpoznano ogólny wskaźnik zachorowalności na poziomie 65%, z czego 61% było klasami I-II, podczas gdy tylko 4% było klasami III-IV; Seeliger et al. ogólny wskaźnik zachorowalności wynosił 56,4%, z czego 32,7% było w stopniu III, a 18,2% w stopniu III-IV.
w niniejszym badaniu pacjenci skomplikowani byli również częściej w stopniu i I II, stanowiąc około dwóch trzecich pacjentów skomplikowanych wymagających jedynie leczenia farmakologicznego, podczas gdy jedna trzecia pacjentów skomplikowanych wymagała leczenia na OIOM lub leczenia interwencyjnego.
pacjenci z normalnym przebiegiem pooperacyjnym (tj. pacjenci bez powikłań) mieli znacznie krótszy pobyt w szpitalu niż pacjenci zdefiniowani jako skomplikowani w systemie klasyfikacji Clavien-Dindo. Tak więc, naszym zdaniem, ten system klasyfikacji wydaje się być przydatny w rozpoznawaniu normalnego przebiegu pooperacyjnego od skomplikowanego; niemniej jednak pacjenci bez powikłań i pacjenci z I stopnia są podobni, ponieważ i stopień nie obejmował szczególnego leczenia farmakologicznego, a jedynie infekcje ran, które otworzyły się przy łóżku. Długość pobytu w szpitalu znacznie wzrosła dla klas II-III, co dowodzi, że klasyfikacja Clavien-Dindo jest przydatnym narzędziem do rozróżniania między zwiększonym stopniem nasilenia powikłań. Ponadto wynik ten sugeruje, że pacjenci poddawani leczeniu interwencyjnemu mieli większy wpływ kliniczny na długość pobytu w szpitalu niż pacjenci, którzy potrzebowali jedynie leczenia.
w odniesieniu do zależności między klasyfikacją Clavien-Dindo a najważniejszymi powikłaniami po dystalnej trzustce, należy przede wszystkim podkreślić, że pooperacyjne przetoki trzustkowe A nie są czasami włączane do skomplikowanych przypadków systemu klasyfikacji Clavien-Dindo. Wynika to prawdopodobnie z faktu, że w większości przypadków pooperacyjne przetoki trzustkowe A nie mają wpływu klinicznego i nie wymagają żadnego leczenia. Ponadto u pacjentów z i lub II stopniem choroby w około 50% przypadków nie wystąpiły poważne powikłania, podczas gdy w III I IV stopniu choroby zawsze występowały poważne powikłania. W związku z tym klasyfikacja Clavien-Dindo odpowiednio wyselekcjonowała pacjentów wymagających dodatkowej interwencji chirurgicznej, radiologicznej lub endoskopowej; w rzeczywistości nasilenie zarówno pooperacyjnej przetoki trzustkowej, jak i krwotoku pooperacyjnego było pozytywnie związane z nasileniem klasyfikacji Clavien-Dindo.
podsumowując, klasyfikacja Clavien-Dindo stanowi obiektywny i prosty sposób zgłaszania wszystkich powikłań u pacjentów poddawanych dalszej pankreatektomii. Ten system klasyfikacji pozwala nam odróżnić normalny przebieg pooperacyjny od wszelkich odchyleń i w zadowalający sposób odróżnia nasilenie powikłań. Wreszcie, zgodnie z naszym doświadczeniem, ten system klasyfikacji wydaje się być szczególnie interesujący w porównaniu różnych powikłań między różnymi ośrodkami chirurgicznymi trzustki. Jednak jednoznaczne stwierdzenie wartości klinicznej nie jest jeszcze możliwe ze względu na małą liczbę przypadków, ale obiecujące wyniki powinny zachęcać do dalszej oceny w większej kohorcie z celem ewentualnego ustanowienia standardowej klasyfikacji.
konflikty interesów
autorzy nie mają potencjalnych konfliktów interesów
- van Heek NT, Kuhlmann KF, Scholten RJ, de Castro SM, Busch OR, van Gulik TM, et al. Objętość i śmiertelność w szpitalu po resekcji trzustki: przegląd systematyczny i ocena interwencji w Holandii. Ann Surg 2005; 242:781-7.
- Simons JP, Shah SA, NG SC, Whalen GF, Tseng JF. Krajowe wskaźniki powikłań po trzustce: ponad zwykłą śmiertelność. J. Surg 2009; 13: 1798-805.
- Yoshioka R, Saiura A, Koga R, Seki M, Kishi Y, Morimura R, et al. Czynniki ryzyka wystąpienia klinicznej przetoki trzustkowej po dystalnej pankreatektomii: analiza kolejnych 100 pacjentów. World J Surg 2010; 34: 121-5.
- Bassi C, Dervenis C, Butturini G, Fingerhut a, Yeo C, Izbicki J, et al. Pooperacyjna przetoka trzustkowa: definicja międzynarodowej grupy badawczej (ISGPF). Chirurgia 2005; 138: 8-13.
- Wente MN, Veit JA, Bassi C, Dervenis C, Fingerhut a, GOUMA DJ, et al. Postpancreatectomy krwotok (PPH): międzynarodowa grupa badawcza chirurgii trzustki (ISGPS) definicja. Chirurgia 2007; 142:20-5.
- Wente MN, Bassi C, Dervenis C, Fingerhut a, Gouma DJ, Izbicki JR, et al. Opóźnione opróżnianie żołądka (DGE) po operacji trzustki: sugerowana definicja przez międzynarodową grupę badawczą chirurgii trzustki (ISGPS). Chirurgia 2007; 142: 761-8.
- Clavien PA, Sanabria JR, Strasberg SM. Proponowana klasyfikacja powikłań po zabiegach chirurgicznych z przykładami przydatności w cholecystektomii. Chirurgia 1992; 111: 518-26.
- Dindo D, Demartines N, Clavien PA. Klasyfikacja powikłań chirurgicznych. Nowa propozycja z oceną w kohorcie 6336 pacjentów i wynikami ankiety. Ann Surg 2004; 240:205-13.
- Clavien PA, Barkun J, de Oliveira ML, Vauthey JN, Dindo D, Schulick RD, et al. Klasyfikacja clavien-Dindo powikłań chirurgicznych: pięcioletnie doświadczenie. Ann Surg 2009; 250: 187-96.
- Seeliger H, Christians S, Angele MK, Kleespies a, EICHHORN ME, Ischenko I, et al. Czynniki ryzyka powikłań chirurgicznych w dystalnej pankreatektomii. Am J Surg 2010; 200: 311-7.