- Innledning
- Materialer Og Metoder
- Studiedesign
- Inklusjonskriterier
- Diagnose
- Operasjonsgruppe
- Strålebehandlingsgruppe
- Klassifisering Av Svulster
- Kirurgisk Program
- Statistisk Analyse
- Resultater
- Operasjonsgruppe
- Deltakere
- Svulstenes Natur
- Kirurgiske Utfall
- Strålebehandlingsgruppe
- Symptomatiske Utfall
- Radiologiske Utfall
- Videre Behandling
- Diskusjon
- Konklusjon
- Data Availability Statement
- Etikkerklæring
- Forfatterbidrag
- Finansiering
- Interessekonflikter
Innledning
Cerebellopontine angle meningiomer utgjør 6-15% av svulstene i cerebellopontine angle region (1). De er preget av den dype tumorplasseringen, smale kirurgiske felt og nærhet til hjernestammen, flere par (V–XI) kraniale nerver (2). I dag er kirurgisk behandling førstevalget for store cerebellopontin vinkel meningiomer, mens små cerebellopontin vinkel meningiomer alltid behandles med stereotaktisk strålebehandling, farmakoterapi og eksperimentell terapi (3). I de senere år har mange studier funnet at stereotaktisk strålebehandling hadde begrensninger av lav tumorkontrollrate, hjerneødem etter behandling og vevadhesjon, noe som hindret de videre behandlingene (4). Derfor blir flere og flere små cerebellopontin vinkel meningiom pasienter til kirurgisk behandling.
Materialer Og Metoder
Studiedesign
en retrospektiv analyse av små cerebellopontin vinkel meningiom pasienter ble utført. Disse pasientene ble operert i nevrokirurgisk avdeling ved Det Første Tilknyttede Sykehuset I Soochow University mellom januar 2010 og desember 2019. Disse pasientene ble klassifisert som operasjonsgruppe. Vi har også gjennomgått litteraturen om stereotaktisk strålebehandling av små cerebellopontin vinkel meningiomer fra de siste 10 årene. De kliniske dataene fra pasienter i litteraturen ble samlet og analysert, og disse pasientene ble klassifisert som strålebehandlingsgruppen. Vi analyserte forskjellene mellom de to gruppene, inkludert arten av svulster, symptomer før og etter behandling, nevrologiske underskudd og prognose. Til slutt undersøkte vi de kirurgiske resultatene av små cerebellopontin vinkel meningiomer og oppsummerte kirurgisk erfaring.
Inklusjonskriterier
Diagnose
for å skille meningeomer Fra andre cerebellopontinvinkeltumorer, som akustiske nevrom og gliomer, ble alle pasientene diagnostisert ved både radiologisk og histopatologisk undersøkelse, inkludert MR, CT, PET og sstr2 ligander. Både dural hale tegn PÅ MR og ingen utvidelse av indre øregang PÅ CT er de viktigste differensialpunktene mellom cerebellopontine vinkel meningiomer og akustiske neuromer. For å skille meningeomer i cerebellopontinvinkelen fra gliomer og metastaser ble pasientene konvensjonelt testet MED MR-spektroskopi (5). Når det gjelder histologiske aspekter, ble immunhistokjemisk analyse også konvensjonelt testet, SOM HE-farging, Vimentin-farging, EMA-farging, Ki-67 og CD56.
Operasjonsgruppe
(1) pasientene med små meningeomer i cerebellopontinvinkel ble operert mellom januar 2010 og desember 2019, (2) tumorvolum ≤ 8 cm3, (3) ingen relatert behandling før kirurgi, (4) ingen andre nervesystemsykdommer, og (5) holdt kontakten under oppfølging.
Strålebehandlingsgruppe
(1) pasientene med små meningeomer i cerebellopontinvinkel ble hentet fra litteraturen om stereotaktisk strålebehandling, som ble publisert mellom januar 2010 og desember 2019, (2) de inkluderte pasientene hadde fullstendige data før og etter behandling, (3) ingen andre nervesystemsykdommer, og (4) holdt kontakten under oppfølging.
Oppfølgingen besto av rutinemessig besøk av pasientene og utført MR-eller CT-tester hver 3. -6. måned de første 3 årene etter behandling, og deretter besøk og testing hvert år.
Klassifisering Av Svulster
basert på det sentrale stedet for dural vedlegg, cerebellopontine vinkel meningiomer ble klassifisert i tre typer (6): fremre svulster var de som stammer fra tentorium cerebelli eller petrous bein dura anterior den indre øregangen; midtre svulster var de som stammer fra dura mater i den indre øregangen; bakre svulster var de som stammer fra sigmoid og tverrgående bihuler eller petrous bein dura posterior den indre øregangen (Figur 1).
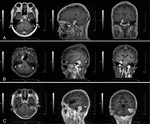
Figur 1. Tre typer små cerebellopontin vinkel meningiomer. (A) Anterior. (B) Midten. (C) Bakre.
basert på tumorpatologi ble meningeomer i cerebellopontin vinkel klassifisert i TRE grader: WHO grad i (lav tilbakefall og lav invasiv vekst), WHO GRAD II (høy tilbakefall og høy invasiv vekst), OG who GRAD III (sterk tilbakefall og metastasere systemisk).
basert på graden av tumorreseksjon ble pasienter med cerebellopontin vinkel meningiomer delt inn i fem grader: Simpson grad I: Total reseksjon av meningeom, dural vedlegg og hodeskalle; Simpson grad II: total reseksjon av meningiom og elektrokoagulasjon eller laserbehandling med dural vedlegg; Simpson grad III: total reseksjon av meningiomer og ingen behandling med dural vedlegg og hodeskalle; Simpson grad IV: delvis reseksjon av meningiomer; Simpson grad V: dekompresjon og tumorbiopsi.
Tumorprogresjon og regresjon ble definert som volumendringer på mer enn 15% ved radiologisk undersøkelse.
Kirurgisk Program
Alle pasientene brukte subokipital retrosigmoid tilnærming. En subokipital retrosigmoid rett snitt på ca 8-10 cm ble laget på den berørte siden. Den lange diameteren på det ovale beinvinduet var 5 cm, og den korte diameteren var 3,5 cm. Benvinduet opp til tverrgående sinus, lateral til mastoidrotten, eksponerte vinkelen mellom sigmoid og tverrgående sinus. Skjær dura, strukket lillehjernen, åpnet opp cisterna magna, og sluppet cerebrospinalvæsken. Endelig ble cerebellopontin vinkel meningioma fullstendig resektert, og passet på å beskytte petrous venen, trigeminusnerven og abducens nerve. Under operasjonen ble elektrofysiologisk overvåking brukt til å overvåke ansikts-og akustiske nerver.
Statistisk Analyse
alle de statistiske analysene ble utført MED SPSS versjon 22.0. De parametriske kontinuerlige variablene ble rapportert som gjennomsnittlig ± standardavvik. De ikke-parametriske variablene ble rapportert som medianen med området. Kliniske utfall og tegn og symptomer ble rapportert som data i tre kategorier(forbedring eller utvidelse, ingen endring, forverring eller reduksjon). Den uavhengige prøven t-test ble utført for to kategorier av data, OG ANOVA ble utført for tre-kategori data. Chi-square-testen ble utført for å sammenligne nominelt distribuerte kategoriske variabler. Logistisk regresjonsanalyse ble utført for multivariate analyser. P-verdier mindre enn 0,05 ble vurdert å være statistisk signifikante.
Resultater
Operasjonsgruppe
Deltakere
Totalt 162 pasienter med små meningeomer i cerebellopontin vinkel ble inkludert, inkludert 53 menn og 109 kvinner, med en gjennomsnittsalder på 54,85 år (21-89 år). De preoperative symptomene var hodepine og svimmelhet (96), hørselstap og tinnitus (48), ansiktsfølelse og lammelse (29), gangstabilitet og ataksi (28), heshet, dårlig hosterefleks (16). Det var 77 pasienter med to eller flere symptomer og 64 pasienter uten symptomer før diagnosen.
Svulstenes Natur
volumet av svulster varierte fra 1,042 til 8,161 cm3, med et gjennomsnitt på 4,710 cm3; 72 pasienter hadde fremre svulster, 41 pasienter hadde midtre svulster og 49 pasienter hadde bakre svulster; 148 pasienter hadde WHO grad i svulster og 14 pasienter hadde WHO grad ii svulster.
Kirurgiske Utfall
det var 152 Tilfeller Av Simpson grad I og 10 Tilfeller Av Simpson GRAD II, 41 tilfeller av postoperativ symptomlindring, 110 tilfeller uten signifikant endring, 11 tilfeller av forverring eller nye symptomer.
Strålebehandlingsgruppe
totalt 1644 pasienter med små meningeomer i cerebellopontin vinkel ble inkludert, inkludert 335 menn og 1309 kvinner (Tabell 1).
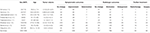
Tabell 1. Kjennetegn ved pasienter i litteratur.
i strålebehandlingsgruppen hadde 971 pasienter (59,1%) ingen signifikant endring i symptomer etter behandling, 546 pasienter (33,2%) viste bedring i symptomer, og 127 pasienter (7,7%) viste forverring av symptomer eller utviklet nye nevrologiske symptomer.
Det var 151 pasienter (9.2%) i strålebehandlingsgruppen med tilbakefall av tumor under oppfølging.
det var 54 pasienter (3,3%) som fikk andre stereotaktisk strålebehandling, og 62 pasienter (3,8%) gjennomgikk kirurgi under oppfølging.
Symptomatiske Utfall
i operasjonsgruppen hadde 102 pasienter (63,0%) ingen signifikant endring i symptomer etter operasjonen, 49 pasienter (30,2%) viste bedring i symptomer, og 11 pasienter (6,8%) viste forverring av symptomer eller utviklet nye nevrologiske symptomer. Det var ingen signifikant forskjell i symptomforringelsesraten mellom operasjonsgruppen og strålebehandlingsgruppen, med unntak Av Andrew et al.s studie (Tabell 2). Symptom forverring rate Av Andrew et al. var betydelig høyere enn for operasjonsgruppen.
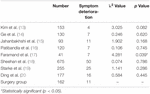
Tabell 2. Symptom forverring rate.
Radiologiske Utfall
det var 10 pasienter (6,2%) i operasjonsgruppen med tilbakefall av tumor under oppfølging. Vi fant ingen signifikant forskjell i tumorforstørrelsesrate mellom operasjonsgruppen og strålebehandlingsgruppen, med unntak Av Robert et al. (Tabell 3). Tumor utvidelse rate Av Robert et al. var betydelig høyere enn for operasjonsgruppen.
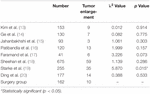
Tabell 3. Tumor utvidelse rate.
Videre Behandling
i operasjonsgruppen var det en pasient (0,6%) som gjennomgikk en andre reseksjon, og 12 pasienter (7,4%) fikk stereotaktisk strålebehandling under oppfølging. Vi fant ingen signifikant forskjell i den videre behandlingsraten mellom operasjonsgruppen og strålebehandlingsgruppen, bortsett Fra Kyung et al. Og Andrew et al. (Tabell 4). Den videre behandling rate Av Kyung et al. var betydelig lavere enn for kirurgi gruppen, mens den videre behandling rate Av Andrew et al. var betydelig høyere enn for operasjonsgruppen.
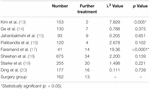
Tabell 4. Videre behandling.
I operasjonsgruppen var WHO grad II og Simpson grad II risikofaktorer for videre behandling (Tabell 5).

Tabell 5. Risikofaktorer for videre behandling.
Diskusjon
valg av kirurgi eller stereotaktisk strålebehandling avhenger av pasientens generelle situasjon og arten av svulster (7). De fleste av cerebellopontin vinkel meningiomer tilhører godartede svulster. Den kirurgiske effekten av cerebellopontin vinkel meningiomer er alltid fornøyd, og satsene for både postoperativ symptomforringelse og tumorforstørrelse er lavere enn andre nervesystemtumorer. Men kompresjon av hjernestammen og lillehjernen er en hyppig forekomst av cerebellopontin vinkel meningiomer, spesielt hos pasienter med store cerebellopontin vinkel meningiomer, kan høyt intrakranielt trykk føre til herniation og akutt hydrocephalus. Enten fullstendig eller delvis reseksjon kan redusere risikoen for komplikasjoner betydelig. Derfor er kirurgi det beste valget for pasienter med store cerebellopontin vinkel meningiomer. For små cerebellopontin vinkel meningiomer, stereotaktisk strålebehandling, inkludert Gamma Kniv, cyber kniv og andre typer lineær akselerator (8), er universelt anerkjent som førstevalg. Med utviklingen av medisinsk behandling OG popularisering AV MR, blir tidlig diagnose av cerebellopontin vinkel meningiom i småvolum eller asymptomatisk stadium mulig. Tidlig diagnose og behandling forbedrer prognosen for cerebellopontin vinkel meningiom, samt å bringe en forvirring av valg mellom kirurgi og stereotaktisk strålebehandling for liten cerebellopontin vinkel meningiom. I betraktning av ødem og adhesjon av hjernevev etter stereotaktisk strålebehandling, som hindret den videre operasjonen, har flere og flere studier støttet tidlig kirurgiske behandlinger.
når det gjelder å lindre preoperative symptomer, var symptomforringelsesraten i operasjonsgruppen lik eller enda lavere enn frekvensen i strålebehandlingsgruppen. Sammenlignet med stereotaktisk strålebehandling, kan kirurgisk behandling noen ganger føre til bedre resultater i å lindre preoperative symptomer. Ødem i perifert hjernevev er en vanlig bivirkning av stereotaktisk strålebehandling. Hevelse av hjernevev vil forverre spenningen og kompresjonen av nerver, noe som er grunnen til at symptomene blir verre etter stereotaktisk strålebehandling. For å redusere nerveskade og lindre symptomforringelse, må operatørene nøye beskytte hjernevev, nerver og blodårer under operasjonen. Sammenlignet med vanlige meningiomer i cerebellopontinvinkelen, krever kirurgisk operasjon på små meningiomer i cerebellopontinvinkelen mer beskyttelse for nerver og blodårer, og nevroelektrofysiologisk overvåking under hele operasjonsprosessen anses som nødvendig, noe som bidrar til lavere symptomforringelse i operasjonsgruppen. Den vanligste kliniske manifestasjonen av små cerebellopontin vinkel meningiomer er funksjonelle defekter i ansikts-og hørselsnerven. Derfor er beskyttelse av ansikts-og hørselsnerven et sentralt punkt i operasjonen. Ulike typer cerebellopontin vinkel meningiomer vil presse ansikts-og hørselsnerven til forskjellige stillinger (9). Dermed er det første trinnet i små cerebellopontin vinkel meningiomas kirurgi lokalisere ansikts-og hørselsnerven. Anterior svulster vanligvis presse ansikts og auditive nerver til lateral eller lateral nedre side. Bakre svulster skyver vanligvis ansikts-og hørselsnerven til medial eller medial dårligere side. Midtre svulster skyver vanligvis ansikts-og hørselsnerven vertikalt (Figur 2). På grunn av kompresjon av svulsten blir ansikts-og hørselsnerven ofte langstrakt og blir tynn og misfarget.
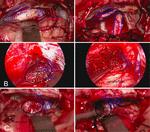
Figur 2. (A) Fremre svulster skyver ansikts-og hørselsnerven til sidesiden. (B) Midtre svulster skyver nerve til det ventrale aspektet. (C) Bakre svulster skyver nerve til den mediale dårligere siden.
under operasjonen må operatøren insistere på skarp separasjon når man separerer svulsten fra ansikts-og hørselsnerven. Traksjonen av ansikts-og hørselsnerven og cerebellum bør minimeres. Næringskarene rundt ansikts-og hørselsnerven bør bevares så mye som mulig. Selv om ansikts-og hørselsnerven er anatomisk bevart etter operasjonen, eksisterer fortsatt tap av nervefunksjon hos mange pasienter, noe som kan skyldes invasiv vekst av svulster, intraoperativ trekkraft og varmeledningsskade forårsaket av elektrokoagulasjon (10). Effektiv intraoperativ neuroelektrofysiologisk overvåking kan redusere nevronskaden ved å muliggjøre rettidig plassering av ansikts-og hørselsnerven, og dermed øke hastigheten på nervefunksjonen.
når det gjelder hemming av tumorprogresjon, er tumorrepetisjonen i operasjonsgruppen lik eller til og med lavere enn tumorforstørrelsesraten i strålebehandlingsgruppen. Sammenlignet med stereotaktisk strålebehandling, kan kirurgisk behandling føre til bedre resultater i å hemme tumorprogresjon. Stereotaktisk strålebehandling, hovedsakelig refererer Til Gamma Kniv og cyber kniv, undertrykker tumorprogresjon ved å drepe tumorceller. Målet for stereotaktisk strålebehandling er vanligvis plassert i sentrum av svulster, og dosen reduseres med avstanden fra sentrum av svulster. Selv om perifer doseforbedringsteknologi har dukket opp de siste årene, eksisterer problemet med ufullstendig tumorgrenseinaktivering fortsatt, noe som også fører til økning av svulstforstørrelsesraten i strålebehandlingsgruppen (11). For kirurgisk behandling av små cerebellopontin vinkel meningiomer, total reseksjon av svulsten, dural vedlegg, og skallen er nøkkelen til å forebygge svulst tilbakefall. I kirurgisk prinsipp må operatøren resektere dural vedlegg og skallen etter tumorreseksjon for å oppnå Simpson grade I. Når dural vedlegg og skallen ble resektert ufullstendig, er elektrokoagulasjon viktig for å redusere muligheten for svulst tilbakefall og oppnå Simpson klasse II. med utviklingen av radiofrekvens laser skalpeller og andre mikroinstrumenter, blir kirurgisk behandling av dural vedlegg og skallen reseksjon blitt mer og mer standardisert. Den totale tumorreseksjonsraten for små meningeomer i cerebellopontinvinkelen øker, og tumorresepturen avtar år etter år.
mange radioterapi studier har rapportert at tilbakefall av små cerebellopontin vinkel meningiomer er forbundet med patologi av svulster. Who klasse ii meningiomer er mer sannsynlig å gjenta enn WHO klasse i meningiomer, som er relatert til karakteristikken for høy invasiv vekst. Stereotaktisk strålebehandling kan imidlertid ikke få svulstvevet til å undersøke svulstens patologi direkte. Derfor er graden av cerebellopontin vinkel meningeomer behandlet med strålebehandling hovedsakelig utledet fra imaging undersøkelse, noe som er usikkert. I motsetning til stereotaktisk strålebehandling kan kirurgi direkte skaffe svulstvev for patologisk undersøkelse og veilede videre behandling gjennom de nøyaktige patologiske undersøkelsesresultatene. I den foreliggende studien var WHO grad II og Simpson grad II risikofaktorene for tilbakefall av tumor etter operasjon. Derfor må pasienter MED WHO klasse II eller Simpson klasse II som gjennomgår kirurgi, motta ytterligere behandlinger tidlig i stedet for å vente på tilbakefall av svulster. Dette er også årsaken til at tilbakefall i operasjonsgruppen var noe lavere enn svulstforstørrelsesraten i strålebehandlingsgruppen.
når det gjelder videre behandling, var den videre behandlingsraten i operasjonsgruppen lik eller enda lavere enn den som ble rapportert i strålebehandlingsgruppen. Sammenlignet med stereotaktisk strålebehandling kan derfor pasienter med kirurgisk behandling ha lavere sannsynlighet for ytterligere behandlinger. I Kyung et al.s studie var fagene asymptomatiske pasienter med små cerebellopontin vinkel meningiomer. Mangel på symptomer eller relativt milde symptomer kan redusere pasientens subjektive ønske om behandling, noe som kan være grunnen til den videre behandlingsfrekvensen I Kyung et al. var lavere enn det som ble rapportert i operasjonsgruppen. I strålebehandlingsgruppen var det ingen signifikant forskjell mellom antall pasienter som valgte videre strålebehandling og antall pasienter som vendte seg til kirurgi. I operasjonsgruppen var det 1 pasient (0,6%) som gjennomgikk en andre reseksjon, og 12 pasienter (7,4%) fikk stereotaktisk strålebehandling under oppfølging. Årsaken til videre strålebehandling for pasienter i operasjonsgruppen var svulstens høye invasivitet og ufullstendig behandling av dural vedlegg og hodeskalle (12). I likhet med andre meningeomer er stereotaktisk strålebehandling av små cerebellopontin vinkel meningiomer mer sannsynlig å være en hjelpebehandling for å hemme tumorprogresjon etter operasjon.
de kirurgiske komplikasjonene omfattet hovedsakelig dysfunksjon av ansikts-og hørselsnerven, trigeminusnerven og bakre kranialnervene samt hydrocephalus. Ansiktslammelse, ansikts nummenhet og hørselstap kan alvorlig påvirke pasientens livskvalitet etter operasjonen. Symptomene på bakre kranialnerveskade, som heshet, dysartri og svekket hostrefleks, påvirker prognosen hos pasienter etter operasjonen betydelig. På grunn av den lille størrelsen på svulsten er komplikasjoner, som hydrocephalus og intracerebral blødning, sjeldne hos pasienter med små cerebellopontin vinkel meningiomer.
Konklusjon
sammenlignet Med stereotaktisk strålebehandling, kan kirurgisk behandling av små cerebellopontin vinkel meningiomer noen ganger føre til bedre resultater i å lindre preoperative symptomer og hemme tumorprogresjon. Når det gjelder videre behandling, sammenlignet med usikkerheten om stereotaktisk strålebehandling, kan kirurgisk behandling oppnå nøyaktige patologiske undersøkelsesresultater for å veilede den videre behandlingen. I likhet med store svulster, bør kirurgisk behandling være førstevalg for små cerebellopontin vinkel meningiomer, mens stereotaktisk strålebehandling, farmakoterapi og eksperimentell terapi er mer egnet som supplement til kirurgisk behandling.
Data Availability Statement
rådata som støtter konklusjonene i denne artikkelen vil bli gjort tilgjengelig av forfatterne, uten unødig reservasjon.
Etikkerklæring
studiene som involverte menneskelige deltakere ble gjennomgått og godkjent av Institutional Review Board og Ethics Committee of The First Affiliated Hospital Of Soochow University. Pasientene / deltakerne ga skriftlig informert samtykke til å delta i denne studien.
Forfatterbidrag
jw og GC utformet studien. JB, PP, HY, WG, YL, ZY og ZW utførte forsøkene og analyserte dataene. JB skrev manuskriptet. Alle forfatterne har lest og godkjent manuskriptet. JB, PJ og HY har bidratt like mye til dette arbeidet. Alle forfattere bidro til artikkelen og godkjente den innsendte versjonen.
Finansiering
dette arbeidet ble støttet Av Jiangsu Provincial Medical Key Talent grant (ZDRCA2016040) og grant (SYS2019045) Fra Regjeringen I Suzhou.
Interessekonflikter
forfatterne erklærer at forskningen ble utført i fravær av kommersielle eller økonomiske forhold som kan tolkes som en potensiell interessekonflikt.
1. Kankane VK, Warade AC, Misra BK. Nonvestibular schwannoma svulster i cerebellopontine vinkel: en enkelt kirurg opplevelse. Asiatisk J Neurosurg. (2019) 14:154–61. doi: 10.4103 / ajns.ajns_335_17
CrossRef Fulltekst | Google Scholar
2. Faramand A, Kano H, Niranjan A, Park K-J, Flickinger JC, Lunsford LD. Tumorkontroll og kranialnerveutfall etter adjuvant radiokirurgi ved lavgradig hodeskallebase meningeomer. Verden Nevrokirurg. (2019) 127: e221-9. doi: 10.1016 / j.wneu.2019.03.052
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
3. Spena G, Sorrentino T, Altieri R, Zinis LR, Stefini R, Panciani PP, et al. Tidlig karriere kirurgisk praksis for cerebellopontin vinkel svulster i en tid med radiokirurgi. J Neurol Surg B Hodeskallebase. (2018) 79:269–81. doi: 10.1055 / s-0037-1606826
PubMed Abstrakt / Fulltekst / Google Scholar
4. Magill ST, Lee DS, Lucas CG, Raleigh DR, Aghi MK, et al. Kirurgisk utfall etter reoperasjon for tilbakevendende hodeskallebase meningiomer. J Nevrokirurg. (2018) 130:876–83. doi: 10.3171 / 2017.11.jns172278
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
5. Nowosielski M, Galldiks N, Iglseder S, Kickingleder P, Deimling A, Bendszus M, et al. Diagnostiske utfordringer i meningiom. J Neuro Oncol. (2017) 19:1588–98.
Google Scholar
6. Magill ST, Rick JW, Chen WC, Haase DA, Ralelgh DR, Aghl MK, Et al. Petrous ansikt meningiomer: klassifisering, kliniske syndromer og kirurgiske utfall. Verden Nevrokirurg. (2018) 114: e1266-74. doi: 10.1016 / j.wneu.2018.03.194
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
7. Tomasello F, Angileri FF, Conti A, Scibilia A, Cardali S, Torre DL, et al. Petrosal meningiomer: faktorer som påvirker utfallet og rollen som intraoperativ multimodal hjelp til mikrokirurgi. Nevrokirurgi. (2019) 84:1313–24. doi: 10.1093 / neuros / nyy188
Kryssref Fulltekst / Google Scholar
8. Goldbrunner R, Minniti G, Preusser M, Jenkinson MD, Sallabanda K, Houdart E, et al. Eano retningslinjer for diagnose og behandling av meningiomer. Lancet Oncol. (2016) 17: e383-91. doi: 10.1016 / S1470-2045(16)30321-7
Full Text | Google Scholar
9. Js, Garzon-Muvdi T, Rogers D, Lim M, Gallia GL, Weingart J, et al. Risiko for å utvikle postoperative underskudd basert på tumorplassering etter kirurgisk reseksjon av intrakranielt meningeom. J Neurol Surg B Hodeskallebase. (2019) 80:59–66. doi: 10.1055 / s-0038-1667066
PubMed Abstrakt / Fulltekst / Google Scholar
10. D ‘ Amico RS, Banu MA, Petridis P, Bercow AS, Malone H, Praver M, et al. Effekt og utfall av ansiktsnervebesparende behandlingstilnærming til cerebellopontin vinkel meningiomer. J Nevrokirurg. (2017) 127:1231–41. doi: 10.3171 / 2016.10.JNS161982
Kryssref Fulltekst | Google Scholar
11. Iwai Y, Yamanaka K, Shimohonji W, Ishibashi K. Iscenesatt gamma kniv radiosurgery for store skallen base meningiomas. Cureus. (2019) 11: e6001. doi: 10.7759 / cureus.6001
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
12. Magill ST, Dalle Malm CL, Diaz MA, Jalili DD, Raleigh DR, Aghi MK, et al. Kirurgisk utfall etter reoperasjon for tilbakevendende ikke-skallebase meningiomer. J Nevrokirurg. (2018) 1:1–9. doi: 10.3171 / 2018. 6jns18118
Kryssref Full Tekst | Google Scholar
13. Kim KH, Kang SJ, Choi JW, Kong DS, Seol HJ, Nam DH, et al. Kliniske og radiologiske utfall av proaktiv Gamma Knivoperasjon for asymptomatiske meningiomer sammenlignet med det naturlige kurset uten inngrep. J Nevrokirurg. (2018) 1:1–10. doi: 10.3171 / 2017. 12jns171943
Kryssref Full Tekst | Google Scholar
14. Ge Y, Liu D, Zhang Z, Li Y, Li Y, Wang G, et al. Gamma Knife radiosurgery for intrakranielle godartede meningiomer: oppfølgingsutfall hos 130 pasienter. Nevrokirurg Fokus. (2019) 46: E7. doi: 10.3171 / 2019.3.FOCUS1956
CrossRef Fulltekst | Google Scholar
15. Jahanbakhshi A, Azar M, Kazemi F, Jalessi M, Chanideh I, Amini E. Gamma Kniv stereotaktisk radiokirurgi for cerebellopontin vinkel meningiom. Clin Neurol Nevrokirurg. (2019) 187:105557. doi: 10.1016 / j.clineuro.2019.105557
PubMed Abstrakt | CrossRef Fulltekst | Google Scholar
16. Patibandla MR, Lee CC, Tata A, Addagada GC, Sheehan JP. Stereotaktisk radiokirurgi FOR WHO grad i posterior fossa meningiomer: langsiktige resultater med volumetrisk evaluering. J Nevrokirurg. (2018) 129:1249–59. doi: 10.3171 / 2017. 6jns17993
Kryssref Full Tekst | Google Scholar
17. Faramand A, Kano H, Niranjan A, Johnson SA, Hassib M, Park KJ, et al. Kranialnerveutfall etter primær stereotaktisk radiokirurgi for symptomatiske hodeskallebase meningiomer. J Neurooncol. (2018) 139:341–8. doi: 10.1007 / s11060-018-2866-9
PubMed Abstrakt / Fulltekst / Google Scholar
18. Rm, Kano H, Barnett GH, Mathieu D, Chiang V, Et al. Gamma kniv radiosurgery for posterior fossa meningiomas: en multicenter studie. J Nevrokirurg. (2015) 122:1479–89. doi: 10.3171 / 2014. 10jns14139
Kryssref Full Tekst | Google Scholar
19. Starke RM, Williams BJ, Hiles C, Nguyen JH, Elsharkawy MIN, Sheehan JP. Gamma Kniv kirurgi for skallebase meningiomer. J Nevrokirurg. (2012) 116:588–97.
Google Scholar
20. Ding D, Starke RM, Kano H, Nakaji P, Barnett GH, Mathieu D, et al. Gamma kniv radiokirurgi for cerebellopontin vinkel meningiomer: en multicenter studie. Nevrokirurgi. (2014) 75:398-408; quiz 408. doi: 10.1227 / NEU.0000000000000480
PubMed Abstrakt | Kryssref Full Tekst / Google Scholar