

- Dr. Carman: Gratulerer med ferdigstillelsen av en svært omfattende, nesten 3-årig prosess som reviderer CEAP-klassifikasjonssystemet. MED CEAP sist oppdatert i 2004 og godt innblandet i venøs sykdomspraksis, hvorfor følte American Venous Forum (Avf) at Det trengte en oppdatering etter 15 år?
- Dr. Carman: Kan du kort forklare hvordan revisjonsprosessen begynte og de fire viktige hensynene som ble brukt til revisjonen?
- Dr. Carman: Kan du forklare og diskutere forskjellene mellom diskriminerende instrumenter og evaluerende instrumenter? Hvordan forbedrer et diskriminerende instrument som CEAP vår kliniske praksis?
- Dr. Carman: Muligens den mest brukte komponenten AV CEAP er C eller den kliniske komponenten. Men i de to siste revisjonene er etiologien, anatomien og fysiologikomponentene de som virkelig har blitt utvidet mest og blitt mer inkluderende og beskrivende i naturen. Fra ditt perspektiv, finner du dette mer nyttig klinisk eller fra et rapporteringsformål? Når vi rapporterer utvidede deler, spesielt de anatomiske og fysiologiske delene, rapporterer vi egentlig ikke de på en forskningsmote. Hva er praktisk bruk av disse pågående utvidelsene?
- Dr. Carman: hva tror Du er de tre beste styrkene i 2020 ceap-klassifiseringsoppdateringen?
- Dr. Carman: fra ditt perspektiv vet du at sår ikke alltid kommer tilbake på samme sted. Vi ser pasienter som har hatt flere episoder, men ikke nødvendigvis på samme sted. Var det noen hensyn til plassering av tilbakefall?
- Dr. Carman: hva ser du som den største begrensningen i 2020 CEAP-oppdateringen?
- Dr. Carman: For den første konsensuspublikasjonen i 1996 søkte AVF godkjenning fra joint council Of Society For Vascular Surgery (SVS) og det Nordamerikanske kapittelet I International Society For Cardiovascular Surgery. Du har tidligere referert TIL CEAP-klassifiseringen som konsensusdokumenter, men gitt det voksende antallet klinikere som er involvert i venøs sykdomspraksis, hvorfor var dette dokumentet begrenset til medlemmer av AVF-samfunnet uten å inkludere andre samfunnsmedlemskap i panelene eller påtegninger fra andre samfunn?
- Dr. Carman: Er Det noen planer for AVF å jobbe med større elektroniske medisinske journaler for å inkludere CEAP reporting standard og classification system som en modul for å lette rapporteringen? De kliniske forskerne har en måte å bruke prospektivt innsamlede data på, selv om det er på en retrospektiv måte og har konsistensen du leter etter eller inkluderer DEN i SVS-databasen. Tror du det ville hjelpe, eller ville det ha en skadelig effekt på å fremme venøs sykdom?
Dr. Carman: Gratulerer med ferdigstillelsen av en svært omfattende, nesten 3-årig prosess som reviderer CEAP-klassifikasjonssystemet. MED CEAP sist oppdatert i 2004 og godt innblandet i venøs sykdomspraksis, hvorfor følte American Venous Forum (Avf) at Det trengte en oppdatering etter 15 år?
Dr. Lurie: Takk For at du ga meg muligheten til å snakke om den reviderte klassifiseringen. Ceap-klassifiseringen er basert på vår nåværende forståelse av venøs patologi og manifestasjoner av kroniske venøse lidelser, som selvfølgelig endres over tid. DERFOR KREVER CEAP klassifisering periodiske revisjoner. De første revisjonene ble gjort i 2004 etter AT CEAP hadde eksistert i 7 år, og det tok lengre tid for den andre oppdateringen. AVF mente at det var nødvendig å analysere om klassifiseringen trengte revisjon. Det var en rekke forslag over tid som pekte på mangler og mangler i den eksisterende CEAP-klassifiseringen. En arbeidsgruppe måtte først undersøke om disse revisjonene var nødvendige, og i så fall foreslå hvilke som var rimelige for oppdatering.
Dr. Carman: Kan du kort forklare hvordan revisjonsprosessen begynte og de fire viktige hensynene som ble brukt til revisjonen?
Dr. Lurie: Det er et veldig viktig spørsmål. Hver gang du reviderer en klassifisering, selv om det er nødvendig, opprettes nye problemer. Med dette i bakhodet bestemte vi oss for at denne revisjonen skulle gjøres svært nøye for ikke å påvirke tidligere bruk AV CEAP-klassifisering. En viktig vurdering var at en revidert eller oppdatert klassifisering ville være bakoverkompatibel. Eventuelle publikasjoner eller rapporter som brukte CEAP før, kan fortsette å bli analysert uten avbrudd; hvorvidt vi har oppnådd dette, er ennå ikke sett. Vi bestemte oss også for at disse endringene skulle være bevisbaserte. Hvis en revisjon synes å være rimelig, men ikke har data for å støtte det, vil disse revisjonene trolig ikke bli akseptert. Den andre viktige delen var at det er utøvere som føler AT CEAP-klassifiseringen ikke er veldig praktisk. Det vi vurderte veldig seriøst for hver foreslått endring var hvor praktisk endringen var, om det ville øke bruken AV CEAP-klassifisering, eller gjøre det vanskeligere å implementere.
vi forstår at et klassifiseringssystem i utgangspunktet er et konsensusdokument. Det er ikke en systematisk analyse, selv om den inkluderer dette. Som konsensusdokument følger vi den mest hensiktsmessige metoden, som er den modifiserte Delphi-prosessen. Vi delte i utgangspunktet oppgaven i fire grupper for hver av komponentene I CEAP-klassifisering: klinisk, etiologi, anatomi og patologi. Det var flere runder med diskusjon for hvert forslag gjort. En kort oppsummering av endringer kan ses I Figur 1.
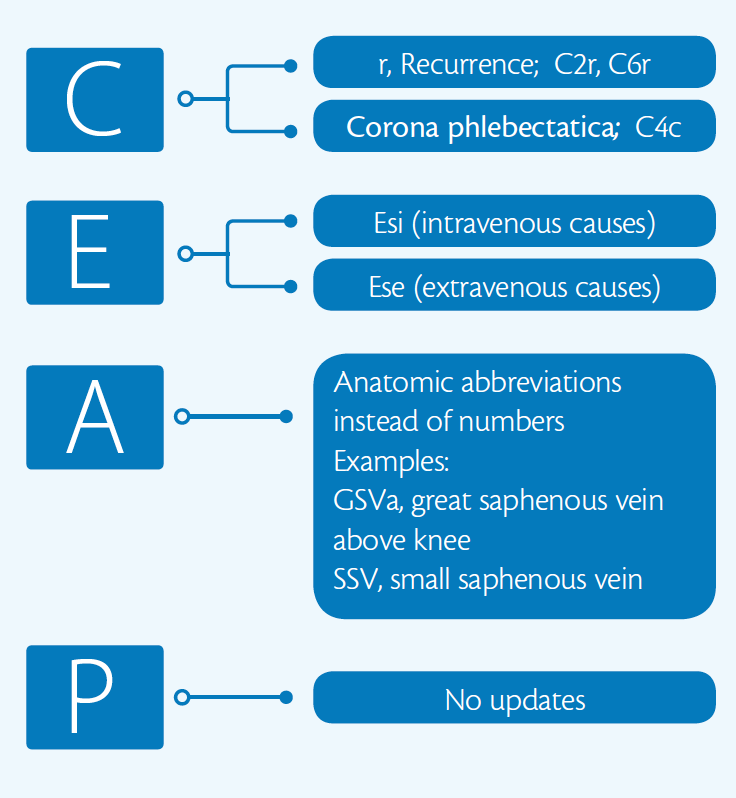
Figur 1. En kort oppsummering av 2020 revisjoner gjort TIL CEAP klassifisering. Modifisert Fra Lurie F, De Maeseneer MGR. 2020-oppdateringen AV CEAP-klassifiseringen: hva er nytt? Eur J Vasc Endovasc Surg. 2020; 59: 859-860. doi: 10.1016 / j.ejvs.2020.04.020
Dr. Carman: Kan du forklare og diskutere forskjellene mellom diskriminerende instrumenter og evaluerende instrumenter? Hvordan forbedrer et diskriminerende instrument som CEAP vår kliniske praksis?
Dr. Lurie: Diskriminerende instrumenter er utformet for å beskrive en tilstand, pasient eller sykdom som er forskjellig fra andre. Ved hjelp av dette instrumentet kan du plassere en pasient i en bestemt kategori, som er forskjellig fra en annen pasient. Kategorien som er tildelt en pasient kan og endres over tid. På hvert punkt bidrar et diskriminerende instrument til å avgjøre om pasientens tilstand er forskjellig eller den samme. Disse instrumentene kan ikke brukes til å måle størrelsen på en forskjell, for å vurdere alvorlighetsgraden av tilstanden, eller for å måle utfall. De viser bare om tilstanden er den samme eller om den er annerledes. Evaluerende instrumenter måler alvorlighetsgraden av en tilstand, og dens endring over tid eller som følge av en behandling. De inkluderer spørreskjemaer for livskvalitet og alvorlighetsgrad, for Eksempel Venøs Klinisk Alvorlighetsgrad.
CEAP klassifisering er et diskriminerende instrument. Undersøkelse av en pasient med kronisk venøs sykdom må inneholde en detaljert beskrivelse for hver av nedre ekstremiteter. CEAP-klassifiseringen gir en struktur, bidrar til å ta opp alle viktige aspekter ved manifestasjonene av kronisk venøs sykdom. Tegnene og symptomatisk status er komponenter i den kliniske klassen, Eller » C. » en fullstendig beskrivelse av et lem som er berørt av kronisk venøs sykdom, bør alltid inkludere etiologien, samt den anatomiske fordeling av endringene, og om det er refluksobstruksjon eller en kombinasjon av disse. Dette gjøres rutinemessig i hver praksis, men når du gjør det systematisk, ved å bruke EN CEAP-klassifisering, vil det gi deg en struktur og en enkel måte å kommunisere resultatene på.
Dr. Carman: Muligens den mest brukte komponenten AV CEAP er C eller den kliniske komponenten. Men i de to siste revisjonene er etiologien, anatomien og fysiologikomponentene de som virkelig har blitt utvidet mest og blitt mer inkluderende og beskrivende i naturen. Fra ditt perspektiv, finner du dette mer nyttig klinisk eller fra et rapporteringsformål? Når vi rapporterer utvidede deler, spesielt de anatomiske og fysiologiske delene, rapporterer vi egentlig ikke de på en forskningsmote. Hva er praktisk bruk av disse pågående utvidelsene?
Dr. Lurie: Det har vært et tvilsomt problem gjennom HISTORIEN TIL CEAP-klassifiseringen. La meg ta dette fra to perspektiver-forskningsperspektivet og deretter det kliniske perspektivet. Som klinisk forsker pådrar jeg det samme problemet gjentatte ganger: Vi har et godt spørsmål, og vi vet at vi har nok erfaring med pasienter til å løse spørsmålet, men når vi ser på journalene, finner vi hull hver gang; vi er ikke perfekte. Når vi skriver klinikknotatet, savner vi ofte noe som blir svært viktig i fremtiden. Dette er den mest alvorlige begrensningen av alle retrospektive studier; vi samler ikke systematisk inn informasjon.
La meg nå ta opp dette fra det kliniske perspektivet. For eksempel, når vi undersøker en pasient med kronisk venøs sykdom med lipodermatosklerose, begynner vi å se på mulige årsaker. Vi vil vite om det er en primær sykdom begrenset til overfladisk refluks, en obstruktiv sykdom i femoropopliteal segmentet, eller en hindring i iliac venen, fordi behandlingen vil være forskjellig for hver innstilling. Identifikasjon og dokumentasjon av denne informasjonen er komponenter av egnet klinisk behandling. De er e, A og P komponenter AV CEAP klassifisering. I stedet for å skrive en hel beskrivelse av pasienten og beskrive ultralyd eller andre imaging funn hver gang, kan vi bare skrive EN CEAP formel som har all denne informasjonen inkludert. I praksis skaper det en enkel struktur for å løse den viktigste delen av sykdommen.
Dr. Carman: hva tror Du er de tre beste styrkene i 2020 ceap-klassifiseringsoppdateringen?
Dr. Lurie: For det første tror jeg den viktigste oppdateringen ble gjort for etiologi: et eget skille for ekstravenøse og intravenøse årsaker til sekundær sykdom. Disse forholdene kan se like ut, med pasienter som har de samme tegn og symptomer, men de krever svært forskjellige behandlinger. Noen ganger gir kliniske rapporter i tidsskriftene ikke mening fordi vi ikke vet hvor mange av de innmeldte pasientene i en studie har en sykdom forårsaket av fedme eller ekstern kompresjon mot hvor mange som ble forårsaket av som en følge av dyp venetrombose. Jeg tror at inkludert de to underkategorier av sekundær kronisk venøs sykdom er en av de store styrkene i den reviderte klassifiseringen.
For Det Andre er beslutningen om å erstatte tallene i den anatomiske beskrivelsen med vanlige forkortelser, noe som gjør det til et mer naturlig språk for klinikerne og gjør CEAP enklere å bruke. Jeg tror ikke at mange utøvere husker At A4 I CEAP står for den lille saphenøsvenen. Bytte nummer fire med forkortelsen » SSV «kan være veldig nyttig, spesielt i kombinasjon med» P » AV CEAP. Når det er skrevet som «As, PrSSV», beskriver det tydelig at bare overfladiske vener påvirkes, og spesielt at det er refluks i den lille saphenøsvenen.
for Det Tredje er modifikatoren R For tilbakevendende åreknuter og tilbakevendende sår en utmerket revisjon. Tilbakevendende sår og tilbakevendende åreknuter har forskjellig naturhistorie og krever forskjellig behandling sammenlignet med den første episoden av sårdannelse eller ubehandlede åreknuter.
Dr. Carman: fra ditt perspektiv vet du at sår ikke alltid kommer tilbake på samme sted. Vi ser pasienter som har hatt flere episoder, men ikke nødvendigvis på samme sted. Var det noen hensyn til plassering av tilbakefall?
Dr. Lurie: Et godt spørsmål, og ja, det ble diskutert flere ganger. Min erfaring er at et tilbakevendende sår på samme sted kan være mer av en kronisk hudtilstand og ikke alltid forbundet med korrigerbare venøse abnormiteter. Tvert imot indikerer en gjentakelse på et annet sted oftest pågående problemer med venøs hemodynamikk, ofte korrigert ved inngrep. Inkludert en plassering av såret I CEAP kan være en løsning, men det vil legge til kompleksiteten og gjøre CEAP mindre brukbar. Du har helt rett, kronisk venøs sykdom er ikke en enkel sykdom, og noen ganger kompleksiteten bør ofres av praktiske årsaker.
Dr. Carman: hva ser du som den største begrensningen i 2020 CEAP-oppdateringen?
Dr. Lurie: Det er et par betydelige begrensninger. Den første er praktisk-det er alltid et kompromiss. Hvis du gjør det veldig praktisk, ofrer du informasjon, men hvis du bruker for mye informasjon, blir det upraktisk. Den balansen beveger seg frem og tilbake hele tiden. Det vil alltid være en begrensning av enhver klassifisering, inkludert CEAP.
En annen begrensning er AT CEAP kun er fokusert på kroniske venøse lidelser. Vi vet at kroniske tilstander noen ganger er et resultat av akutte hendelser, og akutte tilstander kan komplisere kroniske lidelser. For eksempel kan flebitt være en komplikasjon av åreknuter. Det kan være rimelig å inkludere noen av komplikasjonene i fremtidige revisjoner av CEAP. For å gjøre det, trenger vi mer informasjon om forekomsten av disse forholdene hos pasienter med forskjell kliniske klasser og hvordan disse komplikasjonene påvirker sykdommen naturhistorie. BEGRENSNINGENE TIL CEAP bør ses som en mulighet til å utforske relevante problemer og forbedre klassifikasjonene i fremtiden.
Dr. Carman: For den første konsensuspublikasjonen i 1996 søkte AVF godkjenning fra joint council Of Society For Vascular Surgery (SVS) og det Nordamerikanske kapittelet I International Society For Cardiovascular Surgery. Du har tidligere referert TIL CEAP-klassifiseringen som konsensusdokumenter, men gitt det voksende antallet klinikere som er involvert i venøs sykdomspraksis, hvorfor var dette dokumentet begrenset til medlemmer av AVF-samfunnet uten å inkludere andre samfunnsmedlemskap i panelene eller påtegninger fra andre samfunn?
Dr. Lurie: Først må jeg avsløre at jeg ikke snakker på vegne av AVF akkurat nå. Du har helt rett. HISTORIEN OM ceap klassifisering er at den først ble utviklet På Pacific Vascular Symposium. Dette gikk til kommisjonen AV AVF, og det ble avsluttet der som en konsensus som krever tid, deltakelse og godkjenning av alle samfunn for å gjøre den helt nye klassifiseringen tilgjengelig og brukbar.
Det var en veldig vellykket innsats. OVER tid er IMIDLERTID CEAP-klassifiseringen i seg selv ikke lenger et konsensusdokument; det er et klassifiseringssystem som har blitt brukt i mer enn 20 år. Det er et instrument som var veldig godt etablert og praktisk brukt, og avf eier det instrumentet. Når det gjaldt revisjon av denne klassifiseringen, var det ikke noe ønske om at det skulle være en komplisert politisk prosess som kunne vare veldig lenge uten å forbedre klassifiseringen.
AVF har satt sammen en svært variert arbeidsgruppe for revisjon. Selv om medlemmene av task force er medlemmer av AVF, er de også fremtredende medlemmer av andre samfunn internasjonalt og nasjonalt. Arbeidsgruppen er også betydelig i størrelse. Når det er sagt, er publisering av denne klassifiseringen en invitasjon til andre samfunn og andre utøvere til å uttrykke sine meninger og forslag. Enda viktigere er det en invitasjon til å delta aktivt med AVF, undersøke og publisere nye bevis som støtter foreslåtte revisjoner.
Dr. Carman: Er Det noen planer for AVF å jobbe med større elektroniske medisinske journaler for å inkludere CEAP reporting standard og classification system som en modul for å lette rapporteringen? De kliniske forskerne har en måte å bruke prospektivt innsamlede data på, selv om det er på en retrospektiv måte og har konsistensen du leter etter eller inkluderer DEN i SVS-databasen. Tror du det ville hjelpe, eller ville det ha en skadelig effekt på å fremme venøs sykdom?
Dr. Lurie: Det kommer definitivt til å være veldig nyttig. VI begynte faktisk å jobbe MED SVS Vascular Quality Initiative (VQI) for å integrere CEAP 2020 i bruk av venøse moduler AV VQI. Fra juni 2020 lærte jeg at den reviderte CEAP-klassifiseringen ble brukt som den nettbaserte kalkulatoren som er veldig enkel å bruke på spansk, italiensk, portugisisk og russisk; den er imidlertid ikke tilgjengelig på engelsk.
hvis du bruker den kalkulatoren på telefonen, vil det være veldig praktisk. Jeg ser på et par av dem som jeg kan forstå (f. eks https://ceap.phlebology-sro.ru/), og det er virkelig et enkelt verktøy å bruke i en klinisk praksis. Det tar sekunder å generere en komplett CEAP, og det vil være svært nyttig hvis det er innlemmet i den elektroniske journalen.