Mots clés
Morbidité; Pancréas; Pancréatectomie
INTRODUCTION
La pancréatectomie distale est une procédure techniquement complexe généralement pratiquée sur une population âgée présentant des comorbidités significatives, avec un taux de mortalité périopératoire inférieur à 5% dans les centres à volume élevé, mais avec un taux de morbidité élevé, allant de 22,7% à 57%. Comment est-il possible de justifier cette large gamme ? Existe-t-il des différences vraiment importantes entre les différents centres ou une méthode commune d’évaluation des résultats chirurgicaux n’existe-t-elle pas? En fait, alors que la mortalité est un paramètre de résultat facilement quantifiable, la morbidité globale et sa gravité ne sont que mal définies, ce qui a entravé la comparaison entre les différents centres et au sein d’un même établissement au fil du temps. Il convient de souligner que la définition et la gravité des complications les plus courantes après une résection pancréatique sont largement reconnues comme étant une fistule pancréatique postopératoire, une hémorragie postpancréatectomie et une vidange gastrique retardée, mais il n’existe pas de système de classement internationalement accepté de tous les types de complications permettant une interprétation correcte du résultat chirurgical. En 1992, une nouvelle approche a été présentée pour classer les complications par gravité en fonction de la thérapie utilisée pour traiter les complications, mais elle n’a pas été largement acceptée. Les mêmes auteurs ont révisé ce système de classement en 2004, introduisant un nouveau système de classification à cinq échelles dans le but de présenter un moyen objectif, simple, fiable et reproductible de signaler toutes les complications après une intervention chirurgicale. De janvier 2004 à mars 2009, Clavien et al. a rapporté 214 citations de ce système de classification, dont 49 dans le domaine hépato-pancréatico-biliaire. Néanmoins, à notre connaissance, aucune étude n’a testé la classification Clavien-Dindo après pancréatectomie distale. Ainsi, le but de notre étude était de tester l’utilité de la classification Clavien-Dindo chez les patients subissant une pancréatectomie distale en pratique clinique en considérant la durée du séjour à l’hôpital comme principal indicateur de résultat.
MÉTHODES
Une étude prospective de 61 patients consécutifs ayant subi une pancréatectomie distale dans la Première Clinique chirurgicale de l’Université de Bologne, Hôpital S.Orsola-Malpighi, de janvier 2006 à juin 2010, a été menée. Des données démographiques (âge et sexe), des facteurs préopératoires (présence et nombre de comorbidités), des paramètres opératoires (type de pancréatectomie distale, traitement du moignon pancréatique, extension de la résection) et un diagnostic pathologique (maladie bénigne ou maligne) ont été rapportés. L’évolution clinique a été documentée pour chaque patient et les complications ont été classées selon les critères de Clavien et Dindo (tableau 1).

Brièvement, une pancréatectomie distale a été réalisée pour les maladies pancréatiques de la queue du corps, toujours avec une lymphadénectomie standard, fréquemment avec une splénectomie (44, 72,1%), rarement préservant la rate (17, 27,9%). Une pancréatectomie gauche consistait en une résection pancréatique à gauche de la veine mésentérique porte; dans une pancréatectomie sous-totale, la résection pancréatique était plutôt à droite de la veine mésentérique porte. La fermeture manuelle ou par agrafeuse du moignon pancréatique a été effectuée.
Une fistule pancréatique postopératoire a été définie comme une sortie de drain de tout volume mesurable de liquide le troisième jour postopératoire ou après, avec une teneur en amylase supérieure à trois fois l’activité sérique de l’amylase. Le système de classement d’une fistule pancréatique postopératoire qui a été utilisé dans la présente étude était celui proposé par le Groupe d’étude International de la Fistule pancréatique (FPSI : grades A, B et C). L’hémorragie postpancréatectomie a été définie comme une hémorragie intra-abdominale ou intestinale selon les critères du Groupe d’Étude International de Chirurgie Pancréatique (ISGPS). La définition de l’hémorragie postpancréatectomique repose sur trois paramètres: début (précoce: inférieur ou égal à 24 heures; tardif: plus de 24 heures), localisation (intraluminale ou extraluminale) et gravité (légère ou sévère). Trois grades différents d’hémorragie postpancréatectomie (grades A, B et C) ont été reconnus et, en général, l’hémorragie postpancréatectomie de grade A n’a pas d’impact clinique majeur, l’hémorragie postpancréatectomie de grade B nécessite un ajustement d’une voie clinique donnée, y compris des examens diagnostiques et une intervention supplémentaires et, enfin, l’hémorragie postpancréatectomie de grade C doit toujours être considérée comme potentiellement mortelle. La mortalité postopératoire a été définie comme tous les décès dans les 30 jours suivant la chirurgie; la morbidité postopératoire comprenait toutes les complications après la chirurgie jusqu’au jour de la sortie. La durée de la période postopératoire a été définie comme l’intervalle entre le jour de la chirurgie et la sortie. La réopération était définie comme toute intervention chirurgicale effectuée au cours des 30 premiers jours postopératoires ou avant la sortie de l’hôpital.
ÉTHIQUE
Aucune approbation du comité d’examen de l’établissement n’était nécessaire car les données de la présente étude ont été recueillies dans le cadre du cours pratique clinique commune et, par conséquent, le consentement éclairé signé a été obtenu de chaque patient pour toute intervention chirurgicale et clinique. Le protocole d’étude est conforme aux directives éthiques de la « Déclaration d’Helsinki de l’Association Médicale Mondiale – Principes Éthiques pour la Recherche Médicale impliquant des Sujets Humains » adoptée par la 18e Assemblée Générale de l’AMM, Helsinki, Finlande, juin 1964, telle que révisée à Tokyo 2004.
STATISTIQUES
Moyennes, écarts types, plages et fréquences ont été utilisés pour décrire les données. Le tracé des boîtes et des moustaches montrait les gammes interquartiles, les médianes et les valeurs extrêmes. La transformation logarithmique du séjour hospitalier a été appliquée avant l’analyse car ces données n’étaient pas normalement distribuées au test de Kolmogorov-Smirnov et montraient une asymétrie positive. Les données ont été analysées au moyen de l’ANOVA unidirectionnelle; la tendance linéaire et le contraste simple ont été appliqués. Le test du chi carré linéaire par linéaire a été appliqué à des variables discrètes. Toutes les analyses statistiques ont été effectuées en exécutant SPSS pour Windows (version 13.0) sur un ordinateur personnel. Les valeurs de P à deux queues inférieures à 0,05 ont été considérées comme statistiquement significatives.
RÉSULTATS
En utilisant la classification Clavien-Dindo, 30 patients sur 61 (49,2%) n’ont présenté aucune complication et 31 (50,8%) ont présenté au moins une complication. Le taux de mortalité postopératoire (grade V) était de 0%. Les 31 patients compliqués avaient les grades suivants: 9 patients (14,5%) avaient le grade I, 15 (24,6%) avaient le grade II, 6 (9,8%) avaient le grade III et 1 (1,6%) avaient le grade IV. L’absence de complications majeures, ainsi que de fistule pancréatique postopératoire et d’hémorragie post-pancréatectomie, a été rapportée chez 4 patients sur 9 (44,4%) de grade I et chez 7 patients sur 15 (46,7%) de grade II. Des complications majeures étaient toujours présentes dans les grades III et IV. Tous les patients de grade III ont nécessité une intervention radiologique non sous anesthésie générale (grade IIIa) et le patient de grade IV, qui a nécessité l’unité de soins intensifs (USI), a subi une intervention chirurgicale sous anesthésie générale.
La durée moyenne du séjour postopératoire était de 12,7 jours (plage de 7 à 118 jours.) La durée du séjour postopératoire, selon les grades de la classification Clavien-Dindo, est indiquée dans le tableau 3 et la figure 1. La durée du séjour à l’hôpital a progressivement augmenté (P < 0,001) des patients non compliqués aux patients de grade IV. Le patient de grade IV a été exclu de l’analyse. Il convient de souligner que la durée du séjour postopératoire n’était pas significativement différente entre les patients non compliqués et les patients de grade I (P = 0,303) alors qu’elle était significativement plus courte chez les patients non compliqués par rapport aux patients de grade II ou III (P = 0.008 et P < 0,001, respectivement).
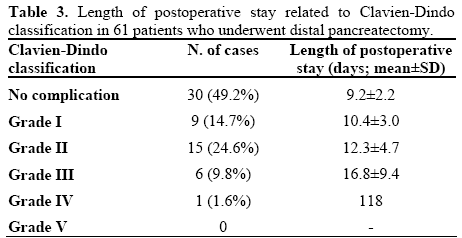
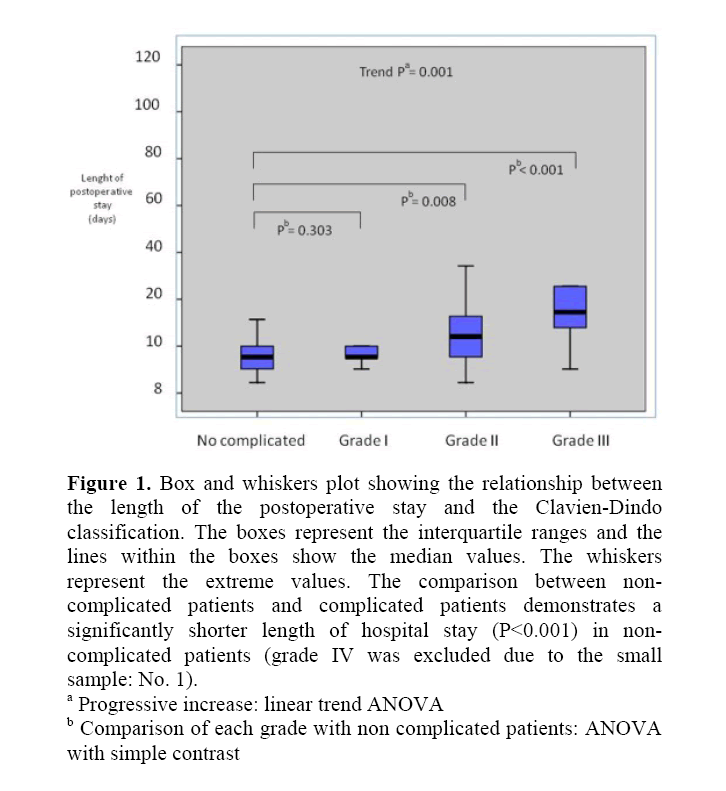
Figure 1. Diagramme de boîte et de moustaches montrant la relation entrela durée du séjour postopératoire et la classification Clavien-Dindoclassification. Les cases représentent les plages interquartiles et les lignes dans les cases montrent les valeurs médianes. Les whiskers représentent les valeurs extrêmes. La comparaison entre les patients non compliqués et les patients compliqués montre une durée de séjour à l’hôpital considérablement plus courte (P < 0.001) chez les patients non compliqués (le grade IV a été exclu en raison du petit échantillon: No 1).
Augmentation aProgressive: tendance linéaire ANOVA
Bcomparition de chaque grade avec des patients non compliqués: Anovavec un contraste simple
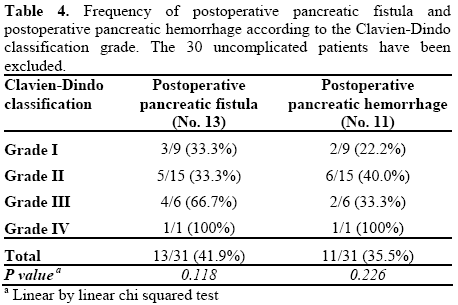
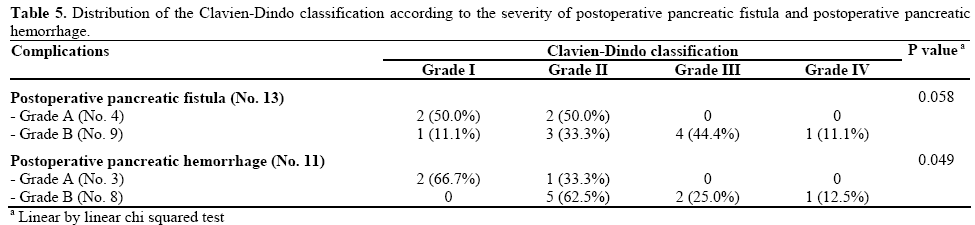
Les complications les plus importantes à la suite d’une pancréatectomie distale étaient la fistule pancréatique postopératoire (14 patients, 23,0%) et l’hémorragie post-pancréatectomie (11 patients, 18,0%). Un cas de fistule pancréatique postopératoire A n’a pas été considéré comme un patient compliqué dans la classification Clavien-Dindo car il n’a pas modifié l’évolution postopératoire normale et ne nécessite aucun traitement supplémentaire. La fréquence des complications les plus importantes après résection pancréatique est rapportée selon le grade de la classification Clavien-Dindo dans le tableau 4. Les taux d’hémorragie postopératoire de fistule pancréatique et de postpancréatectomie n’ont pas augmenté de manière significative du grade Clavien-Dindo I au grade IV (P = 0,118 et P = 0,226, respectivement). En ce qui concerne la gravité des complications majeures, la fistule pancréatique postopératoire et l’hémorragie post-pancréatectomie étaient positivement liées (P = 0,046 et P = 0,023, respectivement) au grade de la classification Clavien-Dindo (tableau 5). Les hémorragies post-pancréatectomiques ont montré une valeur significative (P = 0,049) alors que la fistule pancréatique postopératoire était proche du niveau significatif (P = 0,058); en particulier, les fistules pancréatiques postopératoires et les hémorragies post-pancréatectomiques de grade A étaient présentes uniquement dans les grades Clavien-Dindo I et II.
DISCUSSION
A notre connaissance, il s’agit de la première étude prospective évaluant l’utilité de la classification Clavien-Dindo, un système de classement conçu pour classer l’évolution postopératoire après pancréatectomie distale en fonction du traitement utilisé pour les complications. Dans cette classification, les grades I et II ne comprennent qu’un écart mineur par rapport à l’évolution postopératoire normale qui peut être traitée avec des médicaments, des transfusions sanguines, de la physiothérapie et de la nutrition, tandis que les grades III et IV nécessitent une intervention chirurgicale, endoscopique ou radiologique, et des soins intermédiaires ou une prise en charge des soins intensifs.
Ce système de classement était objectif et simple car les données enregistrées dans notre base de données étaient facilement converties en cette nouvelle classification. Tout d’abord, nous avons noté qu’en utilisant ce système, le taux de patients présentant un écart par rapport à l’évolution postopératoire normale était très élevé (50.8%); seulement 49,2% des patients ont eu une évolution postopératoire sans incident. Dans la littérature, l’absence d’un système de classement stratifié pour les complications après la chirurgie n’a pas permis une évaluation correcte du résultat chirurgical. Probablement, pour cette raison, le taux de morbidité postopératoire global après une pancréatectomie distale a été rapporté comme étant inférieur et avait une large gamme. Certains auteurs ont récemment rapporté un taux de morbidité global après une pancréatectomie distale en utilisant la classification Clavien-Dindo; Yoshioka et al. a reconnu un taux global de morbidité de 65% dont 61% étaient des grades I à II alors que seulement 4% étaient des grades III à IV; Seeliger et al. avait un taux de morbidité global de 56,4% dont 32,7% étaient de grade III et 18,2% de grade III à IV.
Dans la présente étude, les patients compliqués étaient également plus fréquemment de grade I et II, constituant environ les deux tiers des patients compliqués nécessitant un traitement pharmacologique uniquement, alors qu’un tiers des patients compliqués nécessitaient une prise en charge en soins intensifs ou un traitement interventionnel.
Patients ayant une évolution postopératoire normale (c.-à-d. ceux sans complications) ont eu un séjour à l’hôpital significativement plus court que les patients définis comme compliqués dans le système de classement Clavien-Dindo. Ainsi, à notre avis, ce système de classement semble être utile pour reconnaître une évolution postopératoire normale d’une évolution compliquée; néanmoins, les patients sans complications et les patients de grade I sont similaires car le grade I n’incluait pas de traitement pharmacologique particulier mais uniquement des infections de plaies ouvertes au chevet du patient. La durée du séjour à l’hôpital a considérablement augmenté pour les grades II à III, démontrant que la classification Clavien-Dindo est un outil utile pour distinguer entre le grade accru de gravité des complications. De plus, ce résultat suggère que les patients sous traitement interventionnel ont eu un impact clinique plus important sur la durée du séjour à l’hôpital que les patients qui n’avaient besoin que d’un traitement médical.
En ce qui concerne la relation entre la classification Clavien-Dindo et les complications les plus importantes après une pancréatectomie distale, il convient tout d’abord de souligner que les fistules pancréatiques postopératoires A ne sont parfois pas incluses dans les cas compliqués du système de classement Clavien-Dindo. Cela est probablement dû au fait que, pour la plupart, les fistules pancréatiques postopératoires A n’ont pas d’impact clinique et ne nécessitent aucun traitement. De plus, les patients de grade I ou II n’ont pas eu de complications majeures dans environ 50% des cas alors que, dans les grades III et IV, il y avait toujours des complications majeures. Ainsi, la classification Clavien-Dindo a sélectionné de manière appropriée les patients nécessitant une intervention chirurgicale, radiologique ou endoscopique supplémentaire; en fait, la gravité de la fistule pancréatique postopératoire et de l’hémorragie post-pancréatectomie était positivement liée à la gravité de la classification Clavien-Dindo.
En conclusion, la classification Clavien-Dindo représente un moyen objectif et simple de rapporter toutes les complications chez les patients subissant une pancréatectomie distale. Ce système de classification nous permet de distinguer un cours postopératoire normal de tout écart et il distingue de manière satisfaisante la gravité des complications. Enfin, selon notre expérience, ce système de classification semble présenter un intérêt particulier pour comparer les différentes complications entre différents centres chirurgicaux pancréatiques. Cependant, une déclaration précise sur la valeur clinique n’est pas encore possible en raison du petit nombre de cas, mais les résultats prometteurs devraient encourager une évaluation plus approfondie dans une cohorte plus large dans le but d’établir éventuellement une classification type.
Conflits d’intérêts
Les auteurs n’ont pas de conflits d’intérêts potentiels
- van Heek NT, Kuhlmann KF, Scholten RJ, de Castro SM, Busch OR, van Gulik TM, et al. Volume hospitalier et mortalité après résection pancréatique: une revue systématique et une évaluation de l’intervention aux Pays-Bas. Ann Surg 2005; 242:781-7.
- Simons JP, Shah SA, Ng SC, Whalen GF, Tseng JF. Taux nationaux de complications après une pancréatectomie: au-delà de la simple mortalité. J Gastrointest Surg 2009; 13: 1798-805.
- Yoshioka R, Saiura A, Koga R, Seki M, Kishi Y, Morimura R, et al. Facteurs de risque de fistule pancréatique clinique après pancréatectomie distale: analyse de 100 patients consécutifs. Monde J Surg 2010; 34:121-5.
- Bassi C, Dervenis C, Butturini G, Fingerhut A, Yeo C, Izbicki J, et al. Fistule pancréatique postopératoire: définition d’un groupe d’étude international (FPSI). Chirurgie 2005; 138:8-13.
- Wente MN, Veit JA, Bassi C, Dervenis C, Fingerhut A, Gouma DJ, et al. Hémorragie postpancréatectomie (HPP): définition d’un Groupe d’étude International de Chirurgie Pancréatique (ISGPS). Chirurgie 2007; 142:20-5.
- Wente MN, Bassi C, Dervenis C, Fingerhut A, Gouma DJ, Izbicki JR, et al. Vidange gastrique retardée (DGE) après chirurgie pancréatique: une définition suggérée par l’International Study Group of Pancreatic Surgery (ISGPS). Chirurgie 2007; 142:761-8.
- Clavien PA, Sanabria JR, Strasbourg SM. Classification proposée des complications de la chirurgie avec des exemples d’utilité dans la cholécystectomie. Chirurgie 1992; 111:518-26.
- Dindo D, Demartines N, Clavien PA. Classification des complications chirurgicales. Une nouvelle proposition avec évaluation dans une cohorte de 6336 patients et résultats d’une enquête. Ann Surg 2004; 240:205-13.
- Clavien PA, Barkun J, de Oliveira ML, Vauthey JN, Dindo D, Schlick RD, et al. La classification Clavien-Dindo des complications chirurgicales: expérience de cinq ans. Ann Surg 2009; 250:187-96.
- Seeliger H, Christians S, Angele MK, Kleespies A, Eichhorn ME, Ischenko I, et al. Facteurs de risque de complications chirurgicales dans la pancréatectomie distale. Am J Surg 2010; 200:311-7.