La coarctation aortique est une anomalie congénitale dans laquelle une partie de l’aorte, le tube qui transporte le sang oxygéné vers le corps, est plus étroite que d’habitude.
Qu’est-ce que la coarctation de l’aorte?
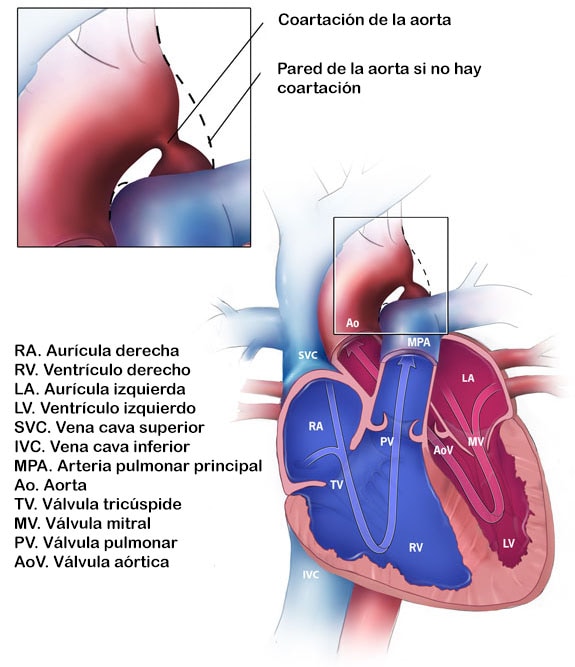
La coarctation de l’aorte est une malformation congénitale dans laquelle une partie de l’aorte est plus étroite que d’habitude. Si le rétrécissement est assez grave et n’est pas diagnostiqué, le bébé peut avoir de graves problèmes et nécessiter une intervention chirurgicale ou d’autres procédures peu de temps après la naissance. Pour cette raison, la coarctation de l’aorte est souvent considérée comme une anomalie congénitale grave, ou congénitale, du cœur. Ce défaut se produit lorsque l’aorte ne se forme pas correctement à mesure que le bébé grandit et se développe pendant la grossesse. Le rétrécissement de l’aorte se produit généralement dans la partie du vaisseau sanguin juste après la ramification des artères pour transporter le sang vers la tête et les bras, près du canal artériel patent, bien que le rétrécissement se produise parfois avant ou après le canal artériel botal. Chez certains nourrissons atteints de coarctation, on pense que certains tissus de la paroi du canal artériel botal se mélangent ou se combinent avec les tissus de l’aorte. Lorsque le tissu se contracte et permet au canal artériel botal de se fermer normalement après la naissance, ce tissu supplémentaire peut également se contracter et rétrécir l’aorte.
Le rétrécissement, ou coarctation, bloque le flux sanguin normal vers le corps. Cela peut inverser le flux vers le ventricule gauche du cœur, ce qui rend les muscles de ce ventricule plus difficiles à tirer du sang du cœur. Parce que le rétrécissement de l’aorte se trouve généralement après la ramification des artères dans le haut du corps, la coarctation dans cette partie peut provoquer une pression artérielle normale ou élevée et des pulsations sanguines dans la tête et les bras, ainsi qu’une pression artérielle basse et un pouls faible dans les jambes et le bas du corps.
Le rétrécissement de l’aorte se produit généralement dans la partie du vaisseau sanguin juste après la ramification des artères pour transporter le sang vers la tête et les bras, près du canal artériel patent, bien que le rétrécissement se produise parfois avant ou après le canal artériel botal. Chez certains nourrissons atteints de coarctation, on pense que certains tissus de la paroi du canal artériel botal se mélangent ou se combinent avec les tissus de l’aorte. Lorsque le tissu se contracte et permet au canal artériel botal de se fermer normalement après la naissance, ce tissu supplémentaire peut également se contracter et rétrécir l’aorte.

Nicholas est né avec une coarctation de l’aorte.
Lisez son histoire, ainsi que d’autres histoires de familles touchées par la coarctation de l’aorte «
Causes et facteurs de risque
Chez la plupart des bébés, les causes des malformations cardiaques, y compris la coarctation de l’aorte, ne sont pas connues. Certains bébés ont des malformations cardiaques dues à des changements dans leurs gènes ou leurs chromosomes. Les malformations cardiaques, telles que la coarctation de l’aorte, seraient également causées par une combinaison de gènes et d’autres facteurs de risque, tels que les éléments avec lesquels la mère entre en contact dans l’environnement, ce qu’elle mange ou boit ou les médicaments qu’elle utilise.
Diagnostic
La coarctation de l’aorte est généralement diagnostiquée après la naissance du bébé. Le moment où votre diagnostic est posé tôt dans la vie dépend généralement de la gravité ou de la gravité des symptômes. Ceux qui ont un rétrécissement sévère auront des symptômes plus tôt dans la vie, tandis que les bébés avec un rétrécissement léger peuvent ne jamais avoir de problèmes, ou les signes peuvent ne pas être détectés avant plus tard dans la vie.
Chez les bébés atteints d’une maladie plus grave, les premiers signes incluent généralement:
- Peau pâle
- Irritabilité
- Transpiration abondante
- Essoufflement
La détection du défaut se fait souvent lors d’un examen physique. Chez les nourrissons et les personnes âgées, le pouls sera sensiblement plus faible dans les jambes ou l’aine que dans les bras ou le cou, et un souffle cardiaque — un sifflement anormal causé par du sang qui ne coule pas correctement — peut être entendu avec le stéthoscope du médecin. Les enfants plus âgés et les adultes atteints de coarctation de l’aorte ont souvent une pression artérielle élevée dans les bras.
Une fois suspecté, le test le plus couramment utilisé pour confirmer le diagnostic est un échocardiogramme. Un échocardiogramme est une échographie du cœur qui peut montrer s’il y a des problèmes avec la structure du cœur et la circulation du sang à travers celui-ci, et dans quelle mesure le cœur fonctionne. Il indiquera l’emplacement et la gravité de la coarctation et s’il existe ou non d’autres malformations cardiaques. D’autres tests qui peuvent être utilisés pour mesurer la fonction cardiaque sont les radiographies thoraciques, les électrocardiogrammes (ECG), l’imagerie par résonance magnétique (IRM) et le cathétérisme cardiaque.
La coarctation de l’aorte est souvent considérée comme une anomalie congénitale grave du cœur car si le rétrécissement est assez sévère et non diagnostiqué, le bébé pourrait avoir de graves problèmes peu de temps après la naissance. Des malformations congénitales graves du cœur peuvent également être détectées chez le nouveau-né par oxymétrie de pouls (également appelée oxymétrie de pouls). L’oxymétrie de pouls est un test clinique simple effectué au bureau pour déterminer la quantité d’oxygène dans le sang de votre bébé. De faibles niveaux d’oxygène dans le sang peuvent être le signe d’une anomalie congénitale grave du cœur. Le dépistage néonatal par oxymétrie de pouls peut identifier certains bébés présentant des malformations congénitales cardiaques graves, telles que la coarctation de l’aorte, avant qu’ils ne présentent aucun symptôme.
Traitements
Quel que soit l’âge auquel le défaut est diagnostiqué, l’aorte étroite devra être élargie une fois les symptômes présents. Cela peut être fait avec une opération ou une procédure appelée angioplastie par ballonnet. L’angioplastie par ballonnet est une procédure qui utilise un tube mince et flexible, appelé cathéter, qui est inséré dans un vaisseau sanguin et dirigé vers l’aorte. Lorsque le cathéter atteint la zone étroite de l’aorte, le ballon à l’extrémité est gonflé pour élargir le vaisseau sanguin. Parfois, un tube recouvert d’un treillis (stent) est inséré pour maintenir le vaisseau sanguin ouvert. Le stent est le plus souvent utilisé pour élargir initialement l’aorte ou pour l’élargir à nouveau si elle se rétrécit à nouveau après la chirurgie. Pendant la chirurgie pour corriger la coarctation de l’aorte, la partie étroite est enlevée et l’aorte est reconstruite ou corrigée pour permettre au sang de circuler normalement à travers elle.
Même après la chirurgie, les enfants atteints de coarctation de l’aorte ont souvent une pression artérielle élevée qui est traitée avec des médicaments. Il est important pour les enfants et les adultes atteints de coarctation de l’aorte d’avoir des examens réguliers avec un cardiologue (un cardiologue) pour surveiller leurs progrès et rechercher d’autres conditions qui peuvent se développer à mesure qu’ils vieillissent.
Coarctation de l’aorte
Ces images sont dans le domaine public et ne sont donc pas soumises à des restrictions de droit d’auteur. Par courtoisie, nous demandons que le crédit soit accordé à la source du contenu (Centers for Disease Control and Prevention, Centre National des malformations congénitales et des troubles du développement) et qu’il soit informé de l’utilisation publique ou privée de ces images.
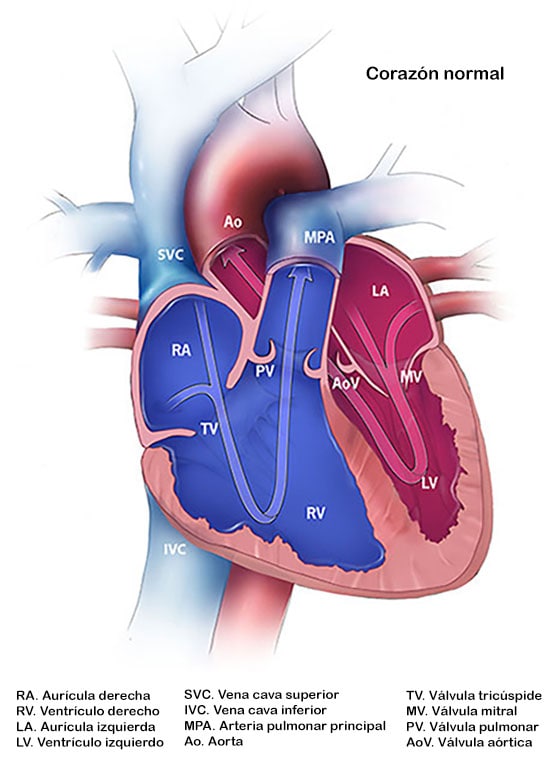
Coeur normal
Ces images sont dans le domaine public et ne sont donc pas soumises à des restrictions de droit d’auteur. Par courtoisie, nous demandons que le crédit soit accordé à la source du contenu (Centers for Disease Control and Prevention, Centre National des malformations congénitales et des troubles du développement) et qu’il soit informé de l’utilisation publique ou privée de ces images.