Introduction
La cervelet aiguë, une maladie rare récemment décrite, constitue la forme la plus grave de maladie infectieuse / inflammatoire cérébelleuse.1,2 Ce syndrome clinique / radiologique peut être associé à une encéphalopathie aiguë ou subaiguë, à une hypertension intracrânienne (maux de tête, vomissements et diminution du niveau de conscience) et à un syndrome cérébelleux (ataxie, dysmétrie, dysarthrie et vertiges).3 D’un point de vue radiologique, les séquences IRM pondérées en T2 et en FLAIR révèlent des hyperintensités du cortex cérébelleux unilatérales ou bilatérales, tandis que la tomodensitométrie peut montrer une légère dilatation du troisième ventricule et des ventricules latéraux, une hydrocéphalie marquée, un petit quatrième ventricule et une compression des structures de la fosse postérieure.2 La cervelet aiguë se développe généralement au cours d’une infection primaire du cervelet ou à la suite d’une infection ou d’une vaccination.4 L’évolution clinique est très variable, allant d’une évolution relativement bénigne et auto-limitée à une présentation extrêmement sévère5–7 dont les complications associées (compression de la fosse postérieure, hydrocéphalie aiguë, hypertension intracrânienne) peuvent mettre en danger la vie du patient. Cette urgence médicale et chirurgicale peut répondre à des corticostéroïdes à forte dose; dans les cas plus graves, elle peut nécessiter un drain ventriculaire externe ou même une chirurgie de décompression.
Nous présentons notre expérience avec la cervelet aiguë chez les patients pédiatriques, en nous concentrant sur les symptômes, les outils de diagnostic, le traitement et la progression.
Patients et méthodes
Notre étude a inclus tous les patients diagnostiqués avec une cervelet et inclus dans la base de données du service de neuropédiatrie de l’Hôpital Universitario Miguel Servet, à Saragosse (premier cas, mai 2007; dernier cas, novembre 2016). La base de données, qui a été utilisée dans d’autres études,8,9 comprend des données de suivi détaillées sur tous les patients pris en charge au service de neuropédiatrie. Les données des patients ont été recueillies à partir de la base de données et des antécédents médicaux des patients.
Résultats
Neuf enfants (5 garçons et 4 filles), âgés de 3,5 à 12,2 ans, répondaient à nos critères d’inclusion. Les tableaux 1 à 4 résument les résultats cliniques, de laboratoire et radiologiques, les traitements utilisés et les données de suivi à long terme.
Données cliniques et démographiques pour les 9 patients atteints de cervelet aiguë.
| Patient | Âge au diagnostic (années) | Sexe | Présentation |
|---|---|---|---|
| 1 | 5.14 | Femme | Fièvre, vomissements, diminution du niveau de conscience, mauvaise coordination, hyperréflexie tendineuse, déviation oculaire |
| 2 | 8.59 | Femme | Maux de tête, torticolis, vomissements, diminution du niveau de conscience, dysarthrie, bradycardie, hypertension artérielle |
| 3 | 3.52 | Homme | Fièvre, maux de tête, somnolence, instabilité de la démarche, dysmétrie, ataxie |
| 4 | 3.83 | Femelle | Ataxie, fièvre, dysarthrie, somnolence, hyperréflexie |
| 5 | 6.58 | Femme | Maux de tête, vomissements, fièvre légère, instabilité, dysmétrie, hypotonie, torticolis |
| 6 | 8.15 | Mâle | Maux de tête |
| 7 | 11.59 | Homme | Maux de tête, vomissements, vertiges, myoclonie des paupières, nystagmus vertical, dysmétrie |
| 8 | 12.26 | Mâle | Maux de tête, vomissements, somnolence, atteinte du sixième nerf crânien gauche, désorientation |
| 9 | 9.08 | Mâle | Maux de tête, vomissements, fièvre légère |
Résultats des tests de laboratoire pour les 9 patients atteints de cervelet aigu.
| Patient | Blood analysis | Electrolyte test | Maximum CRP (mg/dL)a | Maximum PCT (ng/mL)b | CSF analysis | Microbiology study |
|---|---|---|---|---|---|---|
| 1 | 14500 leukocytes (N 91.6%) | Normal | >25 | Not available | Normal | Negative |
| 2 | 12700 leukocytes (N 78%) | Normal | 0.1 | Non disponible | Normal (effectué le jour 6 en raison de l’ICH) | Négatif |
| 3 | Normale | Normale | 0.85 | Non disponible | Protéines 1,73g/L95cellules/mm3350érythrocytes / mm3 | herpèsvirus humain 6 dans le LCR |
| 4 | Hyponatrémie normale | (132mEq/L) | 1.22 | 1.54 | Non exécuté | Négatif |
| 5 | Normale | Normale | 1.22 | Non réalisée | Normale | Mycoplasma pneumoniae : faibles taux d’IgM positives (ELISA) et d’IgG positives (ELISA) |
| 6 | Normal | Normal | Non exécuté | Non exécuté | Non exécuté | Négatif |
| 7 | Normale | Normale | 0.01 | 0.06 | Hémorragie | Négative |
| 8 | 16100 leucocytes (N 86%) | Normal | 7.26 | 54.29 | Normal | Negative |
| 9 | 22000 leukocytes (N 88%) | Normal | 1.62 | 0.09 | Proteins 1.03g/L115cells/mm3 | Negative |
CRP: C-reactive protein; CSF: cerebrospinal fluid; ICH: intracranial hypertension; IgG: immunoglobulin G; IgM: immunoglobulin M; N: neutrophils; PCT: procalcitonin.
Normal CRP level: 0-0.5mg/dL.
Normal PCT level: 0-0.5 ng/mL.
Résultats de neuroimagerie pour les 9 patients atteints de cervelet aigu.
| 1ère IRM | 2ème IRM | ||||||
|---|---|---|---|---|---|---|---|
| Patient | CT | Localisation | Position des amygdales cérébelleuses | Hydrocéphalie | Diffusion | Intervalle de temps | Résultats |
| 1 | Normale | Hémisphère droit | Normale | Non | Normale | 15 mois | Atrophie de l’hémisphère droit |
| 2 | Légère dilatation de les cornes temporales et le troisième ventricule, et la compression des structures de la fosse postérieure | Bilatérale | Normale | Triventriculaire | Normale | 10 mois | Légère atrophie bilatérale |
| 3 | Normal | Bilatéral, vermis | Normal | Léger triventriculaire | Normal | 30 mois | Atrophie bilatérale |
| 4 | Normale | Bilatérale | Normale | Non | Normale | Non effectuée | |
| 5 | Normale | Bilatérale | Normale | Non | Légère diminution | 19 mois | Normale |
| 6 | Hydrocéphalie triventriculaire et compression des structures de la fosse postérieure | Hémisphère gauche | Descente à travers le foramen magnum | Légère triventriculaire | Normale | 8 mois | Atrophie de l’hémisphère gauche |
| 7 | Normale | Normale | Normale | Non | Normal | 7 jours | hyperintensité bilatéraleb |
| 8 | Légère dilatation des cornes temporales et du troisième ventricule, et compression des structures de la fosse postérieure | Bilatérale | Descente | Triventriculaire | Normale | 1 mois | Légère atrophie bilatérale |
| 9 | Normale | Bilatérale | Normale | Non | Normale | Non effectuée | |
CT: tomodensitométrie; IRM: imagerie par résonance magnétique.
Réalisée 3 ans après l’apparition des symptômes.
Le diagnostic a été établi après la deuxième IRM.
Traitement, évolution clinique et progression à long terme des 9 patients atteints de cervelet aigu.
| Patient | Traitement | UICP | Chirurgie | Complications à long terme | Temps de suivi |
|---|---|---|---|---|---|
| 1 | Céfotaxime, aciclovir, méthylprednisolone (1 mg / kg / jour) pendant 7 jours | Oui | Non | Aucun | 54 mois |
| 2 | Méthylprednisolone (30 mg / kg / jour) pendant 5 jours (la dose a été progressivement réduite jusqu’au jour 15), mannitol, solution saline hypertonique | Oui | Aucun; placement of an intracranial pressure sensor | None | 63 months |
| 3 | Aciclovir | No | No | None | 56 months |
| 4 | None | No | No | None | 45 months |
| 5 | Azithromycin, methylprednisolone (30mg/kg/day) for 5 days | No | No | None | 25 months |
| 6 | Methylprednisolone (30mg/kg/day) for 5 days | Non | Non | Aucun | 8 mois |
| 7 | Méthylprednisolone (30 mg / kg / jour) pendant 5 jours | Non | Non | Aucun | 3 mois |
| 8 | Céfotaxime, aciclovir, méthylprednisolone (30 mg / kg / jour) pendant 5 jours (la dose a été progressivement réduite jusqu’au jour 8) | Oui | Drain ventriculaire externe | hémiparésie du côté gauche légère à modérée | 4 mois |
| 9 | Aucun | Non | Non | Aucun | 11 jours |
USIP : admission à l’unité de soins intensifs pédiatriques.
La manifestation initiale la plus fréquente était des maux de tête (7 patients), suivis de vomissements (6) et d’une diminution du niveau de conscience ou de somnolence (5). Quatre patients présentaient des signes et des symptômes d’atteinte cérébelleuse (ataxie, dysmétrie, dysarthrie et vertige) (tableau 1). En ce qui concerne les résultats de laboratoire, 5 patients présentaient de la fièvre ou une fièvre légère, 4 patients présentaient une leucocytose (neutrophilie) et 6 présentaient des taux élevés de protéines C-réactives (2 d’entre eux présentaient également des taux élevés de procalcitonine) (tableau 2).
Dans les études microbiologiques, la réaction en chaîne de la polymérase du LCR a détecté l’ADN de l’herpèsvirus humain 6 chez le patient 3, tandis que le patient 5 a été testé positif pour Mycoplasma pneumoniae (IgM et IgG) dans une étude sérologique.
Tous les patients ont subi une tomodensitométrie et une IRM (tableau 3). Trois patients ont présenté des altérations de la tomodensitométrie indiquant une compression de la fosse postérieure et une hydrocéphalie triventriculaire, qui en étaient aux stades initiaux chez 2 patients (Fig. 1 bis). Tous les patients présentaient des altérations IRM : 7 patients présentaient des hyperintensités cérébelleuses bilatérales (Fig. 1b), associée à une hyperintensité du vermis cérébelleux chez un patient, et 2 ont montré des hyperintensités cérébelleuses unilatérales (l’une sur l’hémisphère gauche et l’autre sur la droite) (Fig. 2a et b). Deux patients ont présenté un déplacement vers le bas des amygdales cérébelleuses à travers le foramen magnum. L’IRM a également révélé une hydrocéphalie triventriculaire chez 4 patients. Le patient 4 a subi une étude IRM dans le cadre du suivi de routine du syndrome de Gorlin, 3 ans après les premières manifestations de la cervelet. L’étude IRM a révélé des zones hyperintensives dans le cortex cérébelleux de manière bilatérale. Les résultats de la tomodensitométrie et de l’IRM étaient initialement normaux chez le patient 7, avec des hyperintensités cérébelleuses bilatérales détectées lors d’une IRM supplémentaire effectuée 7 jours plus tard en raison de symptômes persistants et d’une suspicion diagnostique du trouble. Le patient 9 a présenté des résultats normaux de tomodensitométrie et a subi une IRM 11 jours après l’apparition des symptômes (6 jours après son admission à l’hôpital), à quel point il était asymptomatique et ne recevait aucun traitement.
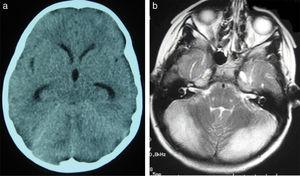
(a) Tomodensitométrie crânienne du patient 2. Légère dilatation des cornes temporales et du troisième ventricule, qui semble plus arrondi que la normale. Compression des structures de la fosse postérieure; le quatrième ventricule n’est pas visible. (b) Séquence d’IRM cérébrale axiale pondérée T2 du patient 2. hyperintensité de la matière grise dans les deux hémisphères cérébelleux.
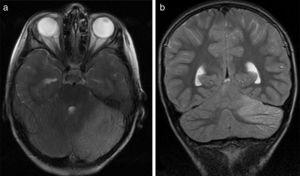
(a) Irm cérébrale axiale pondérée T2 du patient 6. Hyperintensité du signal dans le cortex cérébelleux gauche. Hémicérébellite. (b) Irm cérébrale pondérée T2 coronale du patient 6. Les hyperintensités affectent exclusivement le cortex cérébelleux gauche; aucune hyperintensités de matière blanche n’est observée.
Six patients ont subi une IRM de suivi entre 1 et 30 mois après l’apparition des symptômes. Cinq patients présentaient une atrophie cérébelleuse, bilatérale en 3 et unilatérale en 2 (Fig. 3 et 4). Les patients 7 et 9 n’ont pas encore subi d’étude IRM de suivi.
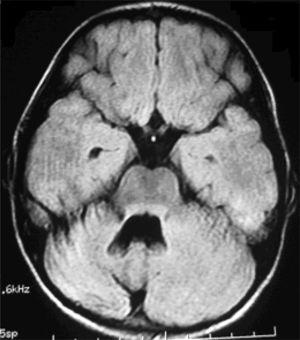
IRM cérébrale axiale du patient 1. L’étude IRM de suivi de 15 mois révèle une atrophie de l’hémisphère cérébelleux droit.
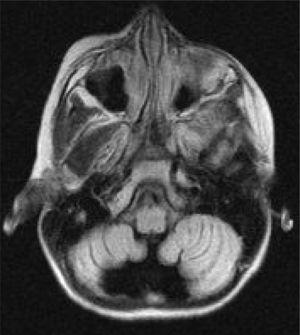
IRM cérébrale axiale du patient 3. L’étude IRM de suivi de 32 mois révèle une atrophie cérébelleuse.
Six patients ont reçu des corticostéroïdes (tableau 4): un a reçu 1 mg / kg / jour pendant 7 jours et 5 ont reçu 30 mg / kg / jour pendant 5 jours; la dose a ensuite été diminuée chez 2 patients (8 et 15 jours). Trois patients ont reçu des antibiotiques (2 céfotaxime et 1 azithromycine) et 3 aciclovir. Trois patients ont été admis à l’unité de soins intensifs pédiatriques, dont l’un (patient 2) a nécessité une intubation et une ventilation mécanique en raison d’une diminution du niveau de conscience et de signes de hernie cérébrale (hypertension artérielle et bradycardie sévère), en plus de la mise en place d’un capteur de pression intracrânienne et d’un traitement antioedème. Le patient 8 a été opéré pour hydrocéphalie; après une ventriculostomie infructueuse, un drain ventriculaire externe a été placé.
La progression a été favorable chez 8 patients (le temps de suivi a varié de 3 à 63 mois, à l’exception du patient 9, qui était asymptomatique 11 jours après l’apparition des symptômes, n’ayant reçu aucun traitement). À 4 mois de suivi, le patient 8 présentait une hémiparésie du côté gauche légère à modérée à la suite d’une hémorragie intraparenchymateuse impliquant la capsule interne et le thalamus, une complication chirurgicale.
Discussion
La cervelet aiguë, dont l’incidence est inconnue, semble être sous-diagnostiquée plutôt que rare.1,4 Notre série comprend 9 patients diagnostiqués sur une période de 9 ans, bien que certains cas (en particulier les cas bénins, comme chez le patient 6) auraient facilement pu rester non détectés, car l’identification de la maladie nécessite un niveau élevé de suspicion et dans la plupart des cas une étude IRM.
Bien que certains auteurs distinguent la cervelet aiguë de l’ataxie cérébelleuse aiguë postinfectieuse (ACA)4, d’autres la considèrent comme la forme la plus grave du même processus auto-immun / inflammatoire impliqué dans l’ACA.10
L’ACA se caractérise par un début soudain d’instabilité de la démarche sans symptômes méningés, convulsions, altération du niveau de conscience ou signes neurologiques non expliqués par des altérations du rhombencéphale.11 La cervelet aiguë peut présenter un plus large éventail de symptômes, notamment des symptômes cérébelleux, une ataxie, des vomissements, des maux de tête, de la fièvre, des symptômes méningés, des convulsions et une altération du niveau de conscience. L’IRM montre des résultats normaux ou des résultats non spécifiques chez les patients atteints d’ACA, 11-13, mais révèle des hyperintensités unilatérales ou bilatérales du cortex cérébelleux chez les patients atteints de cervelet aiguë. La cervelet ne peut être exclue sans une étude IRM.14
Son évolution clinique est très variable, allant d’un processus auto-limité relativement bénin à une présentation fulminante avec hydrocéphalie aiguë, hypertension intracrânienne sévère et risque de décès. Dans notre série, certains patients ont progressé favorablement sans traitement spécifique (patients 4 et 9), tandis que d’autres cas plus graves (patients 2 et 8) présentaient un risque vital élevé. Aucun patient n’est décédé, bien que le patient 8 ait eu de graves séquelles en raison de la progression progressive de la maladie et des complications chirurgicales.
La présentation clinique de la cervelet aiguë varie considérablement 13; la principale forme de présentation comprend l’hypertension intracrânienne (associée à des maux de tête, des nausées, des vomissements, une diminution du niveau de conscience et / ou de la somnolence), bien que les patients puissent présenter d’autres manifestations moins spécifiques, y compris de la fièvre. L’hypertension intracrânienne peut être causée par une hydrocéphalie obstructive secondaire à la compression exercée par l’inflammation sur l’aqueduc de Sylvius et le quatrième ventricule. Les patients peuvent présenter des symptômes cérébelleux: ataxie, dysarthrie, dysmétrie ou tremblement d’intention. Cinq patients de notre série ont présenté des signes d’hypertension intracrânienne et 4 ont présenté des symptômes cérébelleux.
La neuroimagerie est essentielle au diagnostic. Nos résultats (tableau 3) montrent que l’IRM est la technique de diagnostic de choix, car c’est l’outil qui identifie le mieux l’inflammation du système nerveux central. Si les symptômes persistent malgré les résultats initiaux normaux de l’IRM, une IRM supplémentaire doit être effectuée; chez le patient 7, une deuxième IRM effectuée 7 jours après l’étude initiale a conduit au diagnostic de cervelet aigu. La tomodensitométrie est inefficace dans le diagnostic des processus inflammatoires en général, et de cette entité en particulier. Son utilité se limite à la détection de signes indirects d’atteinte de la fosse postérieure, tels que l’hydrocéphalie triventriculaire et des altérations morphologiques des structures situées dans la région, comme on le voit chez 3 de nos patients.
Les tests de laboratoire ont peu contribué, ce qui confirme que le diagnostic est principalement clinique et radiologique (tableau 2). Selon la littérature, jusqu’à 24% des cas de cervelet aigu sont associés à un large éventail d’agents infectieux, notamment le virus de la rougeole, le virus de la rubéole, le virus des oreillons, le virus de la varicelle-zona, le virus d’Epstein-Barr, le virus de l’herpès simplex 1, le rotavirus, le cytomégalovirus, le poliovirus, le virus de la grippe, le virus respiratoire syncytial, le coxsackievirus, la Salmonelle, la Borrelia, la Bordetella, la Coxiella, Streptococcus pneumoniae et Mycoplasma pneumoniae.1,15-17 Dans notre série, l’infection n’a été détectée que chez 2 patients (herpèsvirus humain 6 chez le patient 3 et Mycoplasma pneumoniae chez le patient 5). Fait intéressant, ces 2 patients ne présentaient aucune leucocytose et n’augmentaient que légèrement les taux de protéines C-réactives (0,85 et 1,22 mg / dL). L’analyse du LCR (la ponction lombaire n’a été réalisée que chez des patients sans contre-indication à la procédure en raison d’une hypertension intracrânienne suspectée) n’a révélé aucune anomalie, à l’exception d’une élévation des taux de protéines chez le patient atteint d’une infection par l’herpèsvirus humain 6 (1,73 g / L) et chez le patient 9 (1,03 g / L); ceci est cohérent avec la littérature.2
Bien que peu d’études aient abordé les mécanismes pathogènes de cette entité, les preuves disponibles suggèrent un œdème médié par des mécanismes auto-immuns et associé à une infiltration lymphocytaire et éosinophile sans signe de démyélinisation; c’est la principale différence entre cervelet aigu et encéphalomyélite aiguë disséminée. On pense que la maladie est médiée par des mécanismes auto-immuns, car elle se manifeste généralement après une infection et est associée à la présence d’anticorps contre les cellules de Purkinje, les centrosomes, les récepteurs du glutamate, les gangliosides, la cardiolipine et l’acide glutamique décarboxylase.15,18-21 Cependant, la physiopathologie de la cervelet aiguë n’est pas encore entièrement comprise.
Un traitement antimicrobien doit être envisagé chez ces patients car une cervelet aiguë peut être associée à un certain nombre d’agents pathogènes: l’ataxie peut être un signe d’encéphalite virale ou de méningite bactérienne. Un traitement antibiotique empirique est essentiel lorsque la ponction lombaire ne peut pas être réalisée en raison du risque de hernie cérébrale.22-24
La cervelet aiguë est une urgence médicale et chirurgicale; les corticostéroïdes à forte dose semblent être la pierre angulaire d’un traitement efficace. Cependant, la pertinence de ces médicaments et le rôle d’autres thérapies adjuvantes font l’objet de nombreux débats; aucune directive consensuelle pour le traitement de cette entité n’a été publiée. En plus de réduire l’œdème cérébral, qui peut jouer un rôle crucial dans la réduction de la dilatation ventriculaire et de l’hypertension intracrânienne qui en résulte, les corticostéroïdes ont un effet immunomodulateur.25 Dans une série de 7 patients atteints de cervelet, Göhlich-Ratmann et al.26 signalent que les 3 patients recevant des corticostéroïdes à forte dose se sont complètement rétablis, alors qu’aucun des 4 patients décédés ou présentant des séquelles n’avait été traité avec des corticostéroïdes. D’autres séries, comme celles publiées par Roldan et al.25 et Noguera-Julián et coll., 27 montrent un meilleur pronostic à long terme et une durée de la maladie plus courte en association avec un traitement par corticostéroïdes.
D’autres traitements immunomodulateurs, y compris les immunoglobulines intraveineuses et la plasmaphérèse, ont été proposés pour le traitement de la cervelet aiguë3,4 et même de l’ACA.28-30
Des approches plus agressives peuvent être nécessaires, y compris le placement du drain ventriculaire extérieur31 et une chirurgie de décompression de la fosse postérieure. Dans notre série, un seul patient a eu besoin d’un drain ventriculaire externe (une ventriculostomie a été tentée initialement).
La cervelet aiguë semble être une affection plus fréquente qu’on ne le pensait auparavant. Le diagnostic nécessite un niveau élevé de suspicion et une IRM cérébrale d’urgence.
Conflits d’intérêts
Les auteurs n’ont aucun conflit d’intérêts à déclarer.