som du ved, er omhyggelig præoperativ planlægning afgørende for at lykkes med kataraktkirurgi. Uanset om vi spørger om brugen af blodfortyndere, vurderer en patients evne til at ligge fladt eller identificere anatomiske ændringer som svage områder eller et lavt forkammer, afhænger vores succes stærkt af at finde kilder til potentielle komplikationer før operationen og justere vores tilgang efter behov.
et stort problem er tilstedeværelsen af hornhindepatologi, der forårsager opacificering og forhindrer et klart billede gennem hornhinden til linsen, hvilket øger sandsynligheden for unøjagtige IOL-beregninger. Almindelige årsager til denne type hornhindepatologi inkluderer et centralt ar, alvorlig hornhindeoverfladesygdom, limbal stamcellemangel og endotelcelledysfunktion. I denne artikel adresserer vi hver af disse kilder til “overskyede” hornhinder og giver tip, der hjælper dig med selvtillid at reagere på de udfordringer, de præsenterer.
optimering af den okulære overflade
før du udfører IOL-beregninger for en patient med en overskyet hornhinde, skal du behandle okulær overflade en sygdom tilstrækkeligt. Dette trin hjælper med at sikre nøjagtig biometri og topografiaflæsning, som kan ændre sig markant før og efter behandlingen. Derudover forbedrer behandling af okulær overfladesygdom ikke kun visualisering under operationen, men mindsker også de risici, som recalcitrant sygdom kan udgøre efter operationen. Vigtigst, kontrol af OSD vil føre til et bedre samlet brydningsresultat og højere patienttilfredshed.
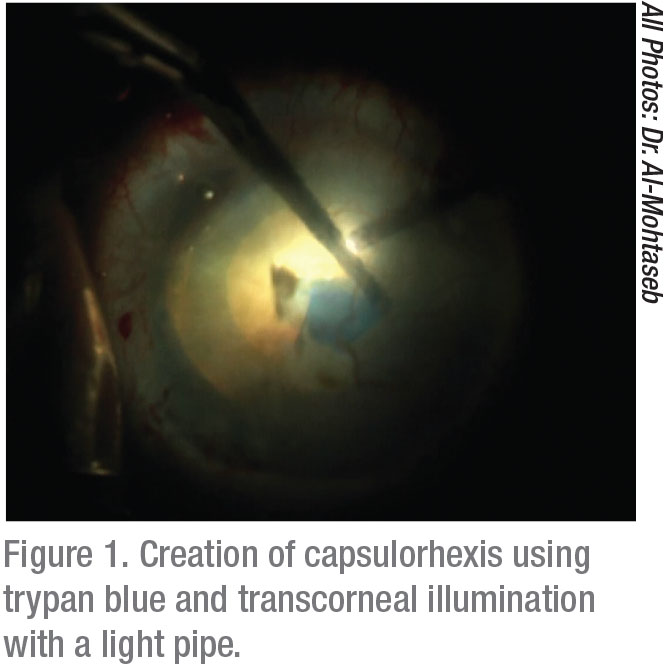
keratometri er afgørende for at kortlægge en god tilgang til disse patienter. At se på placido-ringene hjælper med at diagnosticere subtile tilfælde af epithelial kældermembransygdom, for eksempel. Udfør om nødvendigt epitel debridement eller eksimer laser fototerapeutisk keratektomi mindst tre måneder før opnåelse af endelige IOL-beregninger for disse patienter.1 manglende identifikation af tilstedeværelsen af EBMD vil føre til unøjagtig IOL-udvælgelse og utilfredse patienter med dårlige visuelle resultater.
mindre almindelige, men mere alvorlige tilstande, der kan føre til dårlig visualisering, inkluderer Stevens-Johnsons syndrom2 og graft-versus-host sygdom. Præoperative forebyggende og stabiliserende foranstaltninger er nøglerne til at opnå tilfredsstillende visuelle resultater i disse tilfælde. I både SJS og graft-versus-host fører betændelse til ændringer, der disponerer patienter for svær tørhed, konjunktival kompromis, mangelfuld tåreproduktion og øjenlågsmargen sygdom. Da kirurgisk manipulation kan forværre sygdomsprocessen, skal du aggressivt kontrollere enhver overfladesygdom eller eksisterende betændelse.
behandlinger, der skal overvejes
overvej et bredt armamentarium, når du forbereder den okulære overflade til operation. Du kan prøve hyppig brug af konserveringsfrie kunstige tårer, topiske kortikosteroider, topisk 0,05% cyclosporin (Restasis, Allergan) eller 0,5% lifitegrast (Ksiidra, Shire) og/eller serumtårer.
disse behandlinger er muligvis ikke nok, og brugen af fostervandsmembrantransplantation, bandagekontaktlinser, tarsorrafi eller prosa (protetisk udskiftning af det okulære overfladeøkosystem) linse (BostonSight) kan være nyttig i alvorlige tilfælde, både før og efter operationen.
patienter med en historie med okulær herpesinfektion bør omhyggeligt uddannes om den øgede chance for sygdomsreaktivering.3
generelt bør patienter ikke have tegn på aktiv infektion i mindst tre måneder før operationen.4 der findes ingen klare retningslinjer for antiviral profylakse. For patienter, der ikke allerede modtager behandling, skal du overveje at starte dem med profylaktisk dosering (afhængigt af typen af tidligere infektion) i mindst en uge før operationen. Fortsæt denne behandling i op til seks måneder efter operationen, indtil ophør topiske steroider.
udover at anvende disse strategier, skal du muligvis forsøge limbal stamcelletransplantation for at optimere overfladen og udsigten gennem hornhinden før operation i tilfælde af limbal stamcellemangel og svær hornhindekonjunktivisering.
præoperativ planlægning
når kontrollen med allerede eksisterende patologier er optimeret i størst mulig grad, bør visualisering gennem en overskyet hornhinde forbedres og kan maksimeres med specifikke kirurgiske strategier.
som med alle kataraktoperationer er korrekt linsevalg nøglen til at opnå et godt resultat. Imidlertid kan hornhindeopaciteter, der vedvarer, selv efter at overfladen er optimeret, forhindre nøjagtige biometriaflæsninger, skønt dette i mindre grad gælder med nyere optiske biometri-systemer. Hvis du er bekymret for, at biometrifund ikke er korrekte, kan du bruge gennemsnitlige K-aflæsninger (~45) eller keratometri fra medøjet som et rimeligt alternativ.
du bør kraftigt overveje at bruge en tredelt IOL; sådanne linser giver flere muligheder i tilfælde af forreste eller bageste kapselkompromis, herunder placering af IOL i sulcus, med eller uden optisk indfangning og skleral fiksering.
kirurgisk set
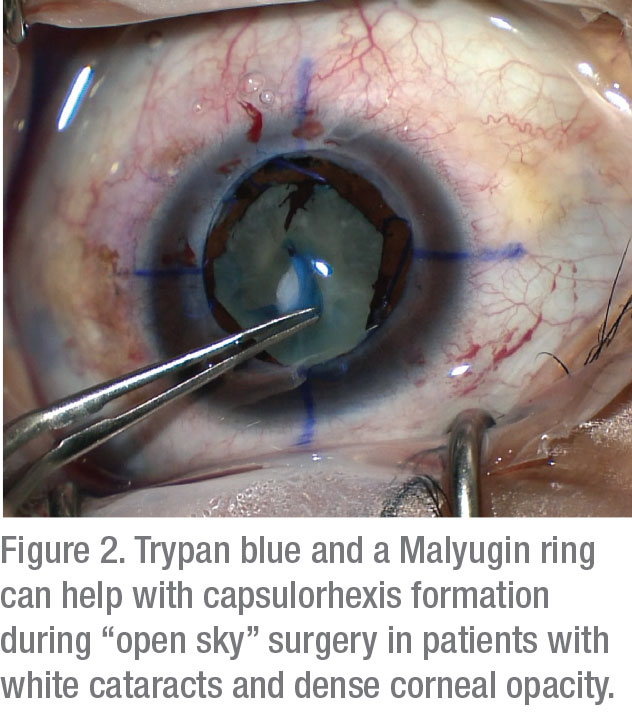
i operationsstuen har to taktikker vist sig at forbedre visualiseringen: kapselfarvning og belysningsjusteringer. En undersøgelse rapporterede, at brugen af 0,06% trypan blue i høj grad forbedrer BCVA hos patienter med hornhindeopaciteter.5 selvom instillation af denne plet kan gøre kapslen skør, opvejer udbetalingen af forbedret visualisering i høj grad de ubetydelige risici ved denne bivirkning.
Belysningsjusteringer, der kan forbedre visualiseringen, inkluderer brugen af lave til mellemstore indstillinger for at reducere backscatter. I tilfælde af signifikant hornhindeopacificering er transcorneal skrå belysning ideel.6 brugen af denne nyere strategi kan i høj grad forbedre udsigten til det forreste kammer. Siden det først blev beskrevet,7 Denne metode har vist sig at øge succes i en lang række operationer i det forreste segment. Teknikken kræver brug af en lille gauge lyskilde, normalt lysrøret, der anvendes fra en vitrektomi maskine. Lysekronebelysningen er placeret i paracentesen; når det bruges under kapselfarvning, giver det dig mulighed for komfortabelt at oprette en kapselheksis og udføre phacoemulsification.
for at mindske risikoen for anterior kapselrivning eller radialisering under rheksis-konstruktion i patientens øje, skal du overveje trin, der kan reducere det bageste tryk:
• globusblødgøringsteknikker;
• en anterior vitrektomi.8
start desuden rheksis med optimal visualisering langt fra opaciteten for at sikre ideel initiering og kontrol, før du fortsætter mod områder med et dårligere udsyn.
Endoteludfordringer
i tilfælde af endotel dysfunktion, der oftest ses ved Fuchs’ dystrofi samtidig med en visuelt signifikant grå stær, anbefaler vi at udføre kombinerede procedurer, der involverer phacoemulsification og Descemets stripping endotel keratoplasty (DSEK)9 eller Descemets membran endotel keratoplasty (DMEK).10
kombinerede tilgange er mere omkostningseffektive, fremskynder visuel genopretning og forhindrer behovet for flere operationer. En stor undersøgelse fandt ingen forskel i komplikationsrater, endotelcelletab, graftsucces eller visuel forbedring forbundet med en af disse tilgange sammenlignet med sekventiel kirurgi (DMEK efterfulgt af kataraktkirurgi).11 sekventiel kirurgi kan også overvejes hos patienter med signifikant astigmatisme, så længe hornhinden er stabil før IOL-målinger og torisk IOL-implantation.
men hvis du har en patient, der absolut har brug for en hornhindetransplantation, men du overvejer, om han vil have gavn af en kataraktprocedure på samme tid, skal du huske på, at endoteltransplantationsprocedurer alene kan øge risikoen for kataraktdannelse, især hos patienter over 50 år, der har lavvandede forkamre.12
derfor bør en transplantationsprocedure alene overvejes stærkere hos patienter, der har en lavere risiko for kataraktdannelse (yngre patienter og patienter med dyb ACs). Hos ældre patienter eller dem med lavt ACs kan en kombineret procedure være et bedre valg, fordi tidligere kataraktdannelse er mere risiko hos disse personer.
tip til Kombinationskirurgi
hvis du kombinerer DSEK/DMEK og kataraktkirurgi hos disse patienter, skal du bruge sammenhængende viskoelastik for at minimere interferens med transplantatet, idet du husker, at dispersiver er sværere at fjerne fuldstændigt. Undgå IOL-optisk skade på transplantatet ved at konstruere en lidt mindre kapselheksis og bruge intracameral miotics, hvilket minimerer den forreste forskydning af IOL. Endelig bemærk, at hyperopiske skift er blevet noteret efter DSEK og DMEK.13 et mere myopisk brydningsmål (-0,5 d til-1D for DMEK og -0,75 D til -1,5 D for DSEK) kan lette emmetropi, hvis det ønskes.
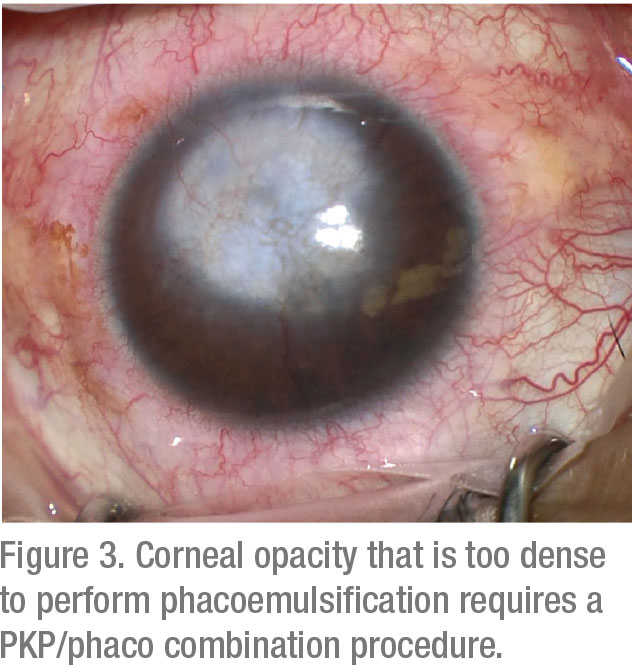
for patienter med svær hornhindeærring og opacificering giver kombination af gennemtrængende keratoplastik med kataraktekstraktion de forventede fordele ved at forhindre behovet for en anden operation og mindske risikoen for tab af endotelceller.
forstå dog, at postoperative brydningsresultater er uforudsigelige og kan være betydeligt skuffende efter brug af denne tilgang. En undersøgelse viste kun en 62-procents emmetropi inden for 2 D. 14
kombination PKP og phacoemulsification kan overvejes hos patienter, der er villige til at bære kontaktlinser, ønsker hurtig visuel genopretning og ønsker at undgå flere operationer. Ellers foretrækkes sekventiel kirurgi efter opnåelse af brydningsstabilitet (normalt kræver mindst et år).
hvis stromal opacificering er mere anterior, skal du huske, at Dyb anterior lamellær keratoplastik har vist sig at producere mere forudsigelige brydningsresultater og hurtigere visuel bedring, hvis det kombineres med kataraktkirurgi sammenlignet med en kombineret PKP.15 for patienter med svær Central hornhindeærring—specifikt i SJS og graft vs. vært—overveje ekstrakapsulær kataraktekstraktion. Hvis du forfølger phacoemulsification, anbefales lave aspirationsindstillinger. Suturering af sårene hos disse patienter er også vigtig.
ingen magisk kugle
som du kan se, giver kataraktkirurgi gennem en “overskyet” hornhinde mange udfordringer, der kræver omhyggelig præoperativ planlægning og intraoperative strategier for at opnå et tilfredsstillende visuelt resultat.
selvom ingen enkelt tilgang kan garantere succes, kan du ved at bruge tipene i denne artikel, især i passende kombinationer, minimere mange undgåelige, skuffende resultater. Anmeldelse
Dr. Al-Mohtaseb er lektor i oftalmologi og associeret residency program direktør, hornhinde, grå stær & refraktiv kirurgi, ved Baylor College of Medicine i Houston.
Dr. Naguib er en 2.års oftalmologi bosiddende ved Baylor College of Medicine.
hverken Dr. Al-Mohtaseb eller Dr. Naguid rapporterer nogen relevant økonomisk interesse i de nævnte produkter.
1. Jeng BH, Dupps, Meisler DM, Schoenfield L. Epitel Debridement til behandling af epitel kældermembran abnormiteter sammenfaldende med endotel lidelser. Hornhinde 2008; 27:10:1207-1211.
2. Narang P, Mohamed A, Mittal V, Sangvan VS. kataraktkirurgi ved kronisk Stevens-Johnsons syndrom: aspekter og resultater. Br J Ophthalmol 2016; 100:11:1542-1546.
3. HAN Y, De Melo Franco R, Kron-grå MM, et al. Resultater af kataraktkirurgi i øjne med tidligere herpes-ophthalmicus. J Katarakt Bryder Surg 2015; 41: 4: 771-777.
4. Sykakis E, Karim R, Parmar DN. Behandling af patienter med herpes virus øjensygdom, der har grå stær kirurgi i Det Forenede Kongerige. J Cataract Refract Surg 2013;39:8:1254-1259
5. Panda a, Krishna SN, Dada T. resultat af phacoemulsification i øjne med grå stær og hornhindeopacitet, der delvis dækker pupilleområdet. Nepal J Ophthalmol 2012; 4:2:217-223.
6. Yokokura S, Hariya T, Uematsu M, et al. Effekt af lysekronebelysning til kombineret kataraktoperation og gennemtrængende keratoplastik. Hornhinde 2015; 34:3:275-278.
7. Oshima Y, Shima C, Maeda N, Tano Y. Lysekrone retroillumination-assisteret torsionsoscillation til kataraktkirurgi hos patienter med svær hornhindeopacitet. J Katarakt Bryder Surg 2007; 33: 12: 2018-2022.
8. Shimomura Y, Hosotani H, Kiritoshi a, Vandanabe H, Tano Y. Kernevitrektomi forud for tredobbelt hornhindeprocedure hos patienter med høj risiko for øget bageste kammertryk. Jpn J Ophthalmol 41:4:251-254
10. Pris FV, pris MO. Kombineret grå stær/dsek/DMEK: skiftende forventninger. Asien-Stillehavet J Ophthalmol (Phila). 2017;6:4:388-392.
11. Chaurasia S, pris FV Jr, Gunderson L, et al. Descemets membranendotelkeratoplastik: kliniske resultater af enkelt versus tredobbelt procedurer (kombineret med kataraktkirurgi). Oftalmologi. 2014;121:454-458.
12. Pris MO, pris DA, Fairchild KM, et al. Rate og risikofaktorer for grå stær dannelse og ekstraktion efter Descemet stripping endotel keratoplasty. Br J Ophthalmol. 2010;94:1468-1471
13. Schoenberg ED, pris FV, Miller J, McKee Y, pris MO. Refraktive resultater af Descemet ‘ s ‘ s membranendotel keratoplasty triple procedurer (kombineret med kataraktkirurgi). J Katarakt Refrakt Surg. 2015;41: 6:1182-1189.
14. Det er en af de bedste måder at gøre det på. Den tredobbelte procedure. Analyse af resultat, brydning og intraokulær linsekraftberegning. Oftalmologi 1986; 93:6:817-824.
15. Grå stær kirurgi efter dyb anterior lamellar keratoplasty og gennemtrængende keratoplasty i alder – og sygdom-matchede øjne. J Katarakt Bryder Surg 2018; 44: 4: 496-503.