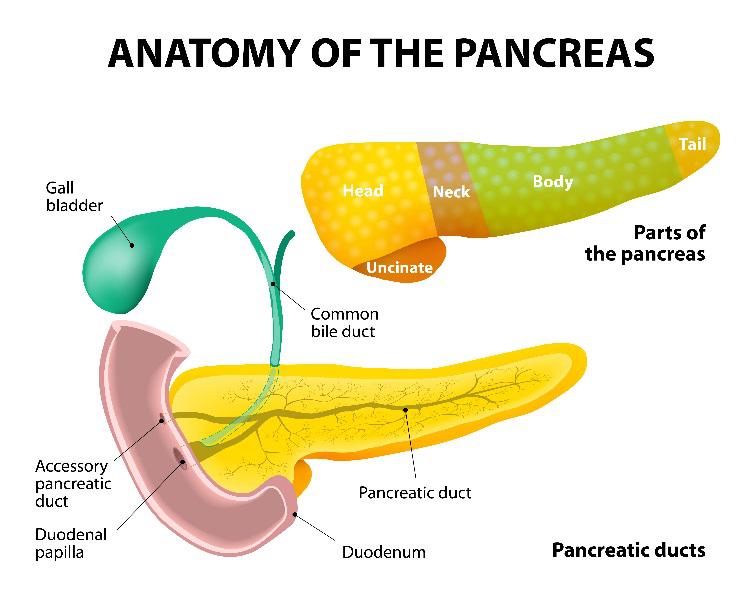
 endoskopisk retrograd Cholangiopancreatogram (ERCP) er en specialiseret endoskopiprocedure til undersøgelse og tilvejebringelse af terapi til dræningssystemerne eller kanalerne i både bugspytkirtlen og leveren. Leveren producerer galde, som kan opbevares i galdeblæren, og bugspytkirtlen gør ca.en halv liter væske om dagen. Galde og bugspytkirtelsaft hjælper med at fordøje mad, når den kommer ind i tyndtarmen fra maven. Galdekanaler dræner leveren og galdeblæren, og bugspytkirtelkanalen dræner bugspytkirtlen. Både galde-og bugspytkirtelkanaler drænes gennem en muskelvævsventil kaldet den største duodenale papilla.
endoskopisk retrograd Cholangiopancreatogram (ERCP) er en specialiseret endoskopiprocedure til undersøgelse og tilvejebringelse af terapi til dræningssystemerne eller kanalerne i både bugspytkirtlen og leveren. Leveren producerer galde, som kan opbevares i galdeblæren, og bugspytkirtlen gør ca.en halv liter væske om dagen. Galde og bugspytkirtelsaft hjælper med at fordøje mad, når den kommer ind i tyndtarmen fra maven. Galdekanaler dræner leveren og galdeblæren, og bugspytkirtelkanalen dræner bugspytkirtlen. Både galde-og bugspytkirtelkanaler drænes gennem en muskelvævsventil kaldet den største duodenale papilla.
alle former for lidelser kan udvikle sig, der involverer bugspytkirtlen, leveren og galdeblæren og deres dræningssystemer. Som sådan er ERCP-proceduren nyttig til diagnosticering og behandling af mange af disse tilstande, herunder:
- gallesten, der kan blive fanget i galdekanalen
- blokering af galdekanalerne, som kan forårsage smerte og gulsot
- mavesmerter
- kræft i bugspytkirtlen eller galdekanalerne
 anslået 500.000 ERCP-procedurer udføres årligt i USA. Som en af de mest teknisk krævende og højrisikoprocedurer udført af Louisville gastroenterologer, ERCP kræver betydelig fokuseret træning og erfaring for at maksimere succes og minimere dårlige resultater. Dr. Evans har gennemført sub-specialuddannelse, og med 10 års erfaring siden træningen har han udført over 3.000 ERCP-procedurer.
anslået 500.000 ERCP-procedurer udføres årligt i USA. Som en af de mest teknisk krævende og højrisikoprocedurer udført af Louisville gastroenterologer, ERCP kræver betydelig fokuseret træning og erfaring for at maksimere succes og minimere dårlige resultater. Dr. Evans har gennemført sub-specialuddannelse, og med 10 års erfaring siden træningen har han udført over 3.000 ERCP-procedurer.
Graderingsskalaer er udviklet til at bestemme sværhedsgraden af ERCP ‘ er. Mange gastroenterologer udfører mindre vanskelige (grad 1) ERCP-procedurer, men Dr. Evans har stor erfaring med at udføre ERCP-procedurer i alle sværhedsgrader (grad 1-3).
ERCP er for det meste en terapeutisk procedure, der også kan bruges med terapeutisk endoskopisk ultralyd (EUS) til effektivt at håndtere bugspytkirtel galdesygdomme ikke-kirurgisk. Afhængig af resultaterne af ERCP kan Dr. Evans udføre terapi, herunder skæring af duodenal papilla for at hjælpe med at fjerne sten, placere stenter (små specialiserede rør) eller forbedre dræning af galde eller bugspytkirtelvæske.
Hvad er involveret i ERCP?
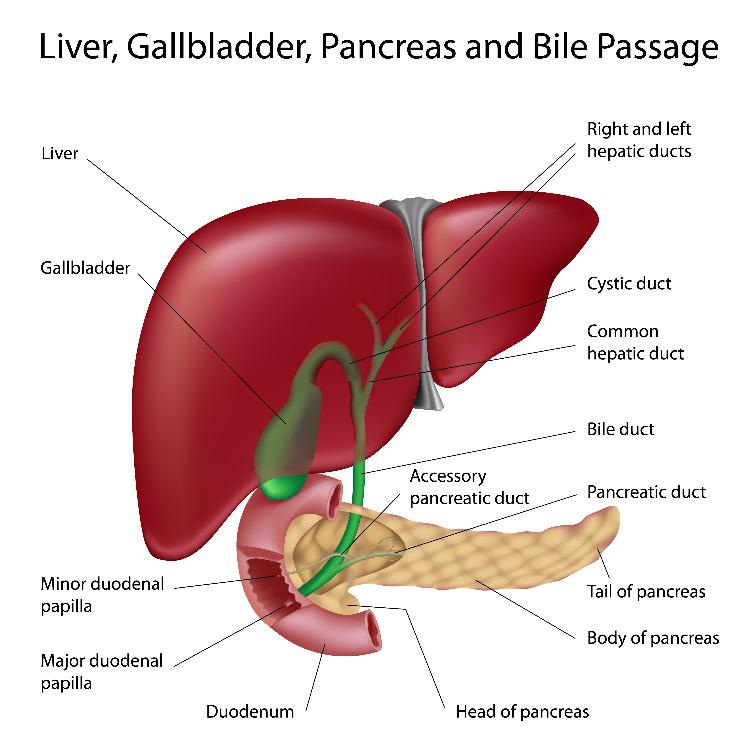
under ERCP føres et specialiseret endoskop (et tyndt, fleksibelt rør, der tillader visualisering af mave-tarmkanalen eller GI-kanalen) gennem patientens mund lige ud over maven og ind i tolvfingertarmen, som er den første del af tyndtarmen. Efter at den store papilla er placeret, føres et kateter (et smalt plastrør) gennem omfanget ind i kanalerne. Kontrastmateriale eller farvestof injiceres for at tage røntgenbilleder af kanalerne. Farvestoffet er rettet i modsat af normal strømning eller retrograd retning. Et billede af en galdekanal kaldes et kolangiogram; og af bugspytkirtelkanalen, et pancreatogram. Som sådan forklarer dette navnet på ERCP-proceduren: endoskopisk (visualisering af kanaler gennem et endoskop), retrograd (farvestof injiceret i modsat strømningsretning for billeder) og cholangiopancreatogram (billeder af kanalerne).
Hvordan forbereder du dig på proceduren?
før ERCP vil Dr. Evans gennemgå nogle præoperative instruktioner, som du skal følge i dagene før din procedure. Det er vigtigt at følge disse instruktioner for at begrænse kirurgiske risici og give de bedste resultater.
Stop visse lægemidler. Dr. Evans og hans personale skal gøres opmærksom på alle medicin, du tager, især blodfortyndende medicin. Disse kan omfatte Coumadin (varfarin), Plaviks (clopidogrel), Ksarelto (rivaroksaban), Pradaksa (dabigatran), Eliksis (apiksaban) og Lovenoks (Enoksaparin). Da brugen af disse lægemidler øger risikoen for overdreven blødning, bør de stoppes før din procedure. Hvis du bruger insulin, skal doseringen eller timingen også justeres dagen for proceduren. Læge-ordineret aspirin kan fortsættes før din procedure. Derudover beder Dr. Evans om, at du giver ham eller hans personale en liste over medicin, som du er allergisk over for.
Stop med at spise timer på forhånd. Afstå fra at spise noget, der starter midnat, før din procedure er planlagt.
Hvad sker der under en ERCP-Procedure?
ERCP udføres normalt som en ambulant procedure på jødisk Hospital. Når du har tjekket ind, vil du blive eskorteret til “pre-op” – området, hvor en IV vil blive placeret, og sygeplejersker vil tage dine medicinske oplysninger. På dette tidspunkt vil du også mødes med en anæstesiolog for at diskutere sedationen til proceduren.
du føres derefter til et procedurerum og forbindes til skærme, der overvåger dit blodtryk, puls og iltniveauer i blodet i løbet af proceduren. ERCP-proceduren udføres med dig liggende på din mave og vender mod din venstre side på et specielt bord for at tage røntgenstråler. Proceduren tager i gennemsnit 30-40 minutter at gennemføre.
antibiotika kan gives under proceduren såvel som bagefter for at forhindre infektion. En suppositoriemedicin kan administreres, mens patienten er bedøvet for at forhindre pancreatitis efter ERCP.
Hvad skal du forvente efter proceduren?
efter proceduren returneres du til området “post-op” for at komme dig efter sedation. Du vil også blive overvåget for eventuelle komplikationer fra proceduren og/eller sedation. Når du er fuldt ud genoprettet, vil Dr. Evans give dig en forklaring på resultaterne fra din procedure sammen med en kopi af procedurerapporten, patientinformationsuddelinger og opfølgningsinstruktioner. Han vil give dig en fuld foreløbig rapport på dette tidspunkt; det kan dog tage flere dage for de endelige resultater af biopsier.
på grund af virkningerne af sedation instrueres patienterne om ikke at køre bil, betjene maskiner eller træffe vigtige beslutninger i de 24 timer, der følger ERCP. Du bliver nødt til at sørge for, at nogen kører dig hjem efter operationen. Nogle patienter kan have en midlertidig ondt i halsen efter proceduren; over-the-counter anæstetiske pastiller kan bruges til at lindre symptomer.
du vil være i stand til at spise, når du forlader hospitalet, medmindre andet er instrueret. Dr. Evans anbefaler klare væsker at starte, efterfulgt af intetsigende fødevarer, og vil give instruktioner til en særlig diæt, der skal følges. Sygeplejepersonalet gennemgår disse og andre vigtige post-op-instruktioner med dig inden udskrivning.
mulige komplikationer og risici
selvom Dr. Evans har specialiseret uddannelse og over 10 års erfaring med at udføre ERCP-undersøgelser, forekommer der komplikationer.
mulige risici ved ERCP-proceduren inkluderer pancreatitis (betændelse i bugspytkirtlen). Risikoniveauet varierer, men det nationale gennemsnit er omkring 7 procent. Hvis pancreatitis opstår, kræves indlæggelse for at give intravenøse (IV) væsker og smertestillende medicin, og det er også nødvendigt at hvile bugspytkirtlen, så den heles. Størstedelen af post-ERCP-pankreatitisangreb kræver tre til fire dage på hospitalet. Alvorlig post-ERCP pancreatitis, selvom det er ekstremt sjældent, kan forekomme, hvilket kan føre til organsvigt, kirurgi og endda mulig død.
en anden mulig komplikation er en perforering, som er en tåre gennem tarmens foring. Denne store komplikation forekommer i gennemsnit ca.en ud af hver 300 ERCP ‘ er. Størstedelen af disse komplikationer styres med indlæggelse, IV væsker, antibiotika for at forhindre infektion og tarm resten. Nogle perforeringer kan dog kræve operation for at reparere.
der er risiko for blødning, især efter at duodenal papilla er blevet skåret for at give terapi. I gennemsnit er risikoniveauet 0,5 procent. Blødning kan stoppes under proceduren, hvis den genkendes. Patienter kan dog vende tilbage på grund af forsinket blødning.
Ikke almindelige risici ved sedation anvendt til ERCP-proceduren er: reaktioner på sedationsmedicin, mulig aspiration af maveindhold i lungerne og komplikationer fra hjerte-og lungesygdomme.
alle disse risici skal afbalanceres mod de potentielle fordele ved proceduren og risikoen ved alternative tilgange til tilstanden.
ansvarsfraskrivelse: disse oplysninger er beregnet til at give generel vejledning og giver ikke endelig medicinsk rådgivning. Det er ikke et endeligt grundlag for diagnose eller behandling i et bestemt tilfælde. Dette materiale dækker ikke alle oplysninger og er ikke beregnet som erstatning for professionel lægehjælp. Det er vigtigt, at du konsulterer din læge vedrørende din specifikke tilstand, kontraindikationer og potentielle komplikationer.