- 12roční Pharamaceuticals Report
- Tabulka 1. Užívání historie červených očí
- Začínáme
- Tabulka 2. Other Possible Red Eye Causes
- virová konjunktivitida
- alergická konjunktivitida
- bakteriální konjunktivitida
- suché oko
- osvětlující nová terapie zarudnutí
- episkleritida
- růžovka
- subkonjunktivální krvácení
- opotřebení kontaktních čoček
- komplikace rohovky
- uveitida
- praxe perly
12roční Pharamaceuticals Report
podívejte se na další funkce články v tomto měsíci vydání:
suché oko drogy: nové přístupy ke starému problému
měnící se Krajina terapie glaukomu
červené oko je i nadále běžným problémem v oční i primární lékařské péči. Ačkoli na prezentaci červených očí existuje jen málo epidemiologických údajů, nevyžaduje komplexní studii, která by rozpoznala socioekonomický dopad, který má na naši populaci. Ztráta školní a pracovní doby a náklady na lékařské návštěvy a recepty často zhoršují utrpení pacientů. Když se tento stav projeví, optometristé mohou minimalizovat tyto zátěže červených očí přesnou diagnózou a okamžitým zahájením léčby, i když je paliativní.
Tabulka 1. Užívání historie červených očí |
|
| příznaky | svědění, pálení, slzení, výtok (hnisavý, slizniční, serózní), bolest, pocit cizího těla, fotofobie, diplopie, rozmazané vidění |
| nástup a průběh | trvání, akutní vs. chronické, progresivní nebo stacionární |
| umístění | jednostranné nebo dvoustranné |
| oční anamnéza | předchozí epizody, předchozí expozice infikovaným osobám, trauma nebo chemické poškození, opotřebení kontaktních čoček, použití topických nebo volně prodejných kapek; současné pokusy o terapii |
| anamnéza | nedávné infekce nebo nemoci horních cest dýchacích, atopie, dermatologické stavy, důkladný přehled systémů, současné léky |
| sociální historie | faktory prostředí (používání počítače, povolání, koníčky, vystavení kouři, sexuální historie, pokud je to relevantní) |
Začínáme
stejně jako při každé návštěvě kanceláře je zásadní důkladná historie (Tabulka 1). Po historii by lékaři měli zahájit lokalizační proces hrubým vyšetřením mimo štěrbinovou lampu se zapnutými světly v místnosti. Konkrétně si vezměte na vědomí kůži, obličej, ruce a nehty pacienta. Někdy může být odpověď přímo před námi, jako v případě rhinophymy související s růžovkou. A co je nejdůležitější, nechte pacienta vypadat ve všech polohách pohledu. To poskytuje de-zvětšený pohled, který vám může pomoci detekovat asymetrie uvnitř nebo mezi očima, kromě adekvátního adnexálního pozorování.
oko je červené kvůli dilataci krevních cév. Ciliární injekce, která je výsledkem dilatace větví předních ciliárních tepen, znamená zánět rohovky, duhovky nebo ciliárního těla (Obrázek 1).1 spojivková injekce je však způsobena dilatací zadních a povrchových spojivkových cév, což způsobuje dramatičtější injekci.1 ačkoli se často nepoužívá, existují stupnice spojivek, které pomáhají získat přesné a konzistentní hodnocení bulbárního zarudnutí jak mezi návštěvami, tak mezi skupinovými lékaři.2 externí fotografie je další možností.
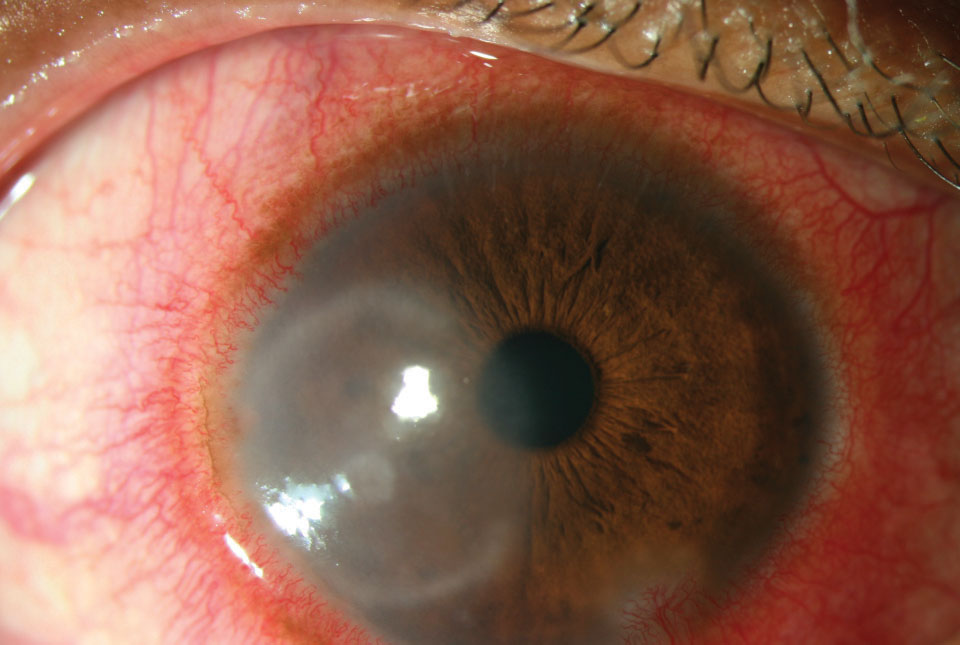
obr. 1. Intenzivní ciliární proplachování z expozice pepřovým sprejem. Klikněte na obrázek pro zvětšení.
jako vždy zahajte vizuální zkoušku hodnocením ostrosti. V případě potřeby použijte lokální anestetikum u pacienta s oděrem rohovky nebo cizím tělem. Jediným přijatelným odkladem by bylo poškození kyselinou nebo zásadou, což je skutečná oční pohotovost a rychlé zavlažování má přednost před měřením ostrosti. Hodnocení zornice a extraokulární motility je klíčem ke kontrole středně rozšířené zornice pozorované při uzavření úhlu nebo omezení svalů v souladu s orbitální celulitidou.
během biomikroskopie štěrbinové lampy měřte závažnost jakékoli fotofobie. Vždy používejte horní i dolní víčka a věnujte zvláštní pozornost spodnímu víku, protože někdy se cizí těleso spojivky skrývá v záhybu v palpebrální trhlině. U konjunktivitidy identifikujte Typ morfologické odpovědi: papilární, folikulární, membranózní/pseudomembranózní, cikatrizující nebo granulomatózní.
dále vštípte barviva, jako je fluorescein, a nezapomeňte, že růžová Bengálská bodá více než lissaminová zelená. V případě jednostranného onemocnění vždy vyhodnoťte druhé oko, ale buďte opatrní při křížové kontaminaci v podezřelých virových případech.
Tabulka 2. Other Possible Red Eye Causes
- Vernal conjunctivitis
- Atopic conjunctivitis
- Toxic/chemical conjunctivitis
- Elevated episcleral venous pressure
- Angle closure
- Malignancies
- Peripheral ulcerative keratitis
- Mechanical (mucus fishing)
- Phlyctenular keratoconjunctivitis
- Giant papillary conjunctivitis
- Reactive arthritis
- Cicatricial pemphigoid
- Erythema multiforme
- Floppy eyelid syndrome
- Orbital pseudotumor
- dakryocystitida
- Kanalikulitida
- trichiáza
- Entropion
- Hordeola
- Pinguecula
- pterygia
- infiltrát/vřed rohovky
- dysfunkce limbálních kmenových buněk (obrázek 5)
při měření nitroočního tlaku (IOP) dezinfikujte aplanační tonometr správně zředěným bělícím prostředkem 1: 10, jak doporučují výrobci tonometrů i Centra pro kontrolu a prevenci nemocí.3alkoholové ubrousky se 70% isopropylalkoholem a 3% peroxidem vodíku se nedoporučují. Alternativy k určení IOP zahrnují jednorázové špičky tonometru, odrazovou tonometrii a zařízení s ochrannými kryty.
po důkladném vyhodnocení předního segmentu se rozhodnutí o rozšíření liší mezi odborníky a závisí na výsledcích zkoušky nebo historii. Například snížené vidění by jistě bylo důvodem k úplnému zhodnocení fundusu. Dalším příkladem by byla zpráva o vysokorychlostním cizím těle, které by mohlo potenciálně proniknout do oka.
klinická prozíravost určuje další postup. Následující algoritmy červených očí-z nichž existuje spousta-mohou být prospěšné. I když to není all-inclusive seznam, některé běžné diagnózy zahrnují (Tabulka 2):
virová konjunktivitida
konjunktivitida je nejčastější příčinou červených očí a virová je nejčastější variantou. Folikuly jsou klasickým klinickým příznakem, i když je lze vidět také u chlamydií a léků. Sérotypy adenoviru jsou zodpovědné za akutní nespecifickou folikulární konjunktivitidu, chronickou keratokonjunktivitidu, faryngokonjunktivální horečku (PCF) a epidemickou keratokonjunktivitidu (EKC). Všechny formy vykazují preaurikulární lymfadenopatii, takže hmatné lymfatické uzliny pro všechny podezřelé případy.
nespecifická folikulární konjunktivitida vykazuje mírné příznaky a symptomy, včetně spojivkové hyperémie a edému víka. Průběh nemoci, který trvá asi tři týdny, se může pohybovat od samovolného až po silně vizuálně oslabující. Je třeba zdůraznit náležitou opatrnost, aby se zabránilo šíření viru do nejbližší rodiny pacienta a spolupracovníků. Chronická konjunktivitida trvá déle, může se opakovat po měsících klidu a obvykle se shoduje s infekcí horních cest dýchacích. PCF se projevuje faryngitidou a horečkou, je vysoce infekční a často se přenáší osobním kontaktem, bazény nebo fomity.
léčba PCF je většinou paliativní, pokud nejsou přítomny pseudomembrány (Obrázek 2). Vzdělávání pacientů je zásadní a mělo by zahrnovat vyhýbání se sdílenému kontaktu, dezinfekci a čištění případných virových rezervoárů a časté mytí rukou. Děti a dospělí by se měli vyhýbat jakýmkoli školním nebo pracovním povinnostem tak dlouho, jak je to přípustné, dokud se stav nevyřeší kvůli náchylnosti adenoviru k šíření.
povidon-jod-tradičně používaný k dezinfekci před operací-vykazuje silný slib jako metoda kontroly adenovirových populací v EKC. Jedna studie zjistila, že povidon-jod dramaticky snížil adenovirové titry ve srovnání s 0,1% dexamethasonem a umělými slzami.4 léčba také zlepšila výtok, hyperemii, povrchovou tečkovanou keratitidu a tvorbu pseudomembrán. Ačkoli povidon-jod přichází v 5% sterilním roztoku, vědci nezjistili žádný přínos pro koncentrace vyšší než 1% proti adenoviru.4
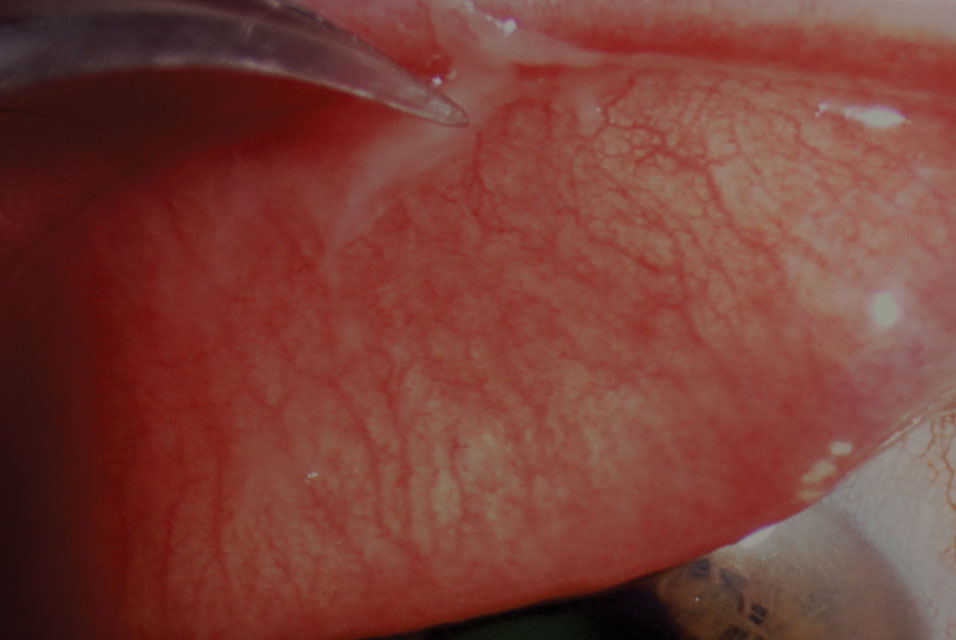
obr. 2. Odstranění kleští pseudomembrány při virové konjunktivitidě. Klikněte na obrázek pro zvětšení.
alergická konjunktivitida
v posledních několika desetiletích došlo k dramatickému nárůstu alergického onemocnění, což činí alergickou konjunktivitidu často se vyskytujícím stavem.5 Tato bilaterální patologie, která může být sezónní (90% případů) nebo trvalá, vykazuje edém očních víček, injekci spojivky a serózní až mírný výtok sliznice.6 periorbitální žilní kongesce, známá jako „alergické shinery“, se objevuje jako tmavé kruhy v dolní adnexě a je výsledkem sdružování krve sekundární k otoku v dutinách dutin. Svědění představuje charakteristický příznak. Mezi typické související faktory patří environmentální alergeny, jako jsou trávy a pyly, venkovní znečištění, vystavení kouři a kontakt se zvířaty, jako jsou psi a kočky. Anamnéza atopie v přítomnosti rohovkových příznaků onemocnění a snížené korigované ostrosti zraku může vyžadovat topografii rohovky k posouzení atopického keratokonu.
jako počáteční léčba alergické konjunktivitidy mohou lékaři poradit pacientům, aby podnikli jednoduché kroky, jako je snížení expozice alergenu a použití studených kompresí, umělých slz a hygieny očních víček. Výzkum ukazuje terapeutický účinek na příznaky a příznaky alergické konjunktivitidy pomocí studených obkladů a umělých slz samotných po kontrole expozice pylu.6 lokální oční činidla—samostatně nebo ve spojení—jsou další možností. Rozhodnutí o předpisech nebo volně prodejných lécích se liší podle praktického lékaře a závažnosti onemocnění. U pacientů, kteří nereagují na léčbu, může být indikována konzultace s alergií.
bakteriální konjunktivitida
Toto je druhá nejčastější příčina infekční konjunktivitidy, přičemž jedna studie odhaduje výskyt 135 z 10 000 jedinců ročně ve Spojených státech.7 skutečný výskyt bakteriální konjunktivitidy je však obtížnější určit, protože praktici zacházejí s většinou případů empiricky bez kultury a mnoho případů je omezeno a vyřešeno bez zásahu.
mezi nejčastější etiologie patří Staphylococcus aureus, Streptococcus pneumoniae a Haemophilus influenza.8 přímých případů lze léčit širokospektrálním fluorochinolonem. U pediatrických případů je Polytrim (Allergan)vynikající první možností kvůli jeho dodatečnému pokrytí h. chřipky.
pacienti obvykle vykazují hnisavý výtok a bilaterální postižení. Další klasifikace je založena na závažnosti a přítomnosti membrán, papil nebo folikulů, případně i na kultuře. Znalost trvání nemoci a nástupu (tj., akutní, hyperakutní nebo chronická) je klíčová při získávání historie a může rychle zúžit seznam diferenciálů.
chronická bakteriální konjunktivitida často zahrnuje matné, krustované řasy, které poskytují bakteriím velký povrch (obrázek 3). To vede k trichiáze, telangiektázii, hordeole a madaróze. Předvídatelně může tato značná bakteriální zátěž způsobit nižší barvení rohovky a akumulaci výboje. S. aureus je nejčastější příčinou chronických případů, po níž následuje Moraxella lacunata, gramnegativní bakterie ve tvaru tyčinky. Kromě víček a řas mohou kanaliculi a slzný vak působit jako rezervoár bakterií pro Actinomyces israelii a s. pneumoniae, což způsobuje kanalikulitidu nebo dakryocystitidu, která se může projevit podobně jako chronická konjunktivitida.
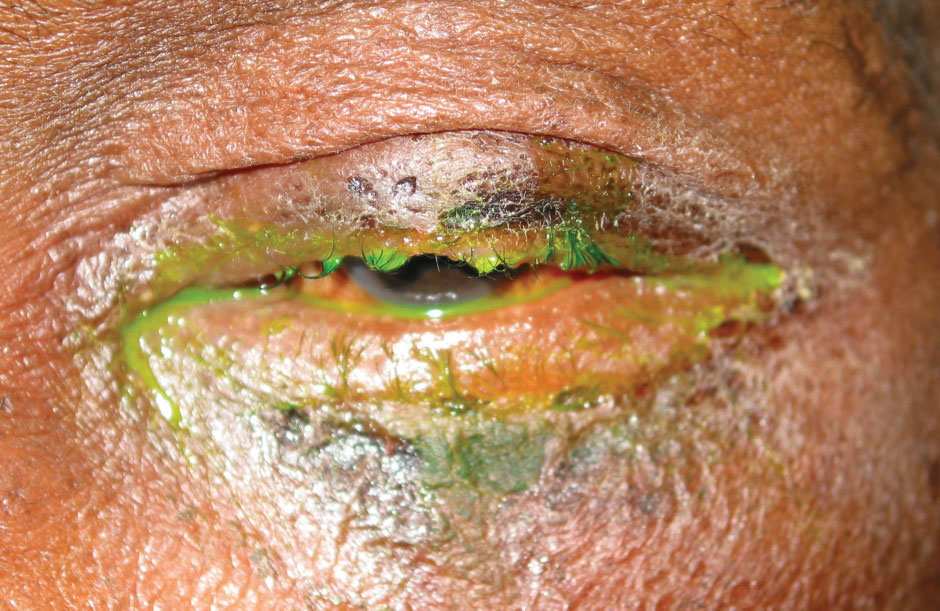
obr. 3. Madaróza a purulentní výtok u pacienta s bakteriální infekcí. Klikněte na obrázek pro zvětšení.
akutní bakteriální konjunktivitida má rychlý nástup s mukopurulentním výtokem, zanícenou bulbární spojivkou a papilami. Příznaky obvykle vymizí do 14 dnů. Oteklé víčka, chemóza a nadměrný mukopurulentní výtok naznačují vzácnější hyperakutní formu. Hyperakutní případy se mohou také vyskytovat u pseudomembrán a jemných preaurikulárních uzlů. Vzhledem k jeho silnému spojení s Neisseria gonorrhoeae a Neisseria meningitidis, kultura může být zaručena v těžké prezentaci. Prozkoumejte historii jakékoli pohlavně přenosné nemoci (STD) a zvažte krevní práci, pokud prezentace rychle postupuje i přes léčbu.
chlamydie je nejčastější hlášenou STD ve Spojených státech a má výskyt 2,9 milionu jedinců.9 infekce je způsobena C. trachomatis, C. pneumoniae a C. psittaci. C.trachomatis, příčinný organismus pro trachom, vyvolává folikulární odpověď jak horní palpebrální, tak limbální bulbární spojivky. Případné zjizvení druhé oblasti vede k Herbertovým jámám. Ačkoli vzácný ve Spojených státech, představuje značné riziko v jiných zemích s omezeným přístupem ke zdravotní péči a hygieně.10 konjunktivitida způsobená C. trachomatis sérotypy D-K je však ve Spojených státech poměrně běžná. Tato prezentace je charakterizována folikuly palpebrální spojivky-spíše v dolním fornixu—a výbojem. Možnosti léčby zahrnují 100 mg perorálního doxycyklinu dvakrát denně nebo jednu dávku azithromycinu 1 000 mg.11
nové širokospektrální antiseptikum-povidon-jod 0,6% s dexamethasonem 0.1% – vyšetřuje se adenovirová i bakteriální konjunktivitida. Ve studii fáze II ukázalo dávkování QID statisticky významné zlepšení míry klinické vyléčení a eradikace viru ve srovnání s vehikulem do šestého dne.12
suché oko
pacienti, kteří si stěžují na suché oko, často také mají červené oči. Ale to, že si pacient stěžuje na sucho, neznamená automaticky diagnózu suchého oka. Praktici musí zahájit úplné zpracování suchého oka, které zahrnuje ověřený dotazník suchého oka a čas rozpadu slz, kromě meibografie (fotografie) nebo meiboskopie (transilluminace) a exprese k určení stavu meibomické žlázy. Neúplné zpracování by mohlo vést k nevhodné a neúčinné léčbě (např. předepisování doxycyklinu u pacienta s významnou ztrátou žlázy).
osvětlující nová terapie zarudnutí
pacienti často hledají volně prodejná řešení pro své červené oko. Použití topických vazokonstriktorů, jako je tetrahydrozolin a nafazolin, však poskytuje pouze dočasnou úlevu od hyperémie. Často podporují nadměrné užívání kvůli jejich rychlé tachylaxi.
uvolňování přípravku Lumify (brimonidin tartrát 0, 025%, Bausch + Lomb) na trh poskytuje bezpečné a účinné volně prodejné topické léky na hyperemii s mnohem menším rizikem rebound hyperémie a tachyfylaxe díky selektivnímu mechanismu účinku alfa-2.1 nižší skóre zarudnutí oka v jedné minutě naznačuje rychlý nástup účinku.1 dávka je jedna kapka v postiženém oku každých šest až osm hodin, nesmí překročit čtyřikrát denně.
1. McLaurin E, Cavet ME, Gomes PJ, Ciolino JB. Oční roztok brimonidinu 0,025% pro snížení očního zarudnutí: randomizovaná klinická studie. Optom Vis Sci. 2018;95(3):264-71.
technika debridement-scaling je užitečná pro odstranění nahromaděné tkáně a zbytků z linie Marx (LOM) a keratinizovaného okraje víka.13 Chcete-li toho dosáhnout, použijte boční pohyb s golfovým klubem spud podél LOM k odstranění lissaminových zelených obarvených buněk.
lékaři musí pacientům poradit o chronické povaze onemocnění suchého oka. Exacerbace se vyskytují i u pacientů, kteří jsou obvykle dobře kontrolováni. Lékaři by měli doporučit konkrétní umělý přípravek na čištění slz nebo víka, aby se zajistilo, že pacient používá nejlepší terapii pro svůj specifický stav suchého oka(např. Jiné terapie zahrnují topické protizánětlivé látky, rybí olej, tetracykliny a brýle na vlhkost, abychom jmenovali alespoň některé.
episkleritida
tento stav je obvykle difúzní nebo jednoduchý s benigním, mírným zánětem, který vymizí během dnů až týdnů.14 často se nachází mezi palpebrálními trhlinami.15 pacientů si stěžuje na mírné nepohodlí nebo podráždění a může se projevit přípravkem epiphora. Protože epislceritida zahrnuje spojivkový a povrchový episklerální plexi, postižená oblast je jasně červená. To je na rozdíl od hlubokého postižení episklerálního plexu se skleritidou a charakteristickým modrofialovým odstínem.16 kromě toho může být IOP zvýšena v důsledku zvýšeného episklerálního žilního tlaku.17
episkleritida je obvykle samo-omezující stav s téměř 20% mírou rozlišení bez léčby a vzdělání pacienta nebo lokální maziva mohou stačit.14 topické nesteroidní protizánětlivé léky neposkytují žádný přínos oproti umělým slzám.18 lékaři se mohou rozhodnout léčit mírným topickým steroidem.
široce používanou technikou k odlišení episkleritidy od skleritidy je použití fenylefrinu k blednutí přetížených spojivek a povrchových episklerálních krevních cév. Někteří obhajují použití koncentrace 2,5%, zatímco jiní dávají přednost 10%.14,19 hluboký episklerální plexus postižený skleritidou by neměl blednout.
růžovka
oční růžovka se vyskytuje u 6% až 50% pacientů s kožní růžovkou.20 protože kožní růžovka obvykle postihuje obličej, může pouhý pohled na pacienta vést k jeho diferenciálu. Mezi příznaky nebo příznaky patří pálení nebo píchání, okraje telangiektaických víček, injekce spojivky, fotofobie a rozmazané vidění. K diagnostice oční růžovky je zapotřebí pouze jeden nebo více z nich, podle Národního výboru pro růžovku.20
asi u 20% pacientů s růžovkou se nejprve vyvinou oční projevy.20 v rozporu s časnými studiemi se zprávy o oční růžovce u malých dětí za poslední desetiletí dramaticky zvýšily.21 stanovení diagnózy v této demografické skupině má své výzvy, vzhledem k nízkému podezření na oční růžovku a k tomu, že projevy obličeje se obvykle vyskytují u pacientů starších 30 let.21 pokud je identifikován, je třeba se vyhnout tetracyklinu.
zamoření demodexem-D. folliculorum I d. brevis – je častější u pacientů s růžovkou, i když role roztoče ve stavu zůstává nejasná. To by mělo být zváženo v případech refrakterních na typickou léčbu oční růžovky.22 pacientů je často poučeno, aby používali peelingy víka pro oční růžovku, a někteří obhajují 50% peelingy tea tree oil k řešení problému Demodex.23
subkonjunktivální krvácení
toto sdružování krve pod spojivkou, obvykle v dolní a časové oblasti, obvykle nevyžaduje léčbu a vymaže se během několika týdnů (obrázek 4).24,25 etiologie subkonjunktiválního krvácení (SCH) zahrnují trauma (např. indukované kontaktní čočky u mladších pacientů, tření očí, tupé poranění), infekce (např. akutní hemoragická konjunktivitida), antikoagulace,
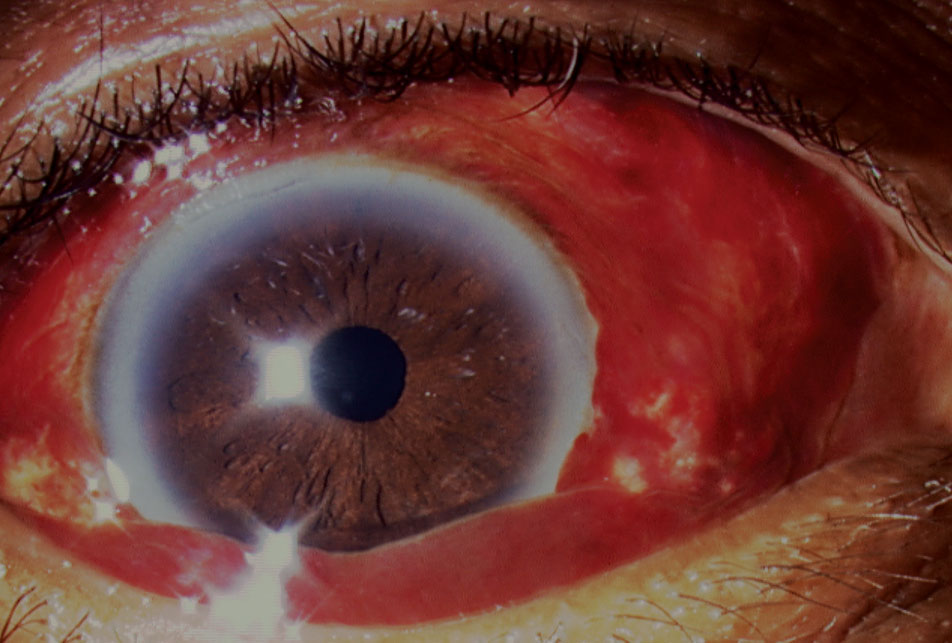
obr. 4. Oční maziva byla v tomto případě vyžadována kvůli bulózní povaze subkonjunktiválního krvácení, které způsobilo poškození rohovky. Klikněte na obrázek pro zvětšení.
Valsalva manévry a systémové onemocnění (např. hypertenze, poruchy krvácení).25 SCHs může být výsledkem vaskulárních nádorů, jako je Kaposiho sarkom, a kavernózní hemangiomy mohou v rané dospělosti způsobit opakující se záchvaty.Existuje 24 zpráv o SCHs spojených s karotidovými kavernózními píštělemi.26 nevysvětlitelné bilaterální SCHs u pediatrického pacienta by měl označit klinického lékaře, aby zvážil neakcidentální nebo náhodnou traumatickou asfyxii nebo Perthesův syndrom.27 zde násilné stlačení hrudníku vede k prudkému zvýšení žilního tlaku kolem nadřazené vena cava.
opotřebení kontaktních čoček
novější materiály a plány opotřebení tento výskyt snížily, ale použití kontaktních čoček, zejména v případech nadměrného opotřebení, může pacienty predisponovat k řadě problémů s červenými očima. Nadměrné opotřebení vede k větší náchylnosti k bakteriální konjunktivitidě, protože bakterie se mohou hromadit v mikrocystických oblastech vytvořených hypoxickou rohovkou. Léčba první linie u červených očí souvisejících s kontaktními čočkami by měla být přerušením opotřebení čoček, pokud problém nebyl způsoben špatným fit nebo problémem s vložením.
spojivková hyperemie se vyskytuje jak u nových, tak u zavedených nositelů. Injekce je obvykle difúzní, circumlimbální a může mít více etiologií, včetně nesprávného uložení, špatné údržby čočky, nedodržení režimu likvidace a nežádoucí reakce na roztok čočky. To může vést k závažnějším komplikacím, jako je vynikající limbická keratokonjunktivitida, která se projevuje výraznou injekcí nadřazeného limbu. Akutní červené oko vyvolané kontaktními čočkami-akutní zánět charakterizovaný náhlou bolestí a fotofobií-je výsledkem nošeného nošení a je pravděpodobnější, že se vyskytne při kolonizaci h. influenzae.28 kliničtí lékaři by měli vyloučit časnou mikrobiální keratitidu pečlivým skenováním infiltrátů. Bolest a fotofobie často doprovázejí toto zjištění. Periferní ulcerace vyvolaná kontaktními čočkami se může také projevit infiltrací, ale obvykle má mírnější příznaky.29
komplikace rohovky
při vyšetření pacienta s červeným okem je třeba vyhodnotit celý limbus a rohovku, aby se určil rozsah injekce ,jakož i vyloučit jakékoli léze rohovky, které mohou být zakryty víčky v primárním pohledu(tj. Postižení rohovky je možné u mnoha typů konjunktivitidy, s výjimkou alergické konjunktivitidy, a je pravděpodobnější v chronických a agresivních případech. Herpes simplex keratitida se může projevit několika různými způsoby, včetně vezikul, dendritické ulcerace, stromální keratitidy a endoteliitidy. Ulcerózní prezentace se může zdát skličující, ale stále platí mnoho stejných metod vyšetření červených očí. Určení, zda je vřed je infekční vede léčbu a řízení. Infekční vředy bývají větší a Centrální, s příznaky bolesti a fotofobie a známkami reakce přední komory.
vyšetření mechanického zranění, ať už z oděru nebo cizího tělesa, by mělo začít Špičatou historií, aby se určila povaha incidentu. Podobně jako přední uveitida, příznaky zahrnují bolest, epiforu, fotofobii a ciliární proplachování. Zásadní testy zahrnují eversion víka a instilaci fluoresceinového barviva k posouzení rohovky a stopových značek. Léčba oděru rohovky obvykle zahrnuje profylaktická lokální antibiotika, záplatování a cykloplegii, dokud se rohovka znovu epitelizuje. Zajímavé je, že studie v Nepálu zjistila, že 96% pacientů s oděrem rohovky se uzdravilo bez infekce.30
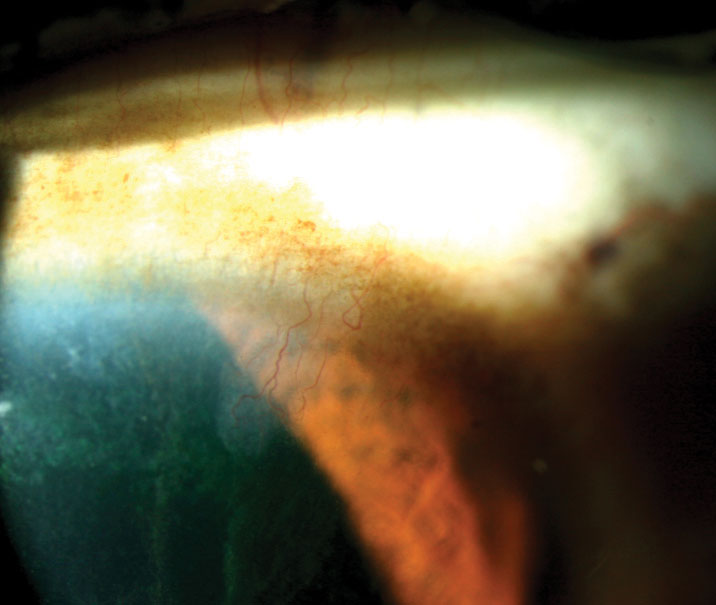
obr. 5. Všimněte si klasického vzoru barvení „rampouchu“, který se táhne směrem k žákovi u tohoto pacienta s nedostatkem limbálních kmenových buněk. Klikněte na obrázek pro zvětšení.
uveitida
to by mělo být vždy mezi špičkovými diferenciály u pacienta s akutní spojivkovou hyperemií. Injekce je charakteristicky obvodová a variabilně hltaná buňkami a vzplanutím v přední komoře. Nálezy rohovky, včetně keratických sraženin, se obvykle vyskytují ve spodní polovině rohovky. Podezřelé případy vyžadují dilatační vyšetření k posouzení sklivce a sítnice na příznaky nebo léze naznačující střední a zadní postižení.
třídění buněk a vzplanutí je důležité pro udržení konzistence, zejména v praktikách s více praktikujícími. V těchto nastaveních zvažte použití klasifikačních stupnic ze standardizace uveitis nomenklaturní skupiny, která používala štěrbinový paprsek 1 mm x 1 mm pro stanovení počtu buněk a úrovně vzplanutí.31 topické kortikosteroidy jsou základem léčby přední uveitidy. Interval instilace závisí na závažnosti onemocnění a agresivní časná terapie je běžnou praxí.
praxe perly
u nevyřešených nebo opakujících se případů přehodnoťte pracovní diagnózu. Dilatační vyšetření může pomoci vyloučit zadní onemocnění. Znovu přezkoumejte systémy a zjistěte všechny zmeškané položky nebo příznaky. Mohou být užitečné další diagnostické testy, jako jsou kultury pro hnisavý výtok, biopsie pro podezření na novotvar a krevní testy na sarkoidózu, štítnou žlázu nebo autoimunitní stavy.
Dr. Vo je odborným asistentem na západní univerzitě v Pomoně v Kalifornii
Dr. Williamson je vedoucím pobytu v Memphis VA Medical Center.
1. Bhatia K, Sharma R. Oční Mimořádné Události. In: Adams J, ed. Klinické Základy Urgentní Medicíny. 2.vydání. Philadelphia: Saunders; 2013: 209-26.
2. Macchi I, Bunya VY, Massaro-Giordano M, et al. Nová stupnice pro hodnocení zarudnutí spojivek. Ocul Surf. 2018;16(4):436-40.
3. Junk AK, Chen PP, Lin SC, et al. Dezinfekce tonometrů: zpráva Americké akademie oftalmologie. Oftalmologie. 2017;124(12):1867-75.
4. Kovalyuk N, Kaiserman I, Mimouni M, et al. Léčba adenovirové keratokonjunktivitidy kombinací povidon-jod 1,0% a dexamethasonu 0,1% kapek: klinická prospektivní kontrolovaná randomizovaná studie. Acta Oftalmol. 2017; 95 (8): e686-e692.
5. Mantelli F, Lambiase A, Bonini S. Klinické studie u alergických spojivek: systematický přehled. Alergie Eur J Alergie Clin Immunol. 2011;66(7):919-24.
6. Bilkhu PS, Wolffsohn JS, Naroo SA, et al. Účinnost nefarmakologické léčby akutní sezónní alergické konjunktivitidy. Oftalmologie. 2014;121(1):72-8.
7. Smith AF, Waycaster C. odhad přímých a nepřímých ročních nákladů na bakteriální konjunktivitidu ve Spojených státech. BMC Oftalmol. 2009;9(1):1-11.
8. Cavuoto K, Zutshi D, Karp CL, et al. Aktualizace bakteriální konjunktivitidy na jižní Floridě. Oftalmologie. 2008;115(1):51-6.
9. Centra pro kontrolu a prevenci nemocí. Stav pohlavních chorob v roce 2017. www.cdc.gov/std/stats17/infographic.htm, přístupné 27. ledna 2019.
10. Allenová SK, Semba RD. Trachomová hrozba ve Spojených státech, 1897-1960. Surv Oftalmol. 2002;47(5):500-9.
11. Georgalas I, Rallis K, Andrianopoulos K, et al. Hodnocení jednodávkového azithromycinu versus standardní léčba azithromycinem/doxycyklinem a klinické hodnocení regresního průběhu u pacientů s konjunktivitidou pro začlenění dospělých. Curr Eye Res. 2013; 38 (12): 1198-1206.
12. Shire zahajuje program klinické studie fáze 3 pro shp640 u infekční konjunktivitidy pro dospělé a děti. Eyewire. eyewire.news/articles/shire-initiates-phase-3-clinical-trial-program-for-shp640-in-infectious-conjunctivitis-for-adults-and-children. Přístup K 25. Únoru 2019.
13. Korb DR, Blackie C. Debridement-škálování: nový postup, který zvyšuje funkci meibomické žlázy a snižuje příznaky suchého oka. Rohovka. 2013;32(12):1554-7.
14. Daniel Diaz J, Sobol EK, Gritz DC. Léčba a léčba sklerálních poruch. Surv Oftalmol. 2016;61:702-17.
15. Bowling B. Kanski je klinická oftalmologie. Philadelphia: Saunders; 2015.
16. Okhravi N, Odufuwa B, McCluskey P, Lightman S. Skleritida. Surv Oftalmol. 2005;50(4):351-63.
17. Pikkel J, Chassid O, Srour W, et al. Je episkleritida spojena s glaukomem? J Glaukom. 2015;24(9):669-71.
18. Williams CPR, Browning AC, Sleep TJ, et al. Randomizovaná, dvojitě zaslepená studie topického ketorolaku vs. umělé slzy pro léčbu episkleritidy. Oko (Lond). 2005;19(7):739-42.
19. Sims J. Skleritida: Prezentace, asociace nemocí a řízení. Postgrad Med J. 2012; 88 (1046): 713-18.
20. Dvě ráno, Wu W, Gallo RL, Hata TR. Růžovka: Část I. Úvod, kategorizace, histologie, patogeneze a rizikové faktory. J Am Acad Dermatol. 2015;72(5):749-58.
21. Suzuki T, Teramukai S, Kinoshita s. meibomské žlázy a zánět očního povrchu. Ocul Surf. 2015;13(2):133-49.
22. Brown M, Hernández-Martín A, Clement A, et al. Těžká Demodex folliculorum spojená s okulokutánní růžovkou u dívky úspěšně léčené ivermektinem. JAMA Dermatol. 2014;150(1):61-63.
23. Wladis EJ, Adam AP. Treatment of ocular rosacea. Surv Ophthalmol. 2018;63(3):340-46.
24. Tarlan B, Kiratli H. Subconjunctival hemorrhage: Risk factors and potential indicators. Clin Ophthalmol. 2013;7:1163-70.
25. Wu AY, Kugathasan K, Harvey JT. Idiopathic recurrent subconjunctival hemorrhage. Can J Ophthalmol. 2012;47(5):28-9.
26. Pong JCF, Lam DKT, Lai JSM. Spontaneous subconjunctival haemorrhage secondary to carotid-cavernous fistula. Clin Exp Ophthalmol. 36(1):90-91.
27. Spitzer SG, Luorno J, Noel LP. Izolované subkonjunktivální krvácení při neakcidentálním traumatu. J AAPOS. 9(1):53-56.
28. Sankaridurg PR, Vuppala N, Sreedharan A, Vadlamudi J, Rao GN. Gramnegativní bakterie a kontaktní čočky vyvolaly akutní červené oči. Indický J Oftalmol. 1996;44(1):29-32.
29. Alipour F, Khaheshi S, Soleimanzadeh M, Heidarzadeh S, Heydarzadeh s. komplikace související s kontaktními čočkami: recenze. J Oftalmický Vis Res. 2017; 12 (2): 193-204.
30. Upadhyay MP, Karmacharya PC, Koirala S, et al. Bhaktapur eye study: Oční trauma a antibiotická profylaxe pro prevenci ulcerace rohovky v Nepálu. Br J Oftalmol. 2001;85(4):388-92.
31. Popíchne DA. Standardizace nomenklatury uveitidy pro vykazování klinických údajů. Výsledky prvního mezinárodního Workshopu. Am J Oftalmol. 2005;140(3):509-16.