Úvod
žilní tromboembolie (VTE), včetně hluboké žilní trombózy (DVT), plicní embolie (PE) a splanchnické žilní trombózy, je častou komplikací rakoviny.1 vývoj VTE související s rakovinou je spojen se sníženou kvalitou života a představuje významnou ekonomickou zátěž jak pro pacienta, tak pro systém zdravotní péče.2 VTE je druhou hlavní příčinou úmrtí u onkologických ambulantních pacientů léčených chemoterapií a ukázalo se, že je nezávislým prediktorem úmrtnosti v populaci pacientů s rakovinou.3,4 léčba VTE související s rakovinou může být náročná, protože riziko recidivující VTE a krvácení související s antikoagulacemi je vysoké i přes vhodnou léčbu.5 Kromě toho lékové interakce a komorbidity související s rakovinou, jako je renální a/nebo jaterní dysfunkce, snížený perorální příjem, nauzea a zvracení vyvolaná chemoterapií a trombocytopenie také zvyšují složitost léčby omezením volby antikoagulačního činidla.
klinické studie hodnotící nízkomolekulární Heparin pro léčbu VTE spojené s rakovinou
dlouhodobé užívání nízkomolekulárního heparinu (LMWH) k léčbě VTE u pacientů s aktivním nádorovým onemocněním se doporučuje jako terapie první linie na základě výsledků několika otevřených randomizovaných kontrolovaných studií (RCT).6,7 dvě dosud zveřejněné největší studie, studie CLOT (srovnání nízkomolekulárního heparinu s perorální antikoagulační terapií pro prevenci recidivující žilní tromboembolie u pacientů s rakovinou) a CATCH (srovnání akutní léčby u hemostázy rakoviny), porovnávaly LMWH s terapií antagonisty vitaminu K u pacientů s aktivním karcinomem a akutní symptomatickou proximální DVT nebo PE. Viz tabulka 1 pro výchozí charakteristiky a Tabulka 2 pro výsledky studie.8,9 obě studie používaly otevřený design studie, stejný cílový mezinárodní normalizovaný poměr (INR)v kontrolním rameni antagonisty vitaminu K, stejnou definici aktivního karcinomu a stejné trvání léčby a měly srovnatelná kritéria způsobilosti pacienta.
Tabulka 1: Návrh studie a základní charakteristiky studií úlovků a sraženin
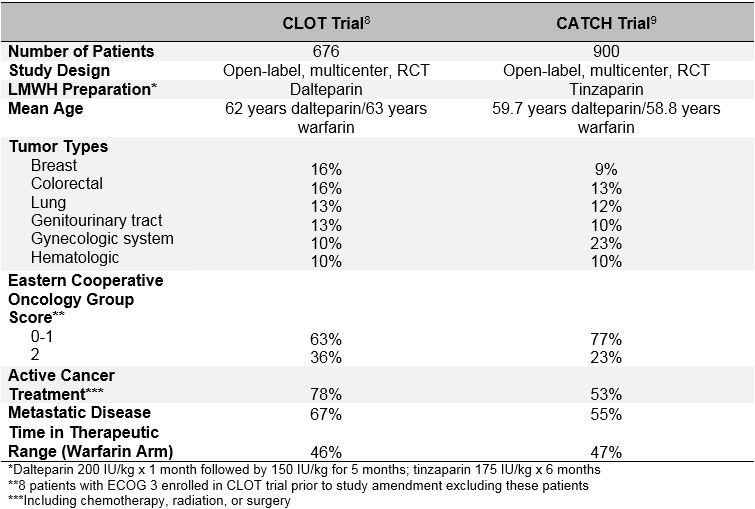
Tabulka 2: Výsledky ve studiích sraženin a úlovků

studie sraženiny, publikovaná v roce 2003, randomizovala 676 pacientů, kteří dostávali dalteparin (200 IU / kg denně po dobu 1 měsíce, následované 150 IU / kg denně po dobu 5 měsíců) nebo antagonisty vitaminu K (warfarin nebo acenokumarol s cílovým INR 2, 5 po dobu celkem 6 měsíců s počátečním 5-7 dny se překrývají s dalteparinem 200 IU / kg).8 symptomatická recidivující DVT nebo PE, včetně úmrtí v souvislosti s PE, byla pozorována u 27 pacientů (7,0%) randomizovaných na dalteparin a u 53 pacientů (15%) randomizovaných na antagonistu vitaminu K (poměr rizik 0,48; 95% interval spolehlivosti, 0,30-0,77; p = 0,002). Mezi 2 skupinami nebyl pozorován žádný rozdíl v míře závažného krvácení (6 vs. 4%; p = 0, 27), krvácení (15 vs. 19%; p = 0, 09) nebo úmrtí (39 vs. 41%; p = 0, 53).
ve studii CATCH, zveřejněné o 10 let později v roce 2015, bylo 900 pacientů randomizováno na tinzaparin (175 IU/kg denně bez snížení dávky) nebo warfarin (cílový INR 2,0-3,0 s počátečním překrytím tinzaparinu 175 IU / kg po dobu 5-10 dnů)po dobu celkem 6 měsíců. 9 primární složený cílový parametr rekurentní VTE včetně náhodné proximální DVT a PE se objevil u 31 pacientů (6, 9%) v rameni s tinzaparinem a 45 pacientů (10%) v rameni s warfarinem (HR 0, 65; 95% CI, 0, 41-1, 03; p = 0, 07). Symptomatická DVT se vyskytla u významně menšího počtu pacientů léčených tinzaparinem (2, 7 vs. 5, 3%; HR 0, 48; 95% CI, 0, 24-0, 96; p = 0, 04). Přestože četnost závažného krvácení byla v obou ramenech podobná, bylo u tinzaparinu pozorováno významné snížení klinicky relevantního, nevýznamného krvácení (10, 9 vs. 15, 3%; HR 0, 58; 95% CI, 0, 40-0, 84; p = 0, 004). Mortalita byla v obou skupinách podobná, přičemž přibližně jedna třetina pacientů zemřela během sledovaného období (33, 4 vs. 30, 6%; p = 0, 54). Ačkoli tinzaparin významně nesnížil primární složený cílový parametr rekurentní VTE, výsledky studie CATCH podporují použití Dlouhodobé LMWH jako preferované léčby VTE spojené s rakovinou kvůli nižšímu riziku klinicky relevantního velkého krvácení a významnému snížení rekurentní DVT.
neschopnost studie CATCH splnit statistickou významnost pro primární cílový parametr může být způsobena nižší než očekávanou rekurentní četností VTE pozorovanou v rameni s warfarinem. Jedním z možných vysvětlení tohoto pozorování by mohlo být zlepšení řízení warfarinu ve studii CATCH. Podobné úrovně kontroly INR v obou studiích však argumentují proti tomu (čas v terapeutickém rozmezí byl 46% u sraženiny vs. 47% U úlovku; čas nad terapeutickým rozmezím byl 24% U sraženiny vs. 27% u úlovku). Pravděpodobnějším vysvětlením je zaujatost při výběru“ méně nemocných “ pacientů pro zápis do studie CATCH. Ačkoli studie CATCH a CLOT používaly podobná kritéria pro zařazení a vyloučení, mezi oběma populacemi pacientů existují klíčové rozdíly ve výchozích charakteristikách, zejména s ohledem na trombotické a prognostické rizikové faktory. Vyšší podíl pacientů ve studii sraženina dostával aktivní léčbu rakoviny (72% sraženina vs. 53% CATCH), měl v anamnéze předchozí VTE (11% sraženina vs. 6% CATCH), měl známky metastazujícího onemocnění (67% sraženina vs. 55% CATCH), a měl horší výkonnostní stav (skóre Východní kooperativní onkologické skupiny 2 v 36% CLOT vs. 23% CATCH). Kromě toho byla mortalita během 6měsíčního léčebného období také vyšší v populaci sraženin (39% sraženina vs. 32% úlovek). Populace pacientů s CATCH tedy pravděpodobně měla nižší inherentní riziko rekurentní VTE ve srovnání s pacienty ve studii sraženiny. Je vysoce pravděpodobné, že vyšetřovatelé nezapsali pacienty do CATCH, pokud by se domnívali, že LMWH by bylo výhodnější než warfarin, což má za následek selektivní zápis pacientů, u nichž bylo méně pravděpodobné, že se u nich objeví rekurentní VTE.
studie hodnotící přímé perorální antikoagulancia u VTE spojené s rakovinou
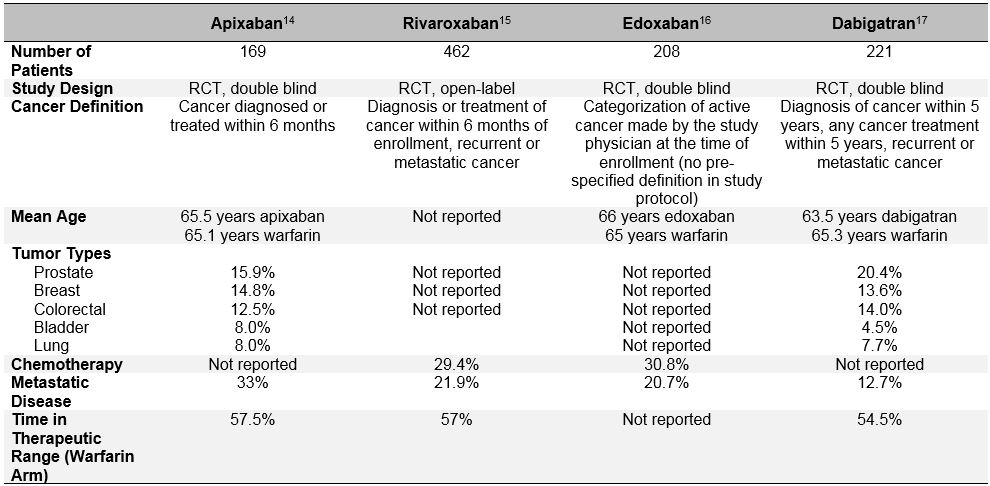
zkreslení výběru pacienta je ještě patrnější v nedávných randomizovaných studiích hodnotících účinnost a bezpečnost přímých perorálních antikoagulancií (Doac) pro léčbu akutní VTE.10 Tato perorální antikoagulancia byla v posledním desetiletí rozsáhle studována v fibrilaci síní, léčbě VTE a prevenci VTE. V orientačních klinických studiích fáze III pro akutní léčbu VTE bylo důsledně prokázáno, že Doac nejsou inferiorní vůči warfarinu (sdružené relativní riziko 0, 90; 95% CI, 0, 77-1.06) v prevenci rekurentní VTE a mají podobné nebo snížené riziko závažného krvácení (sdružené RR 0,40; 95% CI, 0,45-0,83).11 u pacientů, kteří byli v těchto studiích klasifikováni jako pacienti s „rakovinou“ nebo „aktivní rakovinou“, se zdá, že Doac také funguje podobně jako warfarin.12 podrobnější vyšetření těchto post-hoc dat však odhaluje důležité zkreslení výběru pacienta a zpochybňuje zobecnitelnost výsledků studie doac na“ skutečný život “ pacienti s rakovinou s VTE. Kromě heterogenních definic „aktivní rakoviny“ použitých v těchto studiích, které se lišily od studií sraženiny a úlovku, byly důležité determinanty rekurentní VTE a krvácení také velmi odlišné u pacientů s rakovinou doac od studií specifických pro rakovinu LMWH (Tabulka 3). Patří mezi ně přítomnost metastatického onemocnění a současné užívání protinádorové terapie. Obrovské rozdíly v úmrtnosti během studovaného období také tvrdí, že do studií doac versus LMWH byly zahrnuty velmi odlišné skupiny pacientů s „rakovinou“. Kromě toho, na rozdíl od LMWH, což je spojeno s významným snížením rizika rekurentní VTE ve srovnání s antagonisty vitaminu K (RR 0,52; 95% CI, 0,36-0.74), DOACs toto riziko významně nesnížil v metaanalýze 1 132 pacientů s rakovinou zařazených do programu Einsteinova klinického hodnocení, HOKUSAI-VTE (Edoxaban Versus Warfarin pro léčbu symptomatické žilní tromboembolie), zotavit se (účinnost a bezpečnost dabigatranu ve srovnání s warfarinem pro 6měsíční léčbu akutní symptomatické žilní tromboembolie) a amplifikovat (Apixaban pro počáteční léčbu plicní embolie a hluboké žilní trombózy jako terapie první linie) RCT (RR 0,66; 95% CI, 0,39-1,11).10 všechny tyto úvahy by měly upozornit na nevybrané použití Doac u pacientů s aktivním nádorovým onemocněním a akutní symptomatickou VTE.13
Tabulka 3: Návrh studie a základní charakteristiky podskupin pacientů s nádorovým onemocněním ze studií fáze III Doac
závěry
všechny hlavní konsensuální pokyny založené na důkazech doporučují LMWH pro počáteční a dlouhodobou léčbu VTE spojené s rakovinou.6,7,13 toto doporučení je založeno na pozorování, že LMWH je nejen účinnější než warfarin pro prevenci rekurentní VTE, ale také nabízí další výhody oproti perorálním látkám, včetně stabilní antikoagulace u pacientů se špatným perorálním příjmem, nedostatkem lékových interakcí a klinickými zkušenostmi s léčbou antikoagulace obklopující invazivní postupy a trombocytopenie. Ačkoli Doac se v současné době nedoporučuje pro léčbu VTE u pacientů s rakovinou, RCT srovnávající rivaroxaban a edoxaban s LMWH v současné době probíhají a pomohou objasnit jejich roli v VTE spojené s rakovinou.6,13
- Khorana AA, Dalal M, Lin J, Connolly GC. Incidence a prediktory žilní tromboembolie (VTE) u ambulantních vysoce rizikových pacientů s rakovinou podstupujících chemoterapii ve Spojených státech. Rakovina 2013; 119: 648-55.
- Kourlaba G, Relakis J, Mylonas C, et al. Humanistické a ekonomické zatížení žilní tromboembolie u pacientů s rakovinou: systematický přehled. Krevní Koagul Fibrinolýza 2015; 26: 13-31.
- Kuderer NM, Ortel TL, Francis CW. Dopad žilní tromboembolie a antikoagulace na rakovinu a přežití rakoviny. J Clin Oncol 2009; 27: 4902-11.
- Khorana AA, Francis CW, Culakova E, Kuderer NM, Lyman GH. Tromboembolie je hlavní příčinou úmrtí u pacientů s rakovinou, kteří dostávají ambulantní chemoterapii. J Thromb Haemost 2007; 5: 632-4.
- Prandoni P, Lensing AW, Piccioli A, et al. Opakující se žilní tromboembolie a krvácivé komplikace během antikoagulační léčby u pacientů s rakovinou a žilní trombózou. Krev 2002; 100: 3484-8.
- Lyman GH, Bohlke K, Khorana AA, et al. Profylaxe a léčba žilní tromboembolie u pacientů s rakovinou: americká společnost klinické onkologie aktualizace klinické praxe 2014. J Clin Oncol 2015; 33: 654-6.
- Streiff MB, Holmstrom B, Ashrani A, et al. Žilní Tromboembolické Onemocnění Spojené S Rakovinou, Verze 1.2015. J Natl Compr Canc Netw 2015; 13: 1079-95.
- Lee AY, Levine MN, Baker RI, et al. Nízkomolekulární heparin versus kumarin pro prevenci recidivující žilní tromboembolie u pacientů s rakovinou. N Engl J Med 2003;349: 146-53.
- Lee AY, Kamphuisen PW, Meyer G, et al. Tinzaparin vs Warfarin pro léčbu akutní žilní tromboembolie u pacientů s aktivním karcinomem: randomizovaná klinická studie. JAMA 2015; 314: 677-86.
- Carrier M, Cameron C, Delluc A, Castellucci L, Khorana AA, Lee AY. Účinnost a bezpečnost antikoagulační léčby při léčbě akutní trombózy spojené s rakovinou: systematický přehled a metaanalýza. Thromb Res 2014; 134: 1214-9.
- van Es N, Coppens M, Schulman S, Middeldorp S, Büller HR. přímé perorální antikoagulancia ve srovnání s antagonisty vitaminu K pro akutní žilní tromboembolismus: důkazy ze studií fáze 3. Krev 2014; 124: 1968-75.
- Vedovati MC, Germini F, Agnelli G, Becattini C. přímé perorální antikoagulancia u pacientů s VTE a rakovinou: systematický přehled a metaanalýza. Hrudník 2015; 147: 475-83.
- Kearon C, Akl EA, Ornelas J, et al. Antitrombotická léčba onemocnění VTE: Pokyny k hrudníku a zpráva odborné komise. Hrudník 2016; 149: 315-52.
- Agnelli G, Büller HR, Cohen A, et al. Perorální apixaban k léčbě žilní tromboembolie u pacientů s rakovinou: výsledky studie AMPLIFY. J Thromb Haemost 2015; 13: 2187-91.
- Prins MH, Lensing AW, Brighton TA, et al. Perorální rivaroxaban versus enoxaparin s antagonistou vitaminu K k léčbě symptomatické žilní tromboembolie u pacientů s rakovinou (Einstein-DVT a EINSTEIN-PE): souhrnná analýza podskupin ze dvou randomizovaných kontrolovaných studií. Lancet hematol 2014; 1: e37-46.
- Raskob GE, van Es N, Segers A, et al. Edoxaban pro žilní tromboembolismus u pacientů s nádorovým onemocněním: výsledky analýzy podskupin non-inferiority randomizované, dvojitě zaslepené, dvojitě neúčinné studie Hokusai-VTE. Lancet hematol 2016; 3: e379-87.
- Schulman S, Goldhaber SZ, Kearon C, et al. Léčba dabigatranem nebo warfarinem u pacientů s žilní tromboembolií a rakovinou. Thromb Haemost 2015; 114: 150-7.
klinická témata: Anticoagulation Management, Arrhythmias and Clinical EP, Cardio-Oncology, Pulmonary Hypertension and Venous Thromboembolism, Anticoagulation Management and Atrial Fibrillation, Anticoagulation Management and Venothromboembolism, Atrial Fibrillation/Supraventricular Arrhythmias
Keywords: Kardiotoxiny, kardiotoxicita, Heparin, nízkomolekulární hmotnost, Warfarin, antikoagulancia, mezinárodní normalizovaný poměr, acenokumarol, Dalteparin, Antitrombiny, žilní tromboembolie, rizikové faktory, fibrilace síní, ambulantní pacienti, výzkumní pracovníci, kvalita života, Pyridony, Pyrazoly, pyridiny, Thiazoly, žilní trombóza, plicní embolie, trombóza, trombocytopenie, komorbidita, hemostáza, novotvary
< zpět na výpisy