jak víte, pečlivé předoperační plánování je nezbytné pro úspěch při operaci katarakty. Ať už se ptáme na použití ředidel krve, posuzujeme schopnost pacienta ležet naplocho nebo identifikujeme anatomické změny, jako jsou slabé zonuly nebo mělká přední komora, náš úspěch se do značné míry spoléhá na nalezení zdrojů potenciálních komplikací před operací a přizpůsobení našeho přístupu podle potřeby.
jedním z hlavních problémů je přítomnost patologie rohovky, která způsobuje zakalení a brání jasnému pohledu rohovkou na čočku, což zvyšuje pravděpodobnost nepřesných výpočtů IOL. Mezi běžné příčiny tohoto typu patologie rohovky patří centrální jizva, závažné onemocnění povrchu rohovky, nedostatek limbálních kmenových buněk a dysfunkce endotelových buněk. V tomto článku se budeme zabývat každým z těchto zdrojů“ zakalených “ rohovek a poskytneme tipy, které vám pomohou s jistotou reagovat na výzvy, které představují.
optimalizace očního povrchu
před provedením výpočtů IOL u pacienta se zakalenou rohovkou je třeba léčit oční povrch onemocnění adekvátně. Tento krok pomáhá zajistit přesné údaje o biometrii a topografii, které se mohou výrazně změnit před a po léčbě. Navíc léčba onemocnění očního povrchu nejen zlepšuje vizualizaci během chirurgického zákroku, ale také snižuje rizika, která by po operaci mohla představovat vzpurná nemoc. Nejdůležitější, kontrola OSD povede k lepšímu celkovému refrakčnímu výsledku a vyšší spokojenosti pacientů.
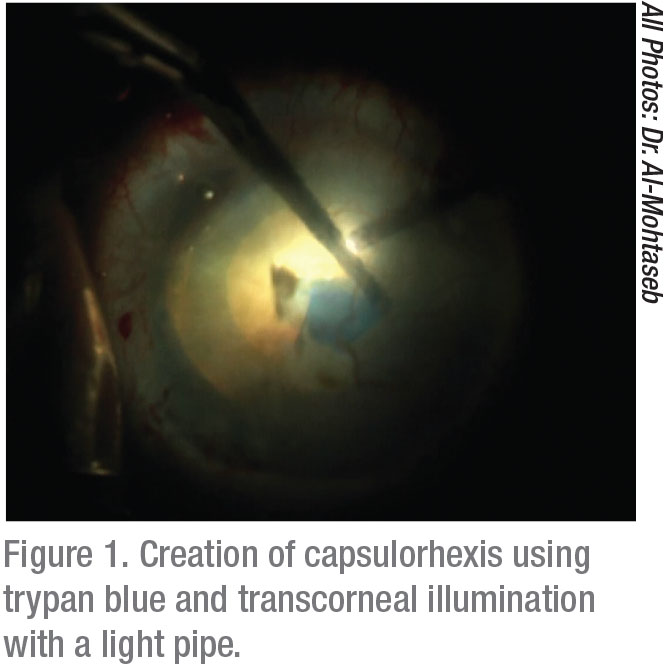
keratometrie je nezbytná pro mapování dobrého přístupu k těmto pacientům. Pohled na placido kroužky pomáhá diagnostikovat jemné případy onemocnění epiteliální bazální membrány, například. Pokud je to nutné, proveďte epiteliální debridement nebo fototerapeutickou keratektomii excimerovým laserem nejméně tři měsíce před získáním konečných výpočtů IOL pro tyto pacienty.1 neschopnost identifikovat přítomnost EBMD povede k nepřesnému výběru IOL a nespokojeným pacientům se špatnými vizuálními výsledky.
méně časté, ale závažnější stavy, které mohou vést ke špatné vizualizaci, zahrnují Stevens-Johnsonův syndrom2 a onemocnění štěpu proti hostiteli. Klíčem k dosažení uspokojivých vizuálních výsledků v těchto případech jsou předoperační preventivní a stabilizační opatření. Jak u SJS, tak u štěpu proti hostiteli vede zánět ke změnám, predisponující pacienty k těžké suchu, kompromisu spojivek, nedostatečné produkci slz a onemocnění okrajů očních víček. Protože chirurgická manipulace může zhoršit chorobný proces, musíte agresivně kontrolovat jakékoli povrchové onemocnění nebo existující zánět.
ošetření, které je třeba zvážit
při přípravě očního povrchu pro chirurgii zvažte široké armamentárium. Můžete zkusit časté používání umělých slz bez konzervačních látek, topických kortikosteroidů, topických 0,05% cyklosporinu (Restasis, Allergan) nebo 0,5% lifitegrastu (Xiidra, Shire) a / nebo sérových slz.
tato léčba však nemusí stačit a použití amniotického membránového roubování, obvazových kontaktních čoček, tarsorrafie nebo prózy (protetická náhrada ekosystému očního povrchu) čočka (BostonSight) může být užitečná v závažných případech, a to jak před, tak po operaci.
pacienti s anamnézou infekce očního herpes simplex nebo herpes zoster by měli být pečlivě poučeni o zvýšené pravděpodobnosti reaktivace onemocnění.3
pacienti by obecně neměli mít důkaz aktivní infekce po dobu nejméně tří měsíců před operací.4 neexistují žádné jasné pokyny pro antivirovou profylaxi. U pacientů, kteří již nejsou léčeni, však zvažte zahájení profylaktického dávkování (v závislosti na typu předchozí infekce) po dobu nejméně jednoho týdne před operací. Pokračujte v této léčbě až šest měsíců po operaci, dokud nepřestanete topické steroidy.
kromě použití těchto strategií možná budete muset zkusit transplantaci limbálních kmenových buněk, abyste optimalizovali povrch a pohled přes rohovku před operací v případě nedostatku limbálních kmenových buněk a těžké konjunktivalizace rohovky.
předoperační plánování
jakmile je kontrola již existujících patologií optimalizována v co největší míře, měla by se vizualizace prostřednictvím zakalené rohovky zlepšit a lze ji maximalizovat pomocí specifických chirurgických strategií.
stejně jako u všech operací šedého zákalu je správný výběr čočky klíčem k dosažení dobrého výsledku. Opacity rohovky, které přetrvávají i po optimalizaci povrchu, však mohou zabránit přesným odečtením biometrie, i když to platí v menší míře u novějších optických biometrických systémů. Pokud máte obavy, že biometrické nálezy nejsou přesné, můžete jako rozumnou alternativu použít průměrné hodnoty K (~45) nebo keratometrii od druhého oka.
měli byste důrazně zvážit použití třídílné IOL; takové čočky poskytují několik možností v případě předních nebo zadních kapsulárních kompromisů, včetně umístění IOL v sulku, s nebo bez optického zachycení a sklerální fixace.
chirurgicky řečeno
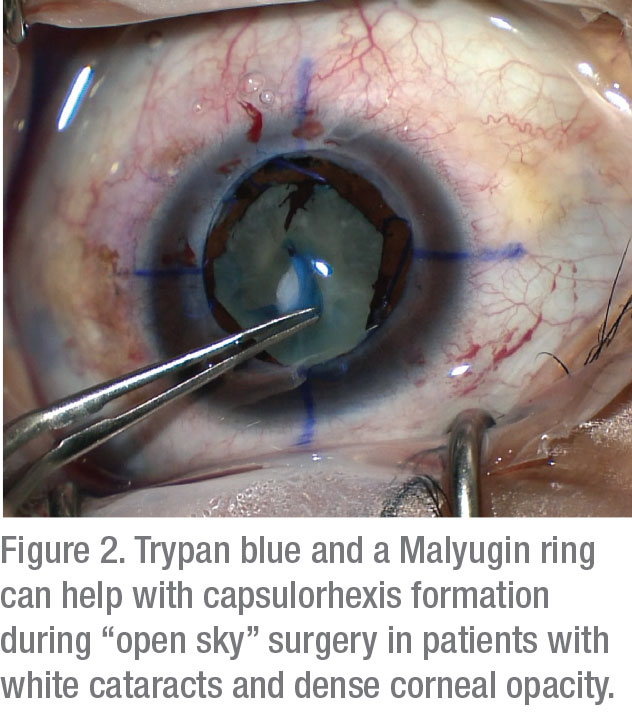
na operačním sále byly prokázány dvě taktiky pro zlepšení vizualizace: kapsulární barvení a úpravy osvětlení. Jedna studie uvádí, že použití 0, 06% trypan blue výrazně zlepšuje BCVA u pacientů s opacitou rohovky.5 ačkoli instilace této skvrny může způsobit křehkost kapsle, návratnost vylepšené vizualizace výrazně převažuje nad nevýznamnými riziky tohoto vedlejšího účinku.
úpravy osvětlení, které mohou zlepšit vizualizaci, zahrnují použití nízkých až středních nastavení pro snížení zpětného rozptylu. V případě významného zakalení rohovky je ideální transkorneální šikmé osvětlení.6 použití této novější strategie může výrazně zlepšit pohled na přední komoru. Od prvního popisu 7 bylo prokázáno, že tato metoda zvyšuje úspěch v široké škále operací předního segmentu. Tato technika vyžaduje použití malého světelného zdroje, obvykle světelného potrubí použitého z vitrektomického stroje. Osvětlení lustru je umístěno v paracentéze, při použití během kapsulárního barvení vám umožní pohodlně vytvořit kapsulorhexis a provést fakoemulzifikaci.
Chcete-li snížit riziko předního kapsulárního roztržení nebo radializace během konstrukce rhexis v oku pacienta, zvažte kroky, které mohou snížit zadní tlak:
* správné umístění pacienta;
* techniky změkčení zeměkoule;
* hyperosmotika; a
* přední vitrektomie• 8
kromě toho spusťte rhexis s optimální vizualizací daleko od neprůhlednosti, abyste zajistili ideální zahájení a kontrolu, než budete pokračovat směrem k oblastem s horším výhledem.
endoteliální problémy
v případech endoteliální dysfunkce, nejčastěji pozorované u Fuchsovy dystrofie souběžné s vizuálně významnou kataraktou, doporučujeme provést kombinované postupy zahrnující fakoemulzifikaci a Descemetovu stripovací endoteliální keratoplastiku (DSEK)9 nebo Descemetovu membránovou endoteliální keratoplastiku (DMEK).10
kombinované přístupy jsou nákladově efektivnější, urychlují vizuální zotavení a zabraňují potřebě více operací. Jedna velká studie nezjistila žádný rozdíl v míře komplikací, ztrátě endoteliálních buněk, úspěchu štěpu nebo vizuálním zlepšení spojeném s některým z těchto přístupů ve srovnání se sekvenčním chirurgickým zákrokem (DMEK následovaný operací katarakty).11 sekvenční chirurgický zákrok lze také zvážit u pacientů s významným astigmatismem, pokud je rohovka stabilní před měřením IOL a implantací torické IOL.
pokud však máte pacienta, který rozhodně potřebuje transplantaci rohovky, ale uvažujete o tom, zda by měl prospěch z katarakty současně, mějte na paměti, že samotné endotelové transplantační postupy mohou zvýšit riziko vzniku katarakty, zejména u pacientů starších 50 let, kteří mají mělké přední komory.12
samotný transplantační postup by proto měl být zvažován silněji u pacientů, kteří mají nižší riziko vzniku katarakty (mladší pacienti a pacienti s hlubokým ACs). U starších pacientů nebo pacientů s mělkým ACs, kombinovaný postup by mohl být lepší volbou, protože dřívější tvorba katarakty je u těchto jedinců větší riziko.
Tipy pro kombinovanou chirurgii
pokud u těchto pacientů kombinujete operaci DSEK/DMEK a katarakty, použijte kohezivní viskoelastika, abyste minimalizovali interferenci s štěpem, mějte na paměti, že disperziva je obtížnější úplně odstranit. Vyhněte se poškození optického štěpu IOL vytvořením mírně menší kapsulorhexis a použitím intrakamerálních miotik, čímž se minimalizuje přední posunutí IOL. Nakonec si všimněte, že hyperopické posuny byly zaznamenány po DSEK a DMEK.13 více myopický refrakční cíl (-0,5 D až-1D pro DMEK a -0,75 D až -1,5 D pro DSEK) může v případě potřeby usnadnit emmetropii.
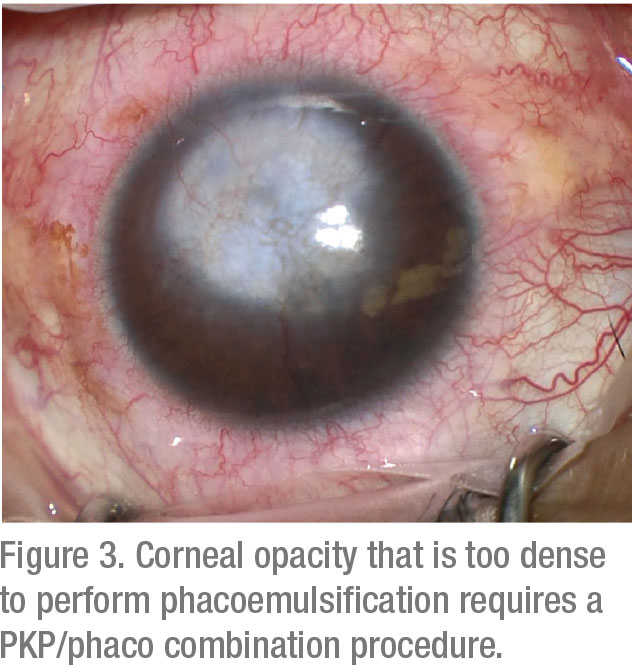
u pacientů se závažným zjizvením a zakalením rohovky nabízí kombinace pronikající keratoplastiky s extrakcí katarakty očekávané přínosy prevence potřeby druhého chirurgického zákroku a snížení rizika ztráty endotelových buněk.
uvědomte si však, že pooperační refrakční výsledky jsou nepředvídatelné a po použití tohoto přístupu mohou být významně zklamáním. Jedna studie prokázala pouze 62% míru emmetropie v rámci 2 D. 14
kombinace PKP a fakoemulzifikace může být zvážena u pacientů, kteří jsou ochotni nosit kontaktní čočky, touží po rychlém zrakovém zotavení a chtějí se vyhnout vícenásobným operacím. V opačném případě je preferován postupný chirurgický zákrok po dosažení refrakční stability (obvykle vyžadující alespoň jeden rok).
pokud je stromální zakalení více přední, mějte na paměti, že bylo prokázáno, že hluboká přední lamelární keratoplastika způsobuje předvídatelnější výsledky refrakce a rychlejší vizuální zotavení v kombinaci s operací katarakty ve srovnání s kombinovaným PKP.15 u pacientů se závažným zjizvením centrální rohovky—konkrétně u SJS a štěpu vs. hostitele—zvažte extrakapsulární extrakci katarakty. Pokud provádíte fakoemulzifikaci, doporučuje se nízké nastavení aspirace. Důležité je také šití ran u těchto pacientů.
No Magic Bullet
jak vidíte, operace katarakty prostřednictvím „zakalené“ rohovky představuje mnoho výzev, které vyžadují pečlivé předoperační plánování a intraoperační strategie k dosažení uspokojivého vizuálního výsledku.
ačkoli žádný jediný přístup nemůže zaručit úspěch, pomocí tipů v tomto článku, zejména ve vhodných kombinacích, můžete minimalizovat mnoho neuspokojivých výsledků, kterým se lze vyhnout. Recenze
Dr. Al-Mohtaseb je docentem oftalmologie a docentem rezidenčního programu, rohovky, katarakty & refrakční chirurgie na Baylor College of Medicine v Houstonu.
Dr. Naguib je 2. ročník oftalmologie na Baylor College of Medicine.
Dr. Al-Mohtaseb ani Dr. Naguid nehlásí žádný relevantní finanční zájem o jakékoli uvedené produkty.
1. Jeng BH, Dupps WJ, Meisler DM, Schoenfield L. Epiteliální Debridement pro léčbu abnormalit epiteliální bazální membrány shodných s endoteliálními poruchami. Rohovka 2008; 27: 10: 1207-1211.
2. Narang P, Mohamed a, Mittal V, Sangwan VS. operace šedého zákalu u chronického Stevens-Johnsonova syndromu: aspekty a výsledky. Br J Ophthalmol 2016; 100: 11: 1542-1546.
3. He Y, de Melo Franco R, Kron-Gray MM, et al. Výsledky operace šedého zákalu v očích s předchozím ophthalmicus herpes zoster. J Katarakta Refrakt Surg 2015; 41: 4: 771-777.
4. Sykakis E, Karim R, Parmar DN. Léčba pacientů s očním onemocněním virem herpes simplex po operaci šedého zákalu ve Spojeném království. J Katarakta Refrakt Surg 2013;39:8:1254-1259
5. Panda A, Krishna SN, Dada T. výsledek fakoemulzifikace v očích s kataraktem a zákal rohovky částečně zakrývající pupilární oblast. Nepál J Oftalmol 2012; 4: 2: 217-223.
6. Yokokura S, Hariya T, Uematsu M, et al. Účinnost lustrového osvětlení pro kombinovanou operaci katarakty a pronikající keratoplastiku. Rohovka 2015; 34: 3: 275-278.
7. Oshima Y, Shima C, Maeda N, Tano Y. Lustrová retroilluminační torzní oscilace pro operaci šedého zákalu u pacientů s těžkou zákal rohovky. J Katarakta Refrakt Surg 2007; 33: 12: 2018-2022.
8. Shimomura Y, Hosotani H, Kiritoshi A, Watanabe H, Tano y. vitrektomie jádra před trojitým zákrokem rohovky u pacientů s vysokým rizikem zvýšeného tlaku v zadní komoře. Jpn J Oftalmol 41:4:251-254
10. Cena FW, cena MO. Kombinovaná katarakta / DSEK / DMEK: měnící se očekávání. Asia-Pacific J Oftalmol (Phila). 2017;6:4:388-392.
11. Chaurasia S, Cena FW Jr, Gunderson L, et al. Descemetova membránová endoteliální keratoplastika: klinické výsledky jednorázových versus trojitých postupů(v kombinaci s operací katarakty). Oftalmologie. 2014;121:454-458.
12. Cena MO, cena DA, Fairchild KM, et al. Rychlost a rizikové faktory pro tvorbu a extrakci katarakty po Descemet stripping endoteliální keratoplastice. Br J Oftalmol. 2010;94:1468-1471
13. Schoenberg ED, Price FW, Miller J, McKee Y, Price MO. Refrakční výsledky Descemetovy membránové endoteliální keratoplastiky trojité postupy (v kombinaci s operací katarakty). Jaromír Jágr 2015; 41: 6:1182-1189.
14. Crawford GJ, Stulting RD, Waring GO, Van Meter WS, Wilson LA. Trojitý postup. Analýza výsledku, refrakce, a výpočet výkonu nitrooční čočky. Oftalmologie 1986; 93: 6: 817-824.
15. Den S, Shimmura S, Shimazaki J. operace šedého zákalu po hluboké přední lamelární keratoplastice a pronikající keratoplastice ve věku – a oči odpovídající nemoci. J Katarakta Refrakt Surg 2018; 44: 4: 496-503.